经颅彩色多普勒超声预测短暂性脑缺血后发生脑梗死的价值分析
张宏图
南阳市第一人民医院超声医学科,河南 南阳 473000
短暂性脑缺血发作(TIA)在临床上是一种由于反复发作局部脑供血障碍而导致的短暂性脑神经功能缺损症状,其发作特点与心绞痛相似,因此可能作为一种缺血预处理刺激诱导脑组织产生缺血耐受,对后续的脑梗死发挥神经保护作用。短暂性脑缺血发作时间过长会使颅内血管、神经出现严重功能性障碍,短期内(1周)发生脑梗死风险较高,造成不良预后,需对短暂性脑缺血患者脑梗死发生风险做出准确预测,以便早期治疗,提高临床疗效[1]。ABCD3I评分是目前临床常见预测脑梗死发生风险的重要参考指标,对后续治疗方式的选择具有重要指导意义[2-3],量表条目中颅内影像学检查结果对最终评分有重要影响,且目前关于经颅彩色多普勒超声(TCCD)检测颅内大动脉狭窄程度与短暂性脑缺血后发生脑梗死风险关系的研究与报道稍有不足。鉴于此,本研究通过比较短暂性脑缺血后发生脑梗死和未发生脑梗死患者TCCD检查结果,旨在分析TCCD预测短暂性脑缺血后发生脑梗死的价值。
1 资料与方法
1.1 一般资料
选取2019年2月—2020年8月南阳市第一人民医院收治的短暂性脑缺血患者68例临床资料进行回顾性分析,按1周内是否发生脑梗死分为发生组37例和未发生组31例。两组患者一般资料具有可比性(P>0.05),见表1。纳入标准:经血液流变血检查、头颅CT检查等确诊为短暂性脑缺血,数字减影血管造影技术检查明确诊断脑梗死,符合相关诊断标准[4]。排除标准:伴有其他脑部血管疾病、心血管疾病、脑血管畸形等。入院1周后继发脑梗死。病情严重,存在意识障碍,严重外伤、凝血功能障碍。
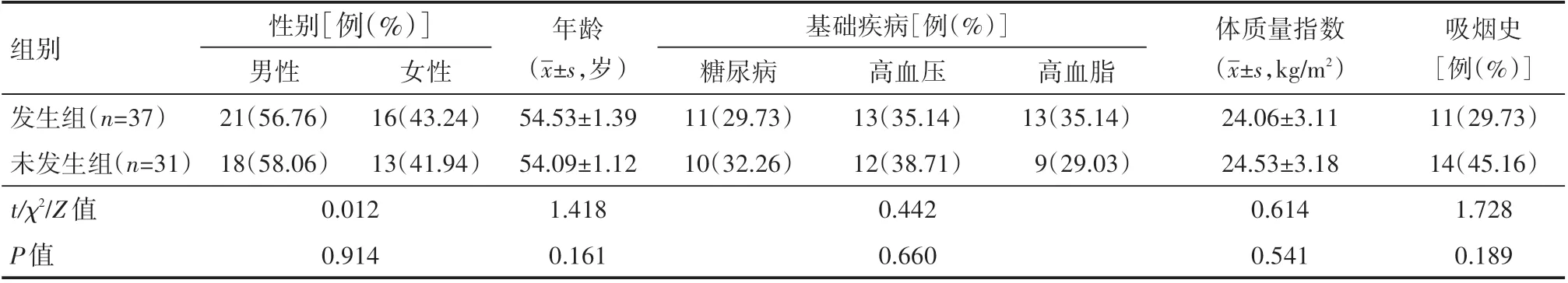
表1 两组患者一般资料情况
1.2 方法
(1)TCCD检查:使用医院彩色多普勒超声诊断仪进行颅内检查,调节相控阵探头2 MHz,嘱患者取仰卧位,置探头于患者颞窗和枕窗,相继检测其前循环(大脑中动脉、大脑前动脉、颈内动脉终末段)和后循环(大脑后动脉、椎动脉、基底动脉),记录其血管内径及血流情况。(2)血管狭窄/闭塞评估标准。轻度狭窄:血管内径减少<50%,血流速度140~180 cm/s;中度狭窄:血管内径减少50%~69%,血流速度180~230 cm/s;重度狭窄:血管内径减少>70%,血流速度>230 cm/s;血管闭塞:超声诊断结果显示受检者颅内血管血流信号消失。(3)ABCD3I评分标准[5]。①年龄:>60岁记1分。②血压:舒张压≥90 mmHg(1 mmHg=0.133 kPa)及收缩压≥140 mmHg记1分。③症状持续时间:持续时间<10 min记0分,持续时间为10~59 min记1分,持续时间≥60 min记2分。④临床特征:存在言语障碍但无肢体屋里记1分,单次肢体无力记2分。⑤糖尿病史:有记1分,无记0分。⑥影像学检查:DWI序列呈高信号记2分,同侧颈动脉狭窄≥50%。⑦7 d内发作过短暂性脑缺血记2分。总分13分。
1.3 统计学方法
数据采用SPSS 19.0软件进行统计分析。计量资料以均数±标准差(±s)表示,组间比较采用t检验。计数资料以例数和百分比(%)表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者TCCD检测情况
脑梗死发生组患者的前循环狭窄严重比例、后循环狭窄严重比例高于脑梗死未发生组患者。脑梗死发生组患者的脑血管闭塞发生率为43.24%,高于脑梗死未发生组的9.68%,上述指标两组患者比较,差异有统计学意义(P<0.05),见表2。
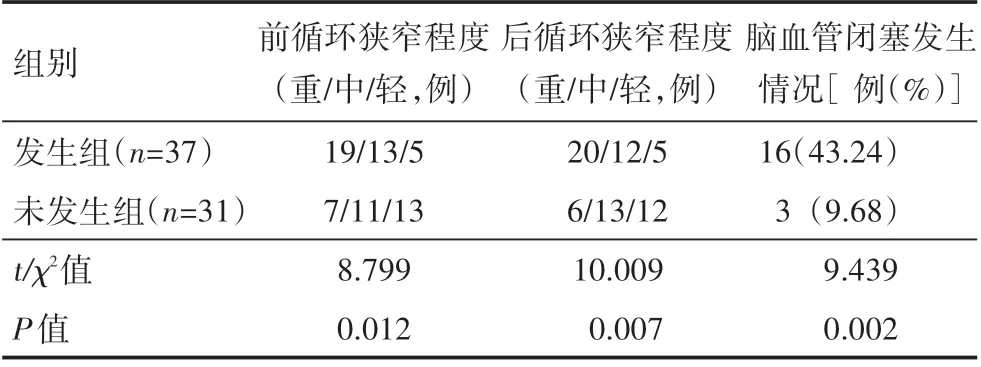
表2 两组患者TCCD检测情况
2.2 TCCD检测结果和金标准情况
以数字减影血管造影技术检查结果为金标准,TCCD预测短暂性脑缺血后发生脑梗死的灵敏度为83.78%,特异度为83.87%,准确度为83.82%,阳性预测值为86.11%,阴性预测值为81.25%,见表3。
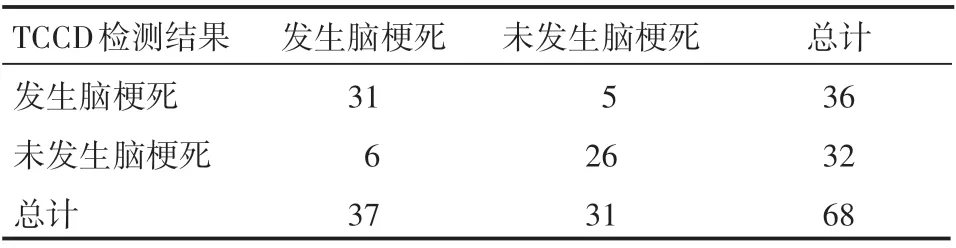
表3 TCCD检测结果和金标准情况 例
2.3 短暂性脑缺血后发生脑梗死的危险因素情况
两组患者年龄、性别比较,差异无统计学意义(P>0.05),脑梗死发生组患者ABCD3I评分为(8.42±1.15)分,高于脑梗死未发生组的(6.55±1.67)分。脑梗死发生组患者TCCD检查脑血管狭窄程度<50%占比为10.81%,脑血管狭窄程度为50%~69%占比37.84%,脑血管狭窄程度为70%~99%占比51.35%,脑梗死未发生组患者TCCD检查脑血管狭窄程度<50%占比为45.16%,脑血管狭窄程度为50%~69%占比41.94%,脑血管狭窄程度为70%~99%占比12.90%。脑梗死发生组患者TCCD检查呈脑血管弥散患者占比75.68%,显著高于脑梗死未发生组的35.48%,上述比较,差异有统计学意义(P<0.05),多因素分析显示:ABCD3I评分较高、TCCD检查脑血管高度狭窄和TCCS检查存在脑血管弥散为短暂性脑缺血患者发生脑梗死的独立危险因素,差异有统计学意义(P<0.05),见表4、表5。
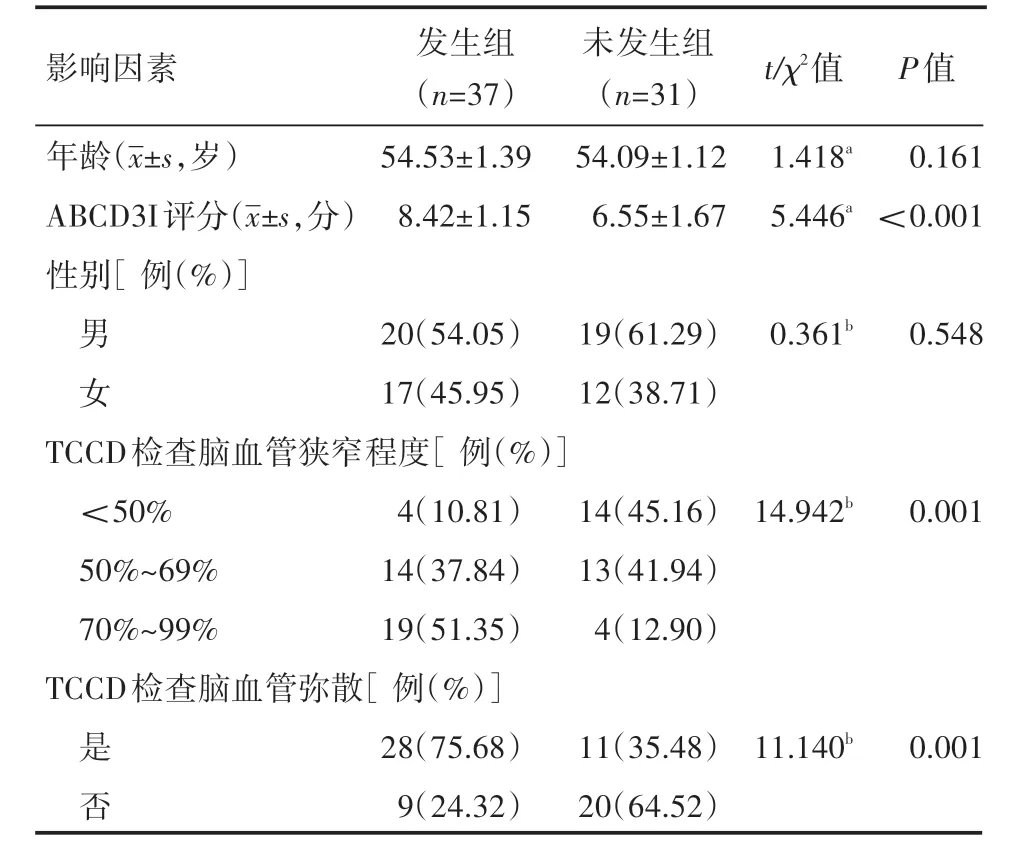
表4 短暂性脑缺血后发生脑梗死单因素分析
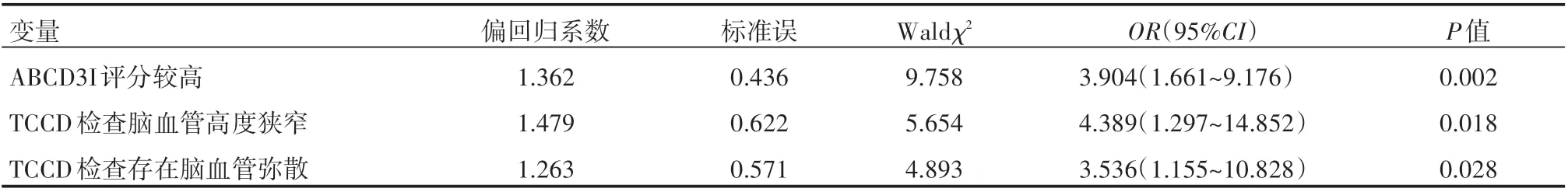
表5 短暂性脑缺血后发生脑梗死多因素情况
3 讨论
有学者认为短暂性脑缺血发病机制与血流性动力学及微栓子学说有关,微栓子学说认为其主要为附壁在心脏内部的血栓脱落或粥样硬化斑块掉落形成栓子,堵塞小动脉,导致脑缺血血流动力学主要为机体各种基础疾病引起脑动脉狭窄,使脑供血不足,引发脑缺血[6]。短暂性脑出血在临床较为常见,因其缺血症状为短暂性,对患者造成的神经功能障碍属于可逆性,较其他神经系统疾病危险性更低,但短暂性脑缺血与脑梗死发病机制较为相似,发作后发生脑梗死几率较大,因此,监测预防短暂性脑缺血后脑梗死对降低脑血管疾病发病率及死亡率具有重要价值[7-8]。
随着超声技术发展,影像学检查已成为各种疾病筛查、诊断的主要辅助方式,数字减影血管造影技术被认为是脑梗死诊断的金标准[9],但该项检查技术创伤较大,价格偏贵,使临床使用范围受到局限,寻求新的高效能辅助诊断方式一直是临床研究热点。ABCD3I评分是临床评估TIA患者近期脑梗死风险的常用评分量表,主要从年龄、血压、临床症状、症状持续时间、合并糖尿病、双重TIA、影像学表现等方面综合考量,其中高龄、高血压史、糖尿病史已被多个相关研究证实为TIA病人发生脑梗死的独立危险因素[10-11],能够有效且准确预测TIA患者短期内发生脑梗死的概率。TCCD将频谱多普勒、二维灰阶图像及彩色多普勒成像相结合,其以无创、便捷、可重复操作等优点被广泛使用[12-13]。本研究通过比较患者短暂性脑缺血后是否发生脑梗死及其TCCS检查资料,结果显示,发生脑梗死组患者脑血管闭塞发生率和血管狭窄程度均显著高于未发生脑梗死组,且TCCD预测脑梗死发生灵敏度、准确度较高,表示TCCD可作为预测短暂性脑缺血后发生脑梗死的重要参考指标。经颅超声检查利用颅骨的薄弱作为检测声窗,进而通过无创手段对患者完成血流动力学检查,可准确检测患者异常血管的分布,同时可依据患者血液流动速度分析音频信号及频谱形态的变化以判断患者病情[14]。TCCD检查显示脑血管高度狭窄和存在脑血管弥散是独立于ABCD3I评分以外的危险因素。TCCD可有效、准确的对患者短期继发脑梗死进行评估,TCCD检查结果显示颅内血管狭窄程度越高,继发脑梗死风险越高。杨李霞等[15]研究结果表示短暂性脑缺血后度狭窄组及闭塞7 d内脑梗死发生率显著高于正常或轻度狭窄组,与本研究结果具有一致性。且临床实践中发现,TCCD可清晰显示颅内血管结构、形态和走向,对疾病分期、血管狭窄程度判断均有重要参考价值。
综上所述,TCCD检查可有效监测短暂性脑缺血患者颅内血管狭窄程度和血液流速,对继发脑梗死有重要预测价值,可为临床诊疗提供可靠的影像学依据。

