急性前循环脑梗死患者静脉溶栓治疗效果的影响因素▲
梁炳松 李育英 张岐平 李 健 陈英道 陈小玲 饶 源 张坤传 罗旭浪
(广西梧州市工人医院神经内科,广西梧州市 543001)
急性脑梗死最有效的治疗方法是在发病后超早期进行静脉溶栓,阿替普酶是标准静脉溶栓治疗方案中的主要药物。研究显示,发病6 h内尿激酶静脉溶栓也是急性脑梗死的有效溶栓方案[1]。但是,静脉溶栓治疗急性脑梗死的效果极易受多种因素影响,故本研究探讨急性前循环脑梗死患者静脉溶栓治疗效果的影响因素,以期为该病的临床治疗提供依据。
1 资料与方法
1.1 临床资料 回顾性分析2018年1月至2021年6月在我院接受静脉溶栓治疗的92例急性前循环脑梗死患者的临床资料。纳入标准:符合《中国急性缺血性脑卒中诊治指南2018》的诊断标准[2],根据急性起病的局灶神经功能缺失症状,并经头颅CT 或MRI等影像学检查证实有前循环血管支配区责任病灶,确诊为急性前循环脑梗死;到院至治疗时间(door-to-needle time,DNT)<6 h;美国国立卫生研究院卒中量表(National Institutes of Health Stroke Scale,NIHSS)[3]评分为1~15分。排除标准:意识障碍患者;严重心、肺、肝、肾功能不全者;入院时合并急慢性感染、风湿及免疫系统疾病者。
1.2 方法
1.2.1 治疗方法:对于DNT<4.5 h的患者,给予阿替普酶(Boehringer Ingelheim Pharma Gmbh & Co.KG公司,批号:进口药品注册账号S20160054、S20160055;规格:50 mg/支)静脉溶栓治疗,剂量为0.9 mg/kg,最大剂量为90 mg,其中取10%的药物于1 min内静脉推注,剩余药物在60 min内持续泵入;对于DNT为4.5~6 h的患者,给予尿激酶(武汉人福药业有限责任公司,批号:国药准字H42021792、H42021793;规格:10万单位/支)静脉溶栓治疗,剂量为100万单位,将其溶于100 mL生理盐水,0.5 h内完成静脉滴注。溶栓后酌情给予两组患者抗血小板、调脂、保护脑细胞、适当脱水及对症支持治疗。溶栓治疗24 h后复查头部CT、头颈部CT血管造影(computed tomographic angiography,CTA)及头颅MRI检查。
1.2.2 分组方法:溶栓治疗后3个月对所有患者进行回访,并采用改良Rankin量表进行评估[4]。将改良Rankin量表评分为0~1分的患者纳入预后良好组(42例),将改良Rankin量表评分为2~5分的患者纳入预后欠佳组(50例)。
1.3 观察指标
1.3.1 一般资料:收集两组患者的一般资料,包括性别、发病年龄、长期吸烟(长期吸烟指每天吸烟量≥10支,烟龄≥2年)情况、高血压病史、2型糖尿病史、合并房颤情况、冠心病史、既往短暂性脑缺血发作/卒中史、合并高脂血症情况,以及入院时的血清同型半胱胺酸水平、收缩压、舒张压、低密度脂蛋白水平、随机血糖水平、白细胞计数、血小板计数。
1.3.2 临床指标:收集两组患者的临床指标,包括入院时和溶栓后24 h的NIHSS评分,入院时Alberta卒中项目早期计算机断层扫描(Alberta stroke program early computed tomography,ASPECT)评分[5],入院后24 h内经头颈部CTA评估的颅内血管狭窄程度[6]、区域软脑膜侧支循环(regional leptomeningeal collateral,rLMC)评分[7],入院后24~48 h内头颅MRI扩散加权成像显示的急性脑梗死部位(分为侧脑室旁和内囊区、大脑皮层及其他区域),静脉溶栓治疗药物(阿替普酶、尿激酶),以及DNT等。NIHSS评分1~5分为轻度卒中,6~15分为中重度卒中。
1.3.3 血管狭窄程度评定标准:血管狭窄率=(正常血管直径-血管最狭窄处直径)/正常血管直径×100%,血管狭窄率≤50%为轻度狭窄,50%<血管狭窄率≤70%为中度狭窄,70%<血管狭窄率<100%为重度狭窄,血管狭窄率达100%为闭塞。
1.3.4 rLMC评分标准:ASPECT分区的 M1~M6 区、大脑前动脉供血区、基底节区的评分为0 分表示无侧支血流供应,1 分表示与对侧相比患侧血流较少,2分表示患侧与对侧的血流大致相等甚至多于对侧。外侧裂区的评分为0分表示无侧支血流供应,2分表示与对侧相比患侧血流较少,4分表示患侧与对侧的血流大致相等甚至多于对侧。以上rLMC 总分共20分[7],总分0~10分为侧支循环较差,11~20分为侧支循环良好。
1.3.5 静脉溶栓安全性评价:比较两组患者治疗期间的并发症发生率,并发症主要包括症状性脑出血[8](定义为入院1周内CT或MRI平扫检测到的颅内出血,发病时NIHSS评分增加≥4分)、非症状性脑出血。
1.4 统计学分析 采用SPSS 20.0软件进行统计学分析。计数资料以例数和百分比表示,组间比较采用χ2检验;正态分布的计量资料以(x±s)表示,组间比较采用独立样本t检验。采用多因素Logistic回归模型分析急性前循环脑梗死患者静脉溶栓治疗效果的影响因素。以P<0.05为差异具有统计学意义。
2 结 果
2.1 两组患者一般资料和临床指标的比较 两组患者的合并2型糖尿病情况、入院时NIHSS评分、溶栓后NIHSS评分改善情况、颅内血管狭窄程度、rLMC评分、急性脑梗死部位比较,差异均有统计学意义(均P<0.05)。见表1。
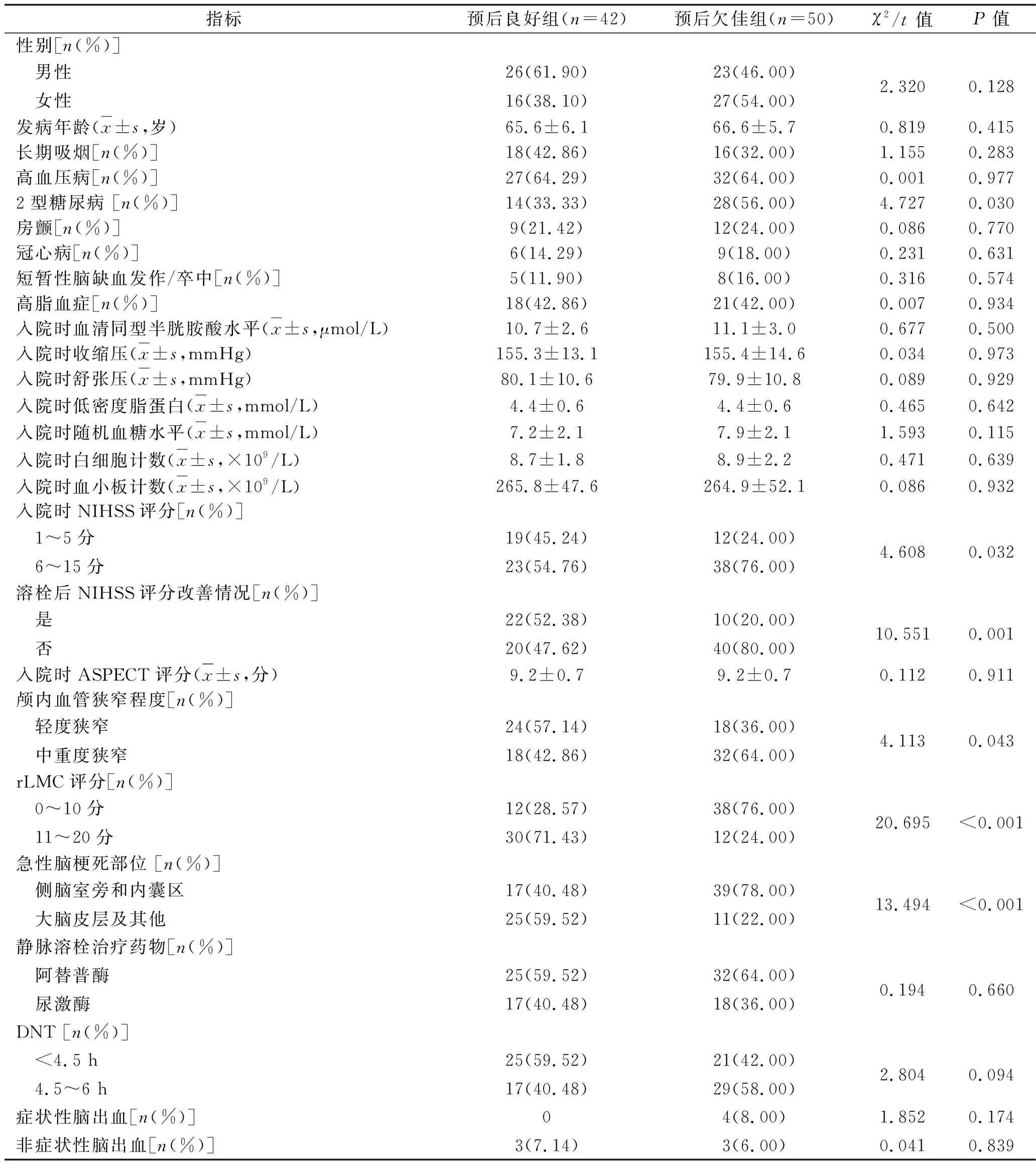
表1 两组患者一般资料和临床指标的比较
2.2 急性前循环脑梗死患者静脉溶栓治疗效果的影响因素 以急性前循环脑梗死患者治疗效果(良好=0,欠佳=1)为因变量,以上述单因素分析中有统计学意义的指标为自变量,进行多因素Logistic回归模型分析,赋值见表2。结果显示,入院时NIHSS评分、溶栓后NIHSS评分改善情况、rLMC评分、急性脑梗死部位是急性前循环脑梗死患者静脉溶栓治疗效果的影响因素(均P<0.05)。见表3。

表2 变量赋值表
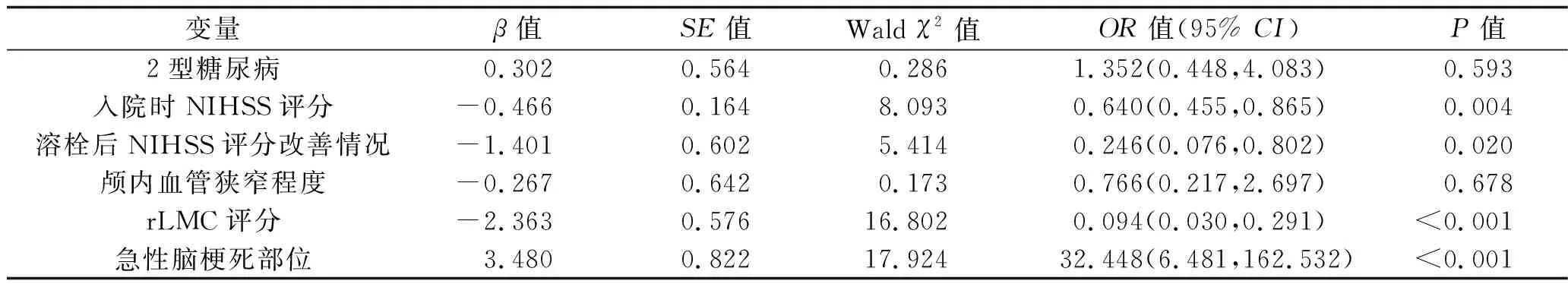
表3 多因素Logistic回归分析
3 讨 论
我国2019年急性脑梗死相关诊疗指南推荐采用静脉溶栓、桥接血管内治疗等方法治疗急性脑梗死患者[1]。在临床实际中,影响静脉溶栓效果的因素较多,其中急性前循环脑梗死静脉溶栓的临床效果及其相关因素分析尚需进一步阐明。NIHSS是评估卒中的重要量表,基线NIHSS评分是脑梗死患者功能结局的早期最佳预测指标[9]。本研究结果显示,两组患者入院时NIHSS评分差异有统计学意义(P<0.05),且入院时NIHSS评分是急性前循环脑梗死患者静脉溶栓治疗效果的影响因素(P<0.05),提示基线NIHSS评分越高,急性前循环脑梗死患者的脑细胞损害可能越严重,预后越差[10]。Adams等[11]指出,基线NIHSS评分>15分的脑梗死患者获得理想预后的概率低于20%。Schlegel等[12]的研究结果显示,基线NIHSS评分≤5分的卒中患者预后良好的可能性较大,NIHSS评分为6~13分的患者需到康复医院进行后续治疗,NIHSS评分≥13分的患者接受长期住院治疗的可能性较大。本研究还发现,溶栓后NIHSS评分改善情况也是急性前循环脑梗死患者静脉溶栓治疗效果的影响因素(P<0.05),与Heitsch等[13]报告的结果相似。这说明通过评估溶栓前后NIHSS评分改善程度,可以指导临床医师观察患者溶栓后的病情变化及评估溶栓效果。
本研究结果还显示,rLMC评分较高可能也与急性前循环脑梗死患者静脉溶栓治疗效果良好有关(P<0.05)。rLMC评分已被广泛用于评估早期急性脑卒中患者的侧支循环状况[14]。缺血性卒中发生后,动脉闭塞远端脑组织的存活情况取决于软脑膜侧支循环的状态,良好的软脑膜侧支循环可以维持梗死区域的血液供应,防止梗死面积扩大,提高血管再通率,促进半暗带的存活,是血管内取栓的基础保障[15-16]。研究表明,rLMC评分是预测急性前循环缺血性卒中临床结局的可靠影像学指标[17-20]。此外,本研究结果显示,侧脑室旁和内囊区的脑梗死是影响静脉溶栓治疗效果的不利因素(P<0.05)。原因可能是:大脑中动脉近端及由豆纹动脉供血的纹状体内囊区域有重要的联络纤维束通过(如锥体束),该区域血管闭塞容易引起相对严重的临床症状[4,21],导致患者预后不良。
综上所述,入院时NIHSS评分、溶栓后NIHSS评分改善情况、rLMC评分、梗死区域是急性前循环脑梗死患者静脉溶栓治疗效果的影响因素。及早识别相关因素,发现静脉溶栓治疗效果不佳的高危患者,有助于及早采取个体化综合治疗措施,提高治疗效果。

