螺旋CT增强扫描在进展期胃癌诊断中的价值
顾李华
(如东县中医院放射科 江苏 南通 226400)
胃癌是临床中比较常见的一种恶性病变,近些年来发病率呈现上升趋势,不仅增大了患者及其家庭的心理与经济压力,还会危及患者生命健康。根据胃壁浸润程度,胃癌分型为早期胃癌、进展期胃癌。胃癌患者中约80%的患者为进展期胃癌,5年内生存率约30%,对患者生命健康造成了极大的威胁[1]。对进展期胃癌予以准确的鉴别诊断十分重要。超声、内窥镜、胃十二指肠等是既往临床诊断胃癌的常用方法,但均只能够检查黏膜面,无法准确判断局部浸润情况[2]。随着医疗技术水平不断提高,多层螺旋CT增强扫描在肿瘤疾病诊断中得到了普遍应用,且准确性较高。基于此,本文选取2019年1月—2022年3月如东县中医院收治的进展期胃癌患者52例为研究对象,拟探讨螺旋CT增强扫描的诊断价值,现报道如下。
1 资料与方法
1.1 一般资料
选取2019年1月—2022年3月如东县中医院收治的进展期胃癌患者52例为研究对象,纳入标准:①符合进展期胃癌的诊断标准;②扫描图像清晰,无伪影;③无检查禁忌证;④无药物过敏史;⑤意识清晰,无沟通障碍。排除标准:①器官功能衰竭;②出现脑转移;③合并其他恶性肿瘤;④免疫系统疾病;⑤依从性差患者;⑥临床资料缺失。52例患者中,男性33例,女性19例;年龄最小21岁,最大89岁,平均年龄(55.82±5.73)岁;病变部位:胃窦18例,胃体14例,胃角6例,胃窦、胃角3例,胃底3例,胃窦黏膜2例,胃底后壁1例,胃窦、胃体1例,胃角黏膜1例,胃体后壁1例,胃体、胃角1例,胃小管1例;腺癌20例,低分化癌11例,低分化腺癌5例,黏膜腺体不典型增生5例,黏膜急慢性炎5例,黏膜腺体高级别上皮内瘤变2例,高度异型细胞及腺体1例,间质中见高度异型印戒样细胞1例,淋巴组织弥漫异型增生1例,中分化腺癌1例。本研究符合《赫尔辛基宣言》要求。
1.2 方法
所有患者均采用SOMATOM Perspective螺旋CT机进行螺旋CT增强扫描:①在检查之前,叮嘱患者禁食至少8 h,扫描前30 min喝温开水800~1 000 mL,扫描前20 min肌肉注射盐酸山莨菪碱20 mg。患者取俯卧位。②扫描范围为从膈面至耻骨联合。管电压120 kV,管电流25 mAs,螺距3.4,层厚0.5 mm,矩阵512×512。以碘海醇为对比剂,剂量80~100 mL,用高压注射器进行注射,速率2.8 mL/s。三期时相:第一期时相为动脉期,延时时间25~30 s;第二期时相为静脉期,延时时间50~60 s;第三期时相为平衡期,延时时间180 s。将各期扫描图像传送到工作站进行平面重建。③由2名主任医师共同阅片,主要观察肿瘤位置、大小、形态、边界、密度、浸润范围等情况,并对是否转移、淋巴结大小等情况进行详细记录,最后得出诊断结果。
1.3 观察指标
以胃镜病理诊断结果为依据,分析螺旋CT增强扫描胃癌分型准确率以及判断可切除性的准确率、灵敏度、特异度、阳性预测值、阴性预测值。①胃癌分型[3]:Ⅰ 型(肿块型):外观呈宽基息肉状,向腔内生长;Ⅱ 型(溃疡局限型):边缘隆起,边界清晰,伴有较大溃疡;Ⅲ型(溃疡浸润型):溃疡边缘隆起被浸润,边界模糊;Ⅳ型(弥漫浸润型):向胃壁全面浸润,边界模糊,恶变程度非常高。②准确率=(真可切除+真不可切除)/总例数×100%;灵敏度=真可切除/(真可切除+假不可切除)×100%;特异度=真不可切除/(真不可切除+假可切除)×100%;阳性预测值=真可切除/(真可切除+假可切除)×100%;阴性预测值=真不可切除/(真不可切除+假不可切除)×100%。
1.4 统计学方法
使用SPSS 22.0统计软件进行数据处理。符合正态分布的计量资料采用()表示,行t检验;计数资料用频数和百分率[n(%)]表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 对比螺旋CT增强扫描与病理诊断各分型准确率
在胃癌分型方面,螺旋CT增强扫描与胃镜病理诊断的Ⅱ型、Ⅲ型、Ⅳ型的准确率比较,差异有统计学意义(P<0.05)见表1。
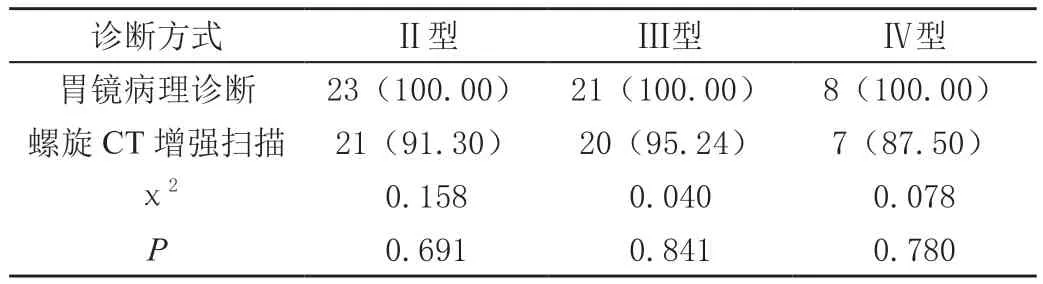
表1 螺旋CT增强扫描与病理诊断各分型准确率对比[n(%)]
2.2 螺旋CT增强扫描判断可切除性的诊断能效
螺旋CT增强扫描判断可切除性的准确率、灵敏度、特异度、阳性预测值、阴性预测值分别为90.38%(47/52)、95.65%(44/46)、50.00%(3/6)、93.62%(44/47)、60.00%(3/5),见表2。

表2 螺旋CT增强扫描判断可切除性的诊断能效 单位:例
3 讨论
胃癌是一种源自胃黏膜上皮细胞的临床中较为常见的一种消化系统恶性肿瘤,是导致患者死亡的主要病因之一。我国胃癌发病率较高,流行病学调查显示,胃癌患者每年可增加40万,死亡人数达到了30万,且随着人们生活习惯的不断改变,工作节奏的不断加快,胃癌发病率日益提高,且呈现年轻化趋势[3]。当前胃癌发病机制尚不明确,普遍认为是机体内在因素与外界环境因素共同作用导致。胃癌可分为早期胃癌与进展期胃癌。进展期胃癌指的就是肿瘤入侵黏膜下层至肌层或者浆膜。手术是进展期胃癌患者的主要治疗方法,而术前评估非常重要,精准判定病情,是评估手术效果及预后的重要指标。在胃癌诊断中,腹部超声、纤维胃镜、X线钡餐、CT等方式应用十分普遍,其中纤维胃镜、X线钡餐尽管可以确诊黏膜癌,但无法对黏膜癌进行准确分期;而CT诊断准确性比较高,且对手术预后评估有着极大的意义[4]。随着CT技术快速发展与进步,螺旋CT应用日益普遍,逐渐代替了传统CT。
正常情况下,胃的肌织膜主要包括肌层、黏膜层、浆膜层、黏膜下层。在内窥镜与钡餐造影黏膜中,一般只能对黏膜层表面的改变予以观察。在常规CT检查中,能够显示胃壁的单层结构,而螺旋CT增强扫描能够充分显示胃壁的2~3层结构,即黏膜层相当于内层明显强化,肌浆层相当于外层中度强化(呈等密度),黏膜下层相当于中层强化(呈低密度)。中层强化呈低密度可能与血供不足、含有脂肪组织等因素密切相关。因为受到检查设备性能、造影剂剂量、个体差异等因素的影响,导致胃壁多层结果显示各不相同,普遍在30%~70%之间。经相关调查显示[5],多层结构显示率普遍不足40%,究其原因可能为造影剂剂量比较少,注射速度比较低,导致显示不充分。因为患者多为晚期胃癌,胃壁之间的脂肪组织非常少,导致显示多层结构的情况比较少。一般来说,胃壁多层结构出现以门静脉期、动脉期为主。除此之外,在胃壁观察中,胃腔足量充盈是关键所在。充盈剂可为高密度,如钡剂、泛影葡胺等;也可为低密度水、脂类对比剂等。在胃部病变CT检查中,多用水充盈。在选用对比剂的时候,可以使用碘海醇注射液。
螺旋CT增强扫描时相主要包括单期、双期、三期。对于单期来说,主要就是门静脉期;针对双期而言,主要就是门静脉期与动脉期;对于三期而言,主要门静脉期、动脉期、平衡期。门静脉期就是肝脏强化明显,动脉期就是胃癌与胃周动脉强化明显。通过双期扫描,能够显著提高胃癌检出率,原因就是胃癌供血十分丰富,强化现象比较早,在动脉期就会出现强化现象,而通过门静脉期的扫描,能够对肝转移及门静脉癌栓的形成予以确定,进一步提高了诊断准确率。经学者研究发现[6],通过平衡期扫描,能够有效提高胃癌分型的诊断准确率,所以,在螺旋CT增强扫描中,应加强三期扫描。延迟时间指开始注射药物至扫描的时间,延迟时间长短与患者血液循环、药物注射速度密切相关。如果患者血压较高、心率较快,就会在一定程度上缩短延迟时间;如果药物注射速度比较快,延迟时间就会有所缩短。针对不同的患者,其延迟时间也各不相同,为了精确扫描时间,可采用自动密度跟踪系统等先进软件,也就是在注射对比剂之后,每隔数秒计算1次预定兴趣区的CT值,当达到一定的CT值之后,自动开始扫描,进而保证每位患者均可达到最佳的扫描延迟时直观地了解,与常规CT相比,螺旋CT应用优势更加突出:①螺旋CT增强扫描可持续获得胃部影像,借助正电子发射成像技术可及时判断淋巴结与远处转移病灶的现状,具有非常高的准确性[5]。②螺旋CT增强扫描能够直观的了解淋巴结密度、体征、直径、血管等动态强化特征,可准确判断小淋巴结及淋巴结转移情况[6]。③螺旋CT增强扫描的覆盖范围非常广,可获取肿瘤任意切面的图像,具有较高的分辨率,能够减少运动伪影的发生,提高诊断准确率[7]。④螺旋CT增强扫描的连续性非常强,可充分扫描静脉期或者动脉期出现的胃部病灶图像及胃部整体图像,有助于全面诊断胃壁及病灶静脉期或动脉期情况,同时能够清晰显示胃部周围大血管及相邻脏器的情况,利用重建技术予以三维重建与实时重建,以此清晰显示胃部周围大血管及邻近脏器受累状况以及远处转移情况。此外,还可以对病灶进行定位、定性诊断,为治疗提供可靠参考。⑤ 螺旋CT增强扫描的速度非常快,能够获取清晰的图像,不仅可以缩短检查时间,还可以为分时相扫描提供可靠保障。在进展期胃癌诊断中采用螺旋CT增强扫描技术,能够对胃壁全层厚度、浆膜面变化、胃腔外周变化等情况予以清晰显示,且还可以对远处转移灶予以详细观察,能够准确定性胃癌性质,为临床治疗方案的制定提供了指导依据[8]。本研究结果显示,在胃癌分型方面,螺旋CT增强扫描与胃镜病理诊断的Ⅱ型、Ⅲ型、Ⅳ型的准确率比较,差异无统计学意义(P>0.05)。螺旋CT增强扫描判断可切除性的准确率、灵敏度、特异度、阳性预测值、阴性预测值分别为90.38%(47/52)、95.65%(44/46)、50.00%(3/6)、93.62%(44/47)、60.00%(3/5)。与鄢曹鑫等[9]、王勇等[10]研究结果基本一致。证实螺旋CT增强扫描能够准确诊断进展期胃癌患者病情,从而精准判断患者病情,有助于制定合理、科学的治疗方案,以此提高患者治疗效果及预后。
综上所述,螺旋CT增强扫描诊断在进展期胃癌患者中的应用价值较高,可准确判断患者分型,能够为临床治疗提供可靠的指导依据。

