外周血MPV/PLT在甲状腺乳头状癌的临床应用价值
靳 津 应长江 凌宏威 苏倍倍 张艺凡
全球癌症统计报告2020版指出,仅2020年就有1930万新增癌症病例,预计到2040年,全球癌症人数将达2840万例,给社会和家庭带来沉重的负担。甲状腺癌是最常见的内分泌恶性肿瘤,一项关于甲状腺癌的多中心研究显示,参与研究的25个国家和地区甲状腺癌的发生率均快速升高,且均见于乳头状癌这一组织学亚型的增加,而这一亚型早期即会出现淋巴结转移,因此早期识别甲状腺乳头状癌(papillary thyroid carcinoma,PTC)至关重要。
目前PTC的早期诊断主要依靠甲状腺彩超、细针穿刺细胞学及基因检测等方法。其中,甲状腺彩超是首选的检查方法,但其依赖于超声医生的经验和技术,而细针穿刺细胞学虽然是PTC术前诊断的最佳手段,但其结果准确性受细胞标本不足及结节体积等因素影响,导致结果假阴性率大大增加。基因检测如BRAF 突变虽然对PTC诊断特异性高,但敏感度一般,且对于经济发展相对落后的地区,其价格较高。因此有必要寻找一种敏感、客观、易于普及的检测方法。
平均血小板体积(mean platelet volume, MPV)是血小板早期活化指标,反映血小板的结构和功能,研究表明活化的血小板作为一种全身炎症标志物,参与癌症的发生、发展及转移。平均血小板体积与血小板计数比值(mean platelet volume to platelet count ratio,MPV/PLT)综合了两者的共同特征,具有更丰富的血小板活性和炎症信息。目前,血小板单一参数(如MPV等)在PTC中研究相对较多,但至今未有研究者探讨MPV/PLT与PTC的相关性研究。因此本研究旨在探讨外周血MPV/PLT在PTC中的临床价值,为PTC综合诊疗提供更全面的参考。
对象与方法
1.研究对象:回顾性收集2017年1月~2021年1月于笔者医院行甲状腺手术患者的临床资料,包括术后有明确病理诊断为PTC 687例(PTC组)、良性甲状腺结节398例(良性甲状腺结节组)。另取慢性淋巴细胞性甲状腺炎组89例, 健康对照组153例。(1)纳入标准:所有PTC及良性甲状腺结节者于笔者医院首次行甲状腺切除的相关手术并在术前2周内接受血常规、甲状腺功能检查。健康对照组满足笔者医院甲状腺功能、甲状腺彩超均未见明显异常;桥本甲状腺炎组满足临床上抗甲状腺球蛋白抗体、抗甲状腺过氧化物酶抗体均阳性,同时甲状腺彩超提示甲状腺弥漫性回声改变,无甲状腺结节。(2)排除标准:①临床或亚临床甲状腺功能亢进或甲状腺功能减退病史及头颈部照射史;②患有糖尿病、其他癌症、炎症、处于感染、出血、任何器官功能不全、休克者;③骨髓增生性疾病、贫血或服用抗凝及影响血小板类药物者。
2.研究方法:(1)一般情况:年龄、性别、体重指数(body mass index,BMI)。(2)血常规:中性粒细胞计数(neutrophil, NE)、淋巴细胞计数(lymphocyte, LY)、血红蛋白(hemoglobin, HGB)、MPV等血细胞参数。(3)甲状腺功能:促甲状腺激素(thyroid stimulating hormone, TSH)。(4)临床病理资料:病理组织结果、是否合并慢性淋巴细胞性甲状腺炎、单发(<2个)或多发病灶(≥2个)、肿瘤的最大直径(≥1cm或<1cm)、有无包膜侵犯、有无颈淋巴结转移均根据手术标本病理确诊结果。结合病理结果,按照《AJCC癌症分期手册》第8版进行 TNM分期。

结 果
1.临床资料及实验室指标的比较:各组患者年龄、性别、BMI、TSH比较,差异均无统计学意义(均>0.05)。PTC组NE、MPV、MPV/PLT、中性粒细胞淋巴细胞比值(neutrophil to lymphocyte ratio,NLR)水平均明显高于良性甲状腺结节组、慢性淋巴细胞性甲状腺炎组及健康对照组(均<0.05),而LY水平均明显低于良性甲状腺结节组、慢性淋巴细胞性甲状腺炎组及健康对照组(均<0.05)。良性甲状腺结节组、慢性淋巴细胞性甲状腺炎组NLR水平高于健康对照组(<0.05),而良性甲状腺结节组、慢性淋巴细胞性甲状腺炎组LY明显低于健康对照组(<0.05,表1)。
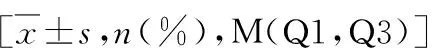
2.PTC组不同临床病理特征MPV、MPV/PLT水平的比较:有淋巴结转移的PTC组MPV、MPV/PLT水平明显高于无淋巴结转移组(<0.05),有被膜侵犯的PTC组MPV/PLT水平明显高于无被膜侵犯组(<0.05),余临床病理特征中MPV、MPV/PLT水平比较,差异均无统计学意义(均>0.05,表2)。
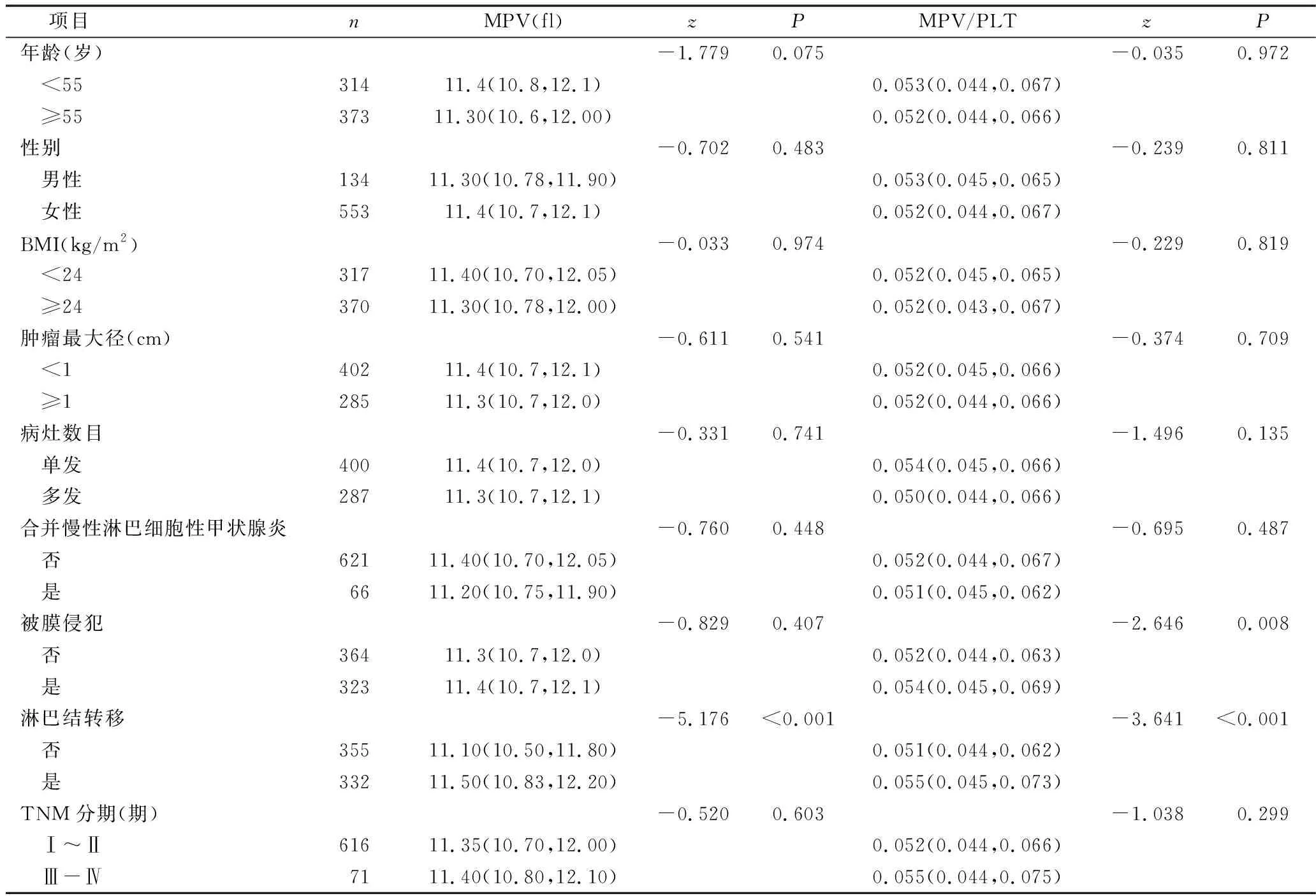
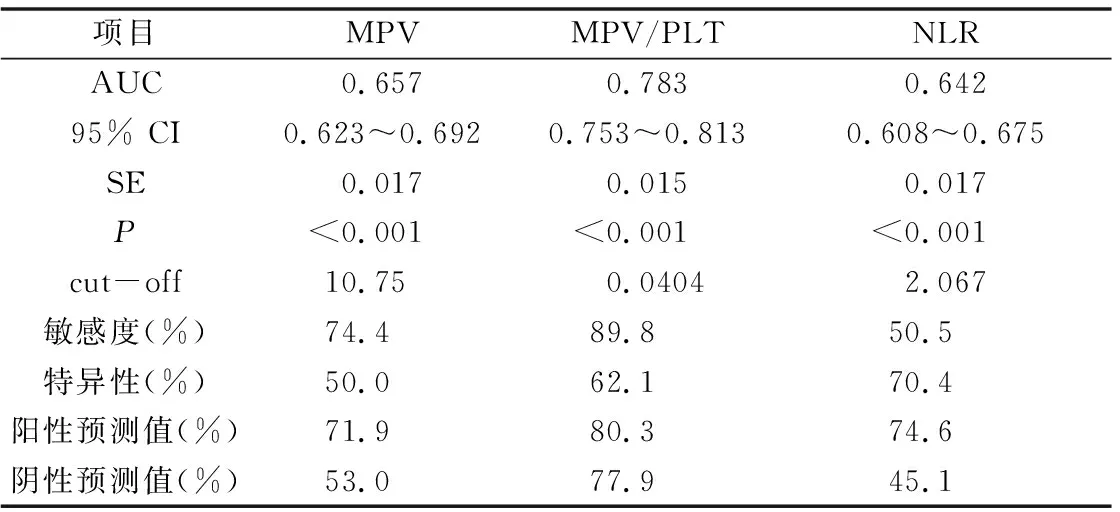
3.MPV、MPV/PLT、NLR在良性甲状腺结节中鉴别PTC的ROC曲线分析:由ROC曲线可知,MPV、MPV/PLT、NLR曲线下面积(area under the curve,AUC)分别为0.657、0.783、0.642,对应值均<0.05。各单一指标AUC经检验结果显示,MPV/PLT的AUC均明显高于其他单一指标对应AUC(均<0.05),说明MPV/PLT诊断价值最高(表3、图1)。
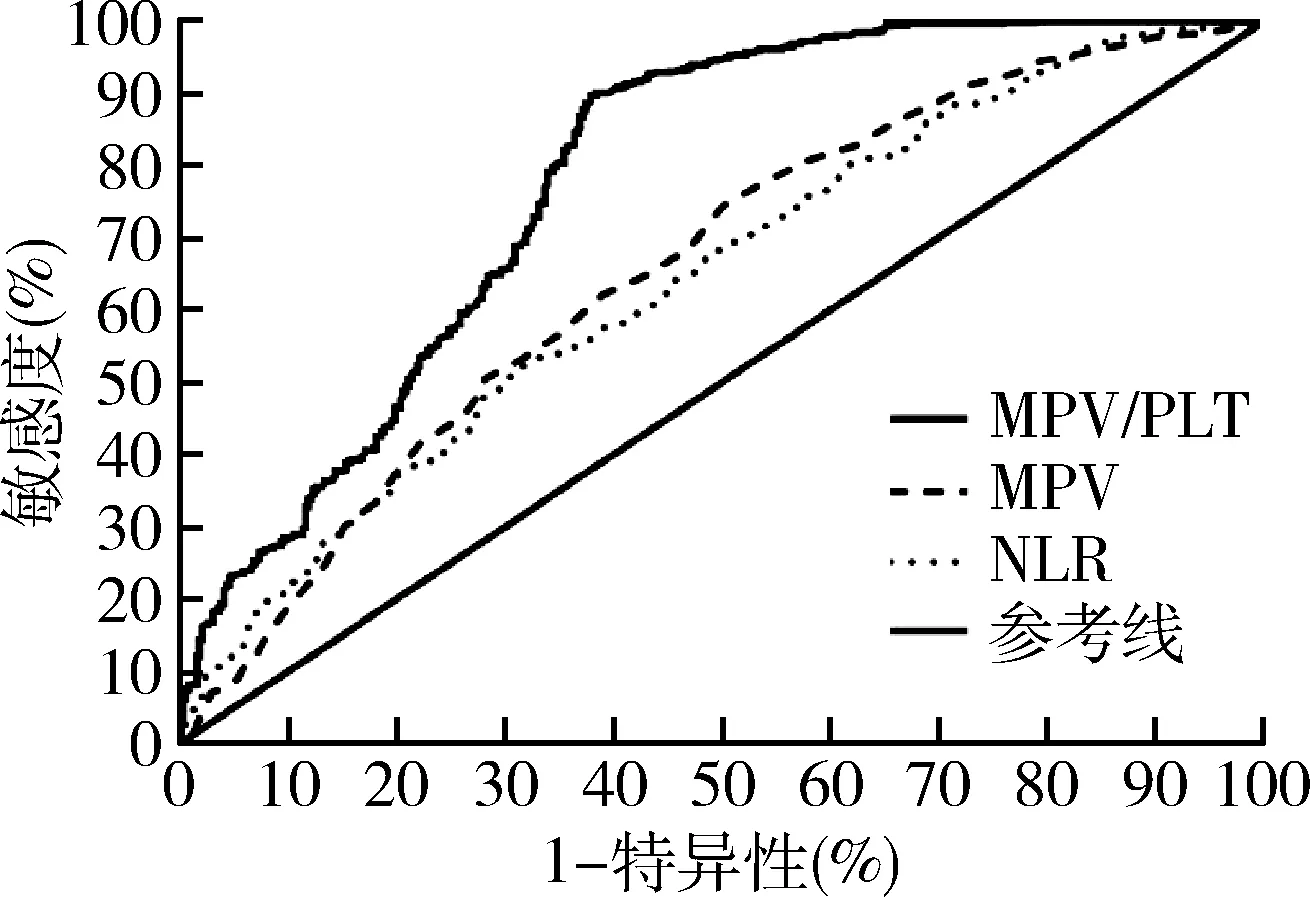
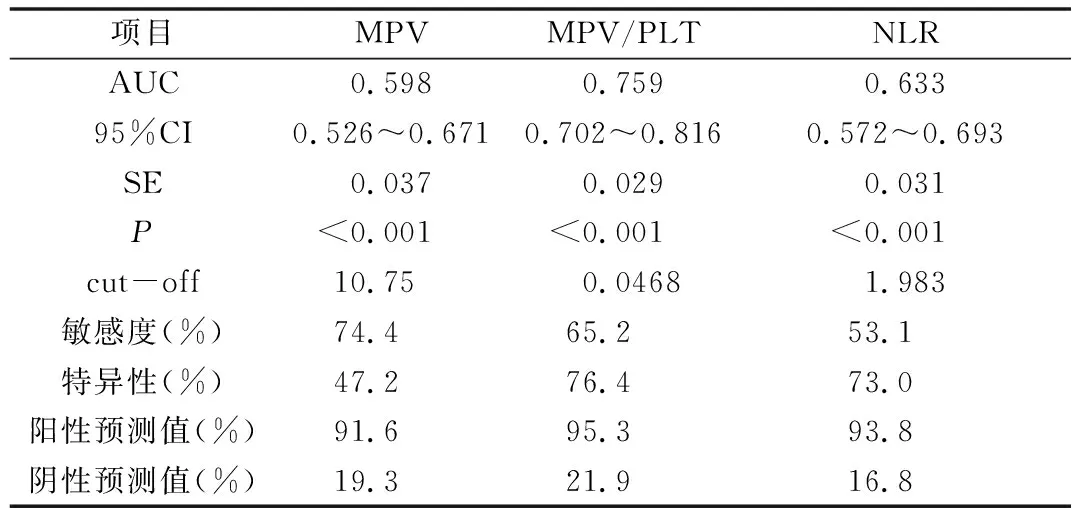
4.MPV、MPV/PLT、NLR在慢性淋巴细胞性甲状腺炎中鉴别PTC的ROC曲线分析: 由ROC曲线可知,MPV、MPV/PLT、NLR的AUC分别为0.598、0.759、0.633,对应均<0.05。各单一指标AUC经检验结果显示,MPV/PLT的AUC均明显高于其他单一指标对应AUC(均<0.05),说明MPV/PLT诊断价值最高(表4、图2)。

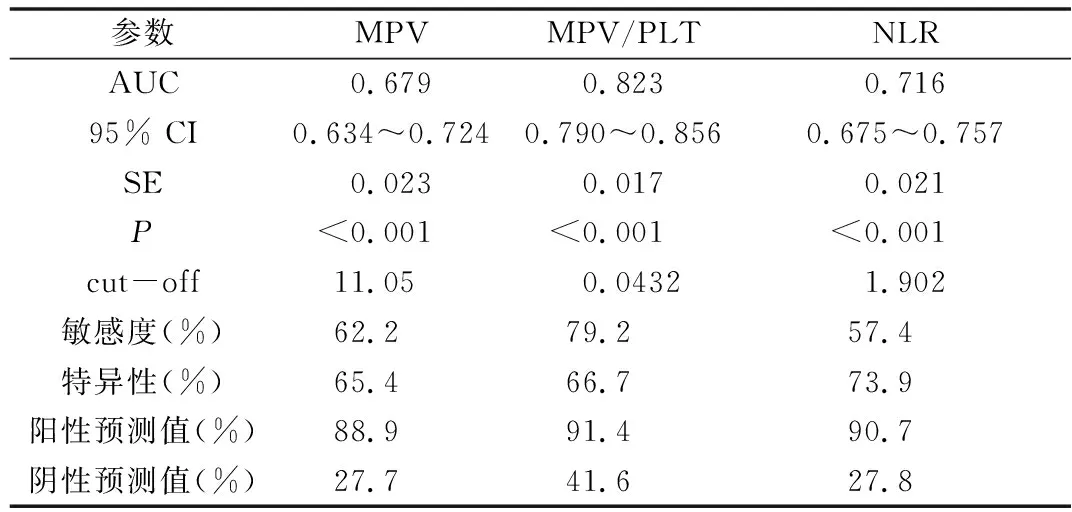
5. MPV、MPV/PLT、NLR在健康对照中鉴别PTC的ROC曲线分析:由ROC曲线可知,MPV、MPV/PLT、NLR的AUC分别为0.679、0.823、0.716,对应均<0.05。各单一指标AUC经检验结果显示,MPV/PLT的AUC均明显高于其他单一指标对应AUC(均<0.05),说明MPV/PLT诊断价值最高(表5、图3)。

讨 论
1863年Virchow提出慢性炎症与肿瘤发生密切相关。近年来,一些可获得性高、非侵入性、价格低廉的外周血炎性指标不断被证实可以预测恶性肿瘤的发生、发展及预后,如血小板、中性粒细胞、淋巴细胞以及生物学标志物组合如NLR等。MPV作为血小板早期活化指标,已被证实是胃癌、前列腺癌及结直肠癌有价值的诊断指标。与其他癌症一样,炎症微环境也是甲状腺癌发生和发展的重要组成部分。一些研究发现,MPV对PTC有预测价值,但其准确性有待于进一步明确。
目前,MPV在癌症中的研究相对较多,其作为一种新型的炎性指标,不仅反映血液内血小板的体积大小,还反映骨髓巨核细胞、血小板的活性状态。但MPV作为单一血小板活化参数易受外界因素的影响,为了消除外界因素影响,有研究进一步将MPV与PLT相结合,现已证实MPV/PLT与疾病的严重程度及癌症紧密相关。研究表明,MPV/PLT 水平增高,常预示着血小板活性增强,伴较高程度的炎性反应。相关机制可能如下,炎性细胞诱导细胞内活性氧产生,造成DNA损伤,同时抑制损伤后DNA的修复,导致肿瘤的发生。此外,炎性反应中释放的白细胞介素等炎性细胞因子亦能刺激骨髓生成体积较大的血小板。体积较大的血小板稳定性较差,活性较高,更易脱颗粒而释放P选择素、血栓素A、血小板源性生长因子、5-羟色胺等活性物质。这些活性物质分布于肿瘤微环境中,除了促进细胞增殖和血管生成外,进一步参与肿瘤的侵袭和转移。
研究表明,与健康对照组比较,胃癌、子宫内膜癌和卵巢癌中的MPV水平显著增加。基于此,Suleyman等研究指出,与良性甲状腺结节组和健康对照组比较,PTC组MPV明显升高,这与笔者的研究结果一致。Suleyman进一步研究指出,肿瘤切除后MPV明显下降,而良性甲状腺结节组术后MPV水平没有显著变化,该研究证明了血小板早期活化指标在PTC的临床应用价值,同时提示其有望成为监测良性甲状腺结节恶性变的血清指标。而Yu等提出了相反的意见,其指出甲状腺癌组的MPV明显低于良性甲状腺结节组,原因可能为该研究中甲状腺癌组不仅纳入PTC,还包括未分化癌等恶性程度较高的病理类型,由于恶性程度较高的甲状腺癌所处的微环境炎性反应较大,体积大的血小板对炎症刺激的反应更强,降解增加,从而导致MPV减小。本研究中由于非PTC组织病理类型少见,因此未纳入其他病理亚型,而MPV、MPV/PLT在其他病理类型中有待于进一步探讨。
本研究探讨了外周血MPV、MPV/PLT与PTC不同临床病理特征的关系,笔者发现,MPV、MPV/PLT在TNM分期(Ⅰ~Ⅱ期或Ⅲ~Ⅳ期)、肿瘤最大直径(≥1cm或<1cm)、病灶数目(≥2或<2)等亚组间无明显差异,PTC组中,与无被膜侵犯患者比较,有被膜侵犯患者的MPV、MPV/PLT水平均显著升高,此外,与无淋巴结转移患者比较,有淋巴结转移的PTC组MPV/PLT水平显著升高。由此,笔者认为MPV可能与被膜侵犯紧密相关,而MPV/PLT与PTC淋巴结转移、被膜侵犯密切相关。本研究结果提示,与MPV比较,MPV/PLT有望成为PTC术前评估的新指标,但需进一步证实。
近年来,NLR已成为衡量各种癌症全身炎性反应简单有效的综合指标。为了证明MPV/PLT的有效性,本研究将MPV、NLR纳入ROC分析,结果显示, NLR 在PTC与良性甲状腺结节及健康对照鉴别诊断中AUC<0.700,虽然其特异性稍高,但敏感度较低,这在一定程度上说明NLR在预测PTC临床应用价值有限。当PTC分别与良性甲状腺结节、桥本甲状腺炎及健康对照鉴别时,MPV/PLT的AUC均优于MPV和NLR,由此笔者可以看出,MPV/PLT具有较高的预测效能,这与近年来Cho等、Wu等探究MPV/PLT在肝癌、结直肠癌中的研究结果一致,ROC分析均显示MPV/PLT比MPV产生更大的AUC,其值>0.700,提示预测价值良好。众所周知,慢性淋巴细胞性甲状腺炎常合并甲状腺结节,当进一步鉴别PTC与慢性淋巴细胞性甲状腺炎时,结果显示,MPV/PLT也同样具有较高诊断效能,但MPV此时的AUC却<0.60,说明MPV/PLT对于有效鉴别PTC更具有优势,以上均说明MPV/PLT在PTC中临床预测价值较大,同时本研究为MPV/PLT参与PTC的发生、发展可提供了更充分的补充依据。
综上所述,外周血MPV/PLT对PTC的诊断有预测价值。此外,血常规相对于其他指标,有经济、操作简单等优点,利于临床大规模应用。但本研究为单中心的回顾性研究,尚缺少多中心前瞻性研究予以进一步证实。

