产前系统超声检查对染色体异常的筛查价值
郭永平,杨亚莉,马颖,蒋晓颖,苟永贤
宝鸡市妇幼保健院产科1、功能科2,陕西宝鸡 721000
出生缺陷为出生时即存在的结构及功能异常,是导致新生儿死亡、夭折、残疾发生的重要原因。据流行病学报道,我国出生缺陷总体发生率呈现逐年增加的趋势,降低出生缺陷发生率、提高人口素质是我国妇幼保健工作重点内容[1]。目前临床对于出生缺陷尚没有有效干预手段,产前筛查、产前诊断是减少出生缺陷的关键措施[2]。临床上常用的产前诊断技术主要包括影像学检查、遗传学检查等,其中超声检查的安全、快捷优势使其在产前诊断中发挥重要作用,目前已成为产前诊断首选方式[3-4]。超声可清晰显示胎儿解剖学结构,观察器官发育情况;另外一些超声软指标如颈背部皮肤厚度、侧脑室扩张、鼻骨缺失等则可在一定程度提示染色体异常,通过超声检查及软指标筛选高危人群再进行遗传学检查可提高染色体异常的检出率,同时也可避免盲目介入检查所致不必要伤害[5]。目前已有较多研究探讨了产前超声检查及超声软指标对出生缺陷的评估价值[6-7],但超声检查结果与染色体异常等遗传学指标的关系研究报道较少。本研究探讨了产前超声诊断胎儿畸形的价值,并将结构异常、超声软指标异常及染色体异常等资料进行对比,分析超声指标对染色体异常的诊断价值,旨在为临床筛查提供参考,现报道如下:
1 资料与方法
1.1 一般资料本研究经我院医学伦理会批准,选择2016年2月至2019年10月于宝鸡市妇幼保健院产检的8 563例孕妇作为研究对象。纳入标准:行产前系统超声检查;产检及随访资料完整;对本研究知情并签署同意书;排除随访资料不完整者。8 563例孕妇年龄19~37岁,平均(27.74±2.33)岁;平均孕周(26.53±4.15)周。
1.2 方法
1.2.1 超声检查采用美国GE公司的E8超声诊断仪,二维超声采用3.5 MHz凸阵式探头,四维超声采用2.5~7.0 MHz探头进行检查,所有病例超声检查均由本院具有产前筛查及诊断资格的超声医师完成。确定胎方位后首先检查胎儿脐带、胎盘、羊水情况,随后扫查头颅、颜面、内脏、四肢以及脊柱等情况,期间需要对头围、双顶径、小脑横径、小脑延髓池、股骨、肱骨以及腹围等部位进行监测;获取患儿颈项透明层宽度、颈背部皮肤皱褶变厚、心内强回声光点、肾盂扩张、肠管回声增强、脑室扩张、脉络膜囊肿等超声软指标。
1.2.2 遗传学检查超声检查筛查出的异常病例进行科内会诊,在取得孕妇及家属知情同意情况下进行细胞/遗传学检查;超声检查无异常但伴有血清生化筛查高风险、不良孕产史、夫妇有染色体异常的孕妇酌情选择是否进行细胞/遗传学检查,孕16周以后行羊膜穿刺。
1.2.3 随访检查确诊为畸形的病例充分告知孕妇详情及风险,根据孕妇意愿选择终止妊娠或继续妊娠,对于终止妊娠的病例,在取得知情同意情况下进行临床检查或尸检;选择分娩者继续进行超声监测,在胎儿娩出后进行临床特征的记录及相关检查。
1.3 统计学方法应用SPSS20.0软件对所有数据进行描述性分析,计数资料以例或%表示,计量资料以均数±标准差(±s)表示。
2 结果
2.1 系统超声检查对胎儿畸形的检出情况产前超声检查的8 563例孕妇中胎儿结构畸形89例(151处),检出率为10.39‰(89/8 563),与随访结果进行比较,共漏诊12例(14处),漏诊率为1.40‰(12/8 563),分别为多/并指8处、外耳畸形3处、足异常2处、生殖系统畸形1处;超声诊断胎儿畸形中心血管系统畸形(28.09%)最多,其次为中枢神经系统(19.10%)、颜面部(17.98%),见表1。
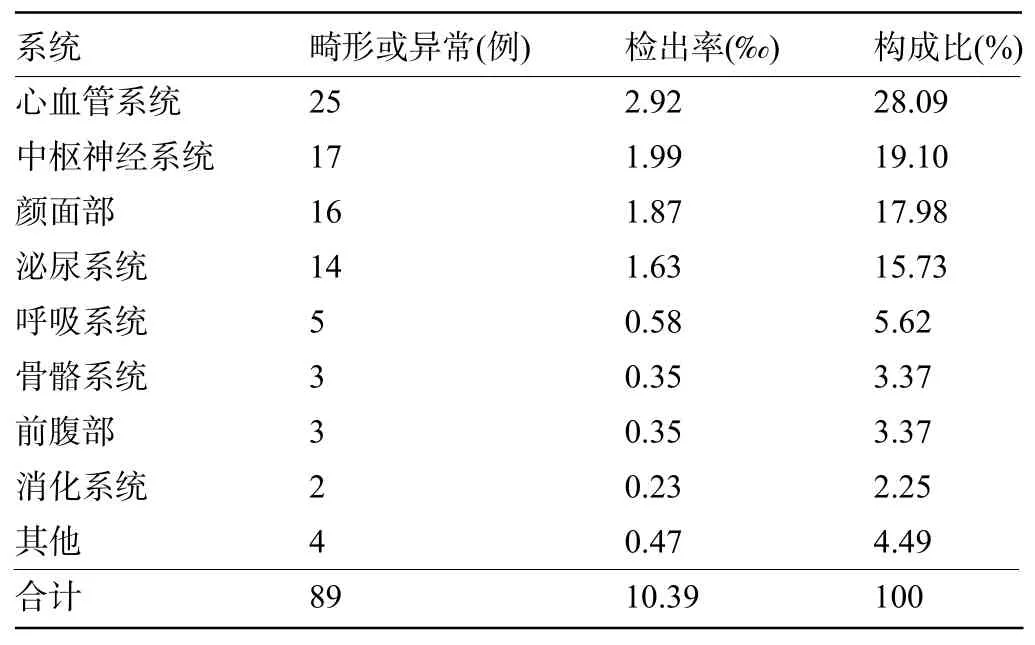
表1 超声诊断胎儿畸形分布情况
2.2 染色体异常检查结果8 563例孕产妇共634例接受遗传学检查,其中因超声结构及软指标异常行遗传学检查者207例(结构异常89例,软指标异常118例),其中38例存在染色体异常,包括染色体数目异常30例、染色体结构异常8例,见表2。
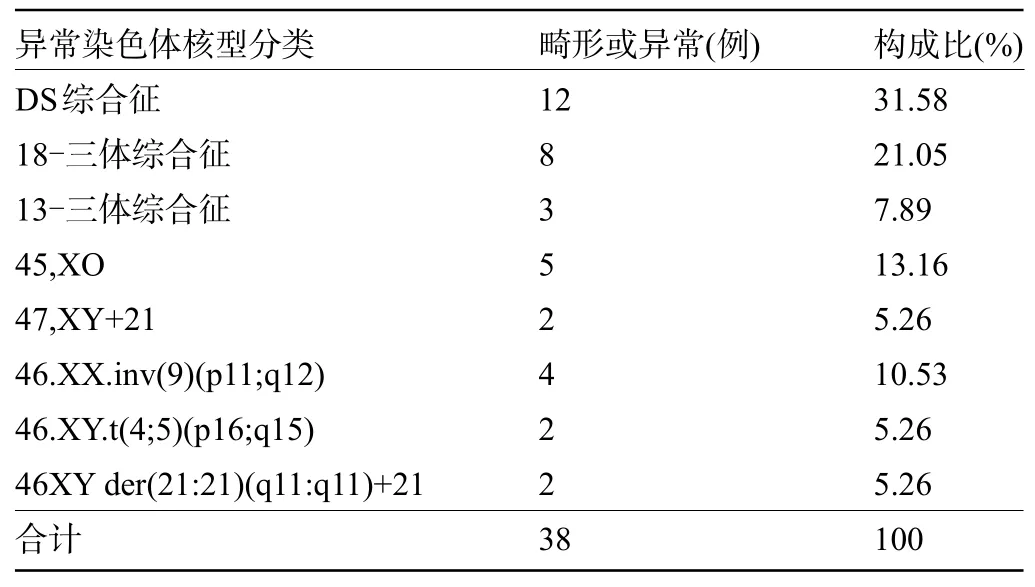
表2 染色体异常检查结果
2.3超声筛查与染色体异常的关系634例接受遗传学检查的胎儿中,207例超声结构及软指标异常胎儿共检出染色体异常25例,其中结构及软指标异常分别检出染色体异常14例与11例,而427例超声正常胎儿共检出染色体结构异常13例,超声异常筛查染色体异常的符合度为12.08%(25/207);单发结构畸形、多发结构畸形、单发超声软指标异常、多发软指标异常诊断染色体异常的符合度分别为8.89%(4/45)、22.73%(10/44)、5.88%(5/85)、18.18%(6/33)。各类型超声异常检出染色体异常情况见表3和表4。
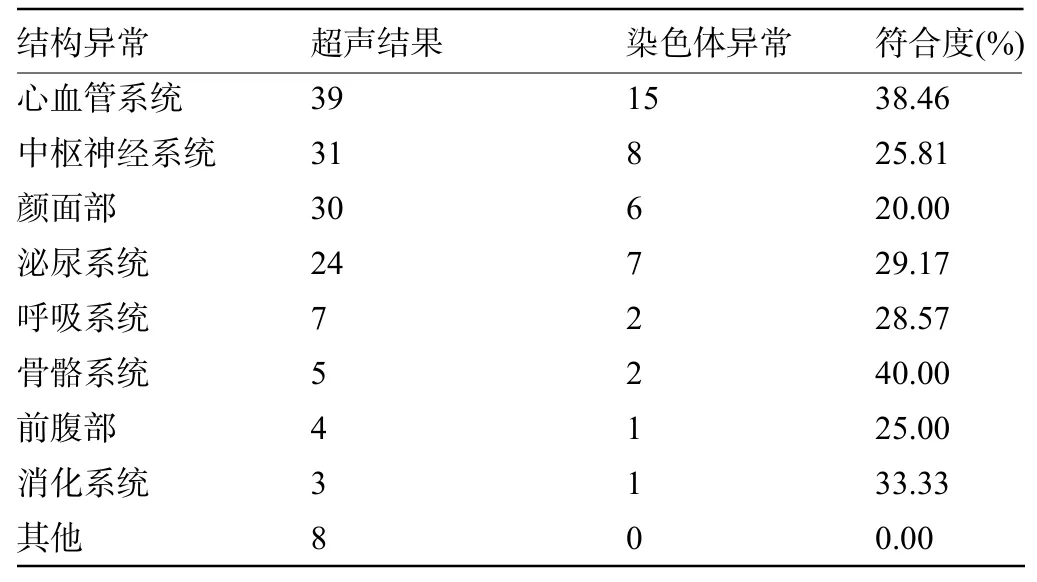
表3 超声结构异常与染色体异常的关系(例)
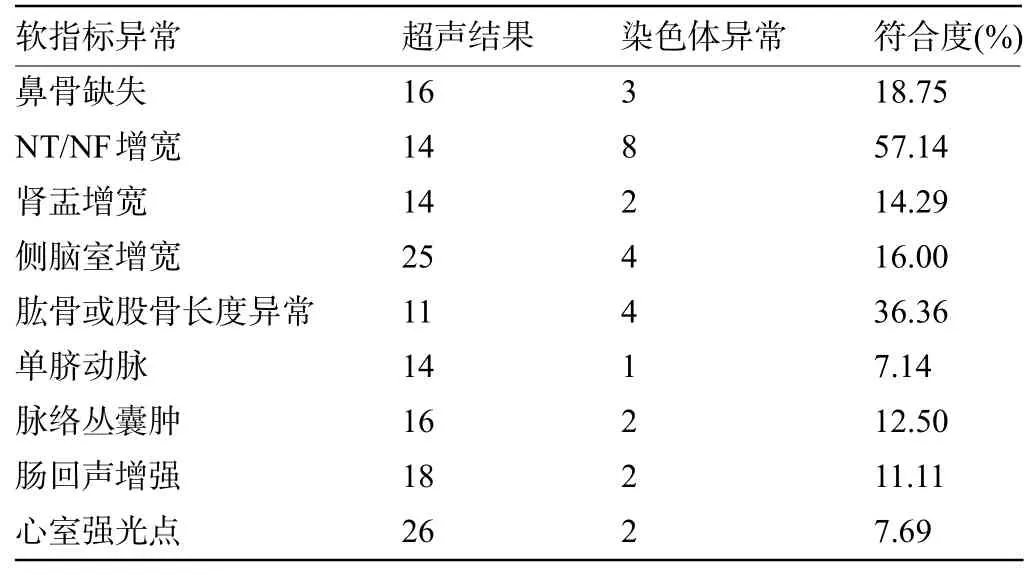
表4 超声软指标异常与染色体异常的关系(例)
2.4 典型病例影像学表现病例一:孕妇28岁,孕2产0,孕早中期顺利,孕12+3周颈后部透明带厚度(NT)0.13 cm,22+周四维彩超。行无创DNA提示21-三体高风险,行羊水穿刺结果为47,XY+21,其影像学表现见图1。病例二:孕妇30岁,孕3产1,既往生产一男婴,体健;孕早期顺利,孕13+1周NT 0.16 cm,孕23+周四维彩超提示双侧肾盂扩张,左侧1.0 cm,右侧0.55 cm。无创DNA提示21-三体高风险,行羊水穿刺结果为46XY der(21:21)(q11:q11)+21,见图2。
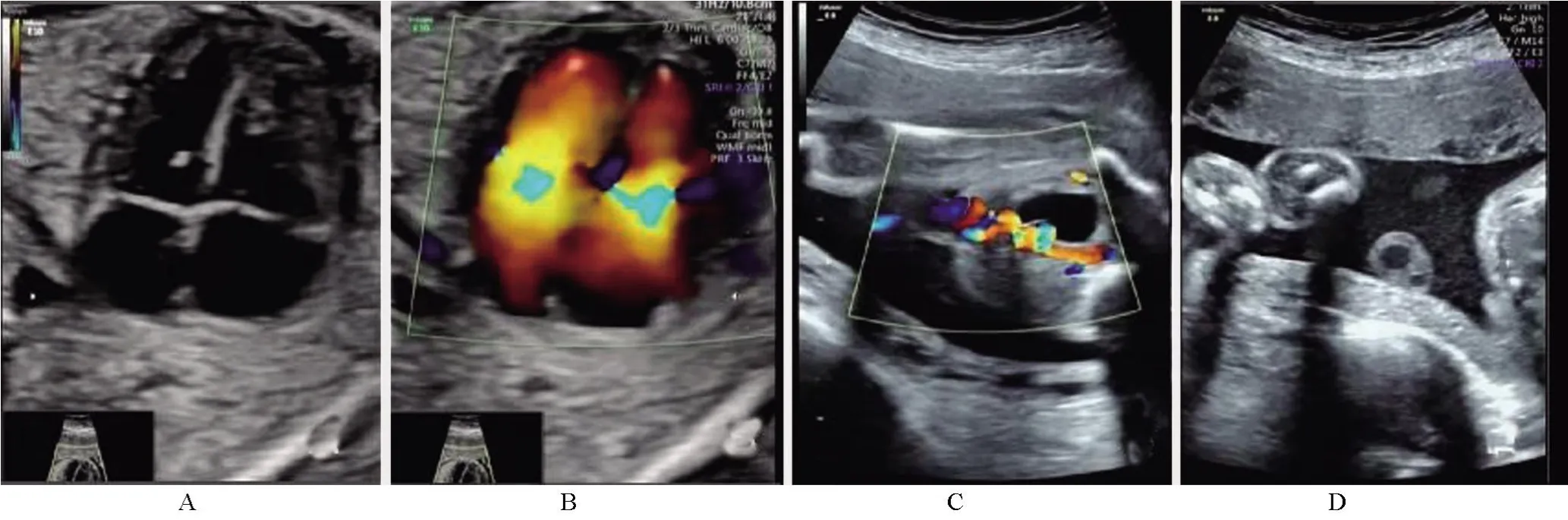
图1 某孕妇四维彩超检查结果
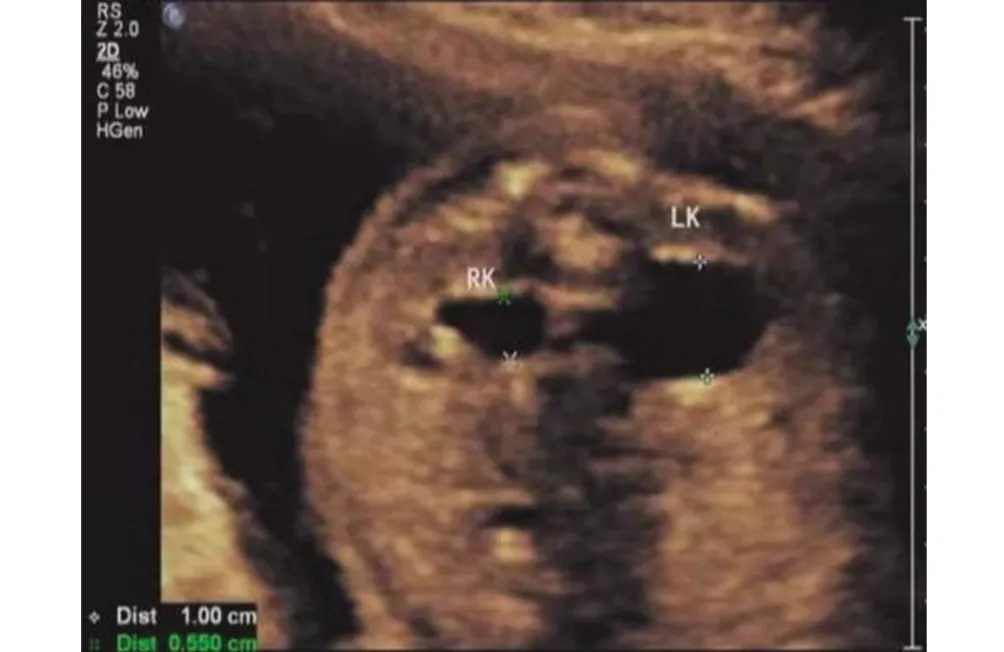
图2 某孕妇彩超检查结果
3 讨论
产前检查应用超声具有无创、安全、可重复优势,是产前诊断的理想检查方式。2012年中国医师协会超声分会通过了《产前超声检查指南》[8],规定将产前超声检查分为一般检查、常规检查、系统检查及针对性检查,系统检查是胎儿出生前畸形筛查的重要步骤,对于系统检查发现异常的患儿进行后续针对性检查可进一步明确胎儿异常情况。既往研究报道了产前系统超声检查对胎儿畸形的检出率:孕中期孕妇行系统性产前超声检查胎儿畸形检查符合率为87.21%[9];孕早期孕妇接受超声检查,胎儿畸形检出符合度为94.73%[10]。本研究中超声检出畸形的符合率为88.12%,与前者报道的数据相符。本研究超声检出胎儿畸形以心血管系统畸形最多,其次为中枢神经系统、颜面部,这一结果与既往多数研究报道的畸形分布类似[11-12]。本研究中超声诊断结构畸形共漏诊12例,分别为多/并指、外耳畸形、足异常、生殖系统畸形等,分析漏诊病例情况及原因,胎儿手足畸形漏诊例数最多,其原因可能为胎儿手足的显示情况受胎儿姿势影响较大,诊断较为困难;外耳超声受胎位影响较大,耳道检查较为困难[13];目前常规超声检查对生殖器检查具有一定限制,但严重生殖道畸形可造成严重影响,本研究中男性尿道下裂的漏诊比例较高,临床应引起重视。上述漏诊病例中部分为微小畸形,对出生后患儿生活质量影响较小,但仍有相当部分比例的漏诊为较为严重的结构畸形,因此临床应重视系统性产前检查,提高胎儿畸形的检出率。
除胎儿结构畸形外,染色体异常也是引起围生期新生儿死亡的重要原因,目前胎儿染色体异常的产前检查包括筛查检查及诊断检查,但产前检查属于有创检查,有引起流产的风险,产前超声筛查筛选出高危人群可一定程度降低有创性检查的比例。超声扫描除可显示胎儿结构异常外,也可明确相关软指标的变化,这些软指标为非特异性指标,部分正常胎儿中也会存在软指标异常,这些异常也可提示某些潜在畸形风险[14-15]。本研究中超声检查结构异常及软指标异常与染色体异常均存在一定程度相关,其中胎儿多发畸形诊断的符合度最高,其次为多发超声软标记异常,单发超声软标记最低,提示胎儿结构畸形及超声软指标异常越多,染色体异常风险越高,两者可一定程度预测胎儿染色体异常。
综上,产前系统性超声检查对胎儿结构畸形的检出率较高,胎儿结构畸形、超声软指标异常对染色体异常也有一定评估价值。

