耐多药肺结核患者氟喹诺酮耐药因素分析
梁雅雪 王华
安徽省胸科医院,安徽医科大学胸科临床学院(合肥 230022)
耐药结核病(drug-resistant tuberculosis,DRTB)的持续蔓延是全球面临的最紧迫和最困难的挑战之一,特别是我国作为目前耐药结核病负担最大的3 个国家之一,困难尤为突出。世卫组织(WHO)报道2019年中国利福平耐药结核病(rifampicin drug-resistant tuberculosis,RR-TB)新发病例6.5 万人(4.5/10 万),复治病例23/10 万,治疗成功率仅54%[1]。结核病最常见及最主要的传播形式是肺结核,为了降低耐药结核病的发病率,需提高耐药肺结核的发现率以遏制传染源。其中广泛耐药肺结核(extensively drug-resistant pulmonary tuberculosis,XDR-PTB)患者除对异烟肼、利福平耐药外还对氟喹诺酮类药物(fluoroquinolones,FQs)耐药,治疗起来更复杂、预后更差,全世界每年有近26%的耐药结核病患者死于广泛耐药结核病[2],因此,早发现、早治疗XDR-PTB 格外重要。肺结核耐药检测方法有多种,包括痰分枝杆菌培养、分子检测、质谱检测等[3-4],但由于地域、经济等多方面因素,全面开展FQs 耐药性的检测存在限制,因此需要简便快速识别FQs 耐药的技术与方法。目前已有研究探索形成耐药结核病的危险因素,但未进一步细化分析形成FQs 耐药的危险因素。因此,本研究回顾性分析230 例MDR-PTB 患者的临床特征,探索形成FQs 耐药的高危因素,为XDR-PTB 患者的早期筛查和诊断提供参考。
1 资料与方法
1.1 一般资料选取安徽省胸科医院2019年4月至2021年3月期间收治的230 例MDR-PTB 患者,按照痰结核分枝杆菌药敏试验结果分为两组:FQs敏感组(126 例)和FQs 耐药组(104 例)。纳入标准:(1)根据《肺结核诊断标准(WS 288-2017)》[5],所有患者明确诊断肺结核;(2)患者入组前近3月痰分枝杆菌培养阳性,菌种鉴定结果显示为结核分枝杆菌复合群,表型药敏试验(MIC 法)[6]结果显示所有患者同时对异烟肼及利福平耐药,部分患者同时对氟喹诺酮类药物(左氧氟沙星和/或莫西沙星)耐药;(3)所有患者有近3月胸部CT 资料。排除标准:合并肿瘤患者。所有患者登记性别、年龄、居住地区、学历、体质量指数(body mass index,BMI)、吸烟史、饮酒史、合并症、治疗类型、二线抗结核药物使用情况(使用是否超过1月)、胸部CT 表现等相关资料。其中:(1)患者按年龄分为两组:<45岁和≥45岁;(2)患者按学历分为四组:小学及以下、初中、高中、大专及以上;(3)患者按BMI分为两组:BMI<18.5 kg/m2和≥18.5 kg/m2。(4)患者按居住地区分为三组:皖北、皖中、皖南。本研究通过安徽省胸科医院伦理委员会审核批准,所有患者均知情同意并签署知情同意书,年龄<18岁的患者由监护人签署。
1.2 定义(1)初治结核[5]:从未使用抗结核药物或抗结核疗程不足1 个月;(2)复治结核[5]:初治失败、复发或不规律服用抗结核药物至少1个月以上;(3)MDR-PTB[7]:肺结核患者感染的结核分枝杆菌经体外药敏试验证实至少同时对异烟肼和利福平耐药;(4)准广泛耐药肺结核(pre-XDR-PTB)[7]:肺结核患者感染的结核分枝杆菌经体外药敏试验证实在耐多药的基础上对一种氟喹诺酮类药物耐药;(5)XDR-PTB[7]:肺结核病患者感染的结核分枝杆菌经体外药敏试验证实在耐多药的基础上对一种氟喹诺酮类药物耐药以及至少其他一种A 组药物耐药(A 组药物目前包括氟喹诺酮类药物、贝达喹啉、利奈唑胺)。
1.3 统计学方法使用SPSS 21.0 软件进行分析,定量资料符合正态分布采用(±s)描述,分类资料采用例(%)描述。分类资料组间比较采用χ2检验,以FQs 耐药情况为因变量,对相关变量进行单因素分析,再将差异有统计学意义的变量进行多因素logistic 回归分析筛选出独立危险因素,P<0.05 为差异有统计学意义。
2 结果
2.1 一般资料230 例MDR-PTB 患者中,其中男171 例,女59 例,年龄(47.61±16.03)岁。按照痰结核分枝杆菌药敏试验结果分为FQs敏感组(126例)和FQs 耐药组(104 例),两组患者在性别、居住地区、学历分布、吸烟史、饮酒史等方面差异无统计学意义(P>0.05),在年龄、BMI、治疗类型、二线抗结核药物使用史、合并症等方面差异有统计学意义(均P<0.05)。见表1。
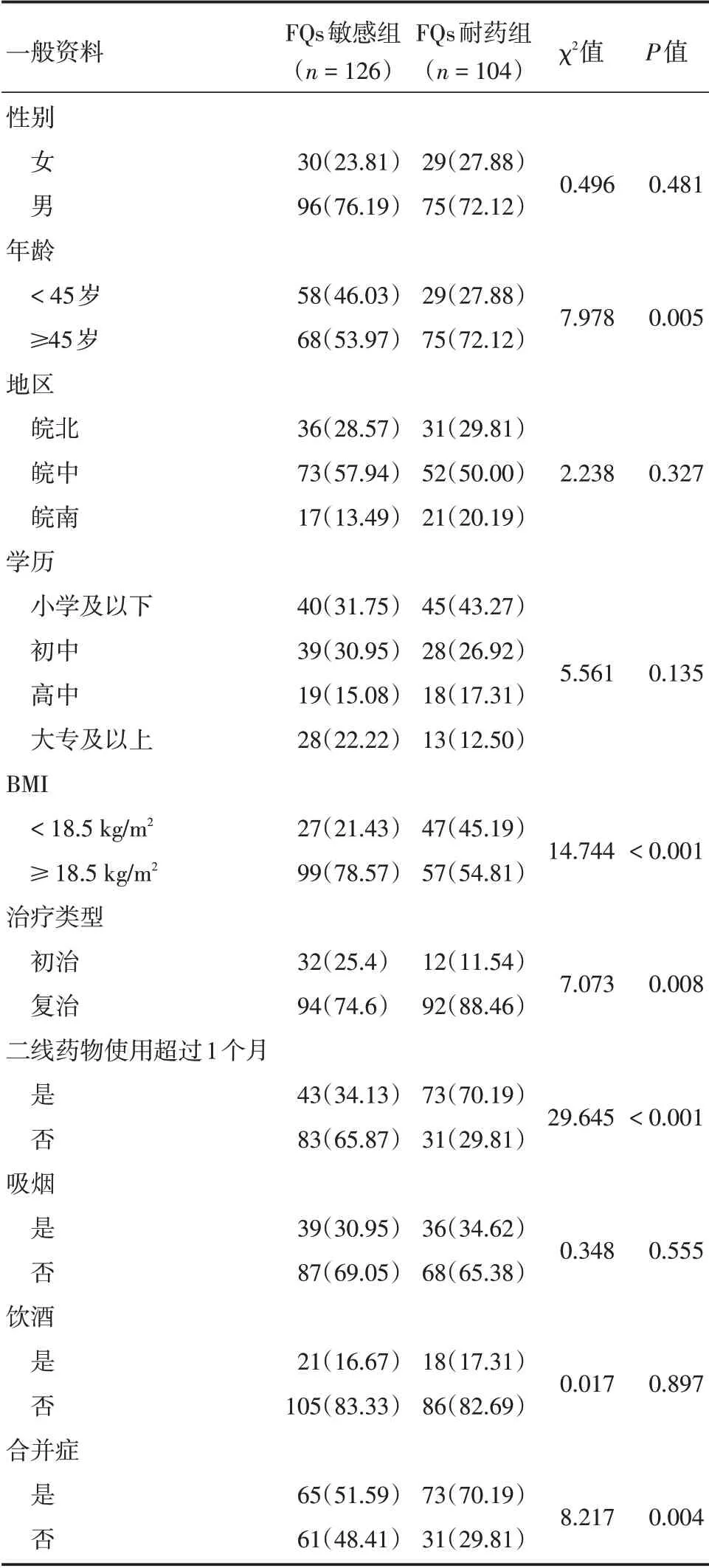
表1 两组患者特征对比Tab.1 Comparison of clinical characteristics between the two groups例(%)
2.2 两组患者特征对比
2.2.1 年龄两组患者中,年龄≥45岁患者均多于<45岁患者,FQs耐药组平均年龄(50.89±14.319)岁,年龄≥45 岁患者在FQs 耐药组中占72.12%,FQs 敏感组中占53.97%,两组患者年龄差异有统计学意义(P=0.005)。
2.2.2 BMI两组患者中,FQs 耐药组平均BMI(19.545 ± 3.572 3)kg/m2,BMI<18.5 kg/m2患者FQs耐药组中占45.19%,FQs 敏感组中占21.43%,两组患者BMI 差异有统计学意义(P<0.001)。
2.2.3 治疗类型两组患者中复治患者均多于初治患者,FQs 耐药组复治患者占88.46%,FQs 敏感组中复治患者占74.60%,两组患者在治疗类型上差异有统计学意义(P=0.008)。
2.2.4 二线抗结核药物使用情况FQs 敏感组65.87%的患者既往未使用过二线药物或使用未超过1 个月;FQs 耐药组70.19%的患者使用二线抗结核药物超过1月。两组患者差异有统计学意义(P<0.001)。
2.2.5 合并症两组患者伴有合并症的均占大多数,FQs 耐药组伴有合并症的患者占70.19%,两组患者是否伴合并症差异有统计学意义(P<0.05)。将合并症按疾病类型分为:糖尿病、高血压病、自身免疫系统疾病、肺外结核、肺部基础疾病(肺结核除外)、肝炎等,其中合并肺部基础疾病方面两组患者差异有统计学意义(P<0.001),其他合并症差异无统计学意义(P>0.05)。见表2。
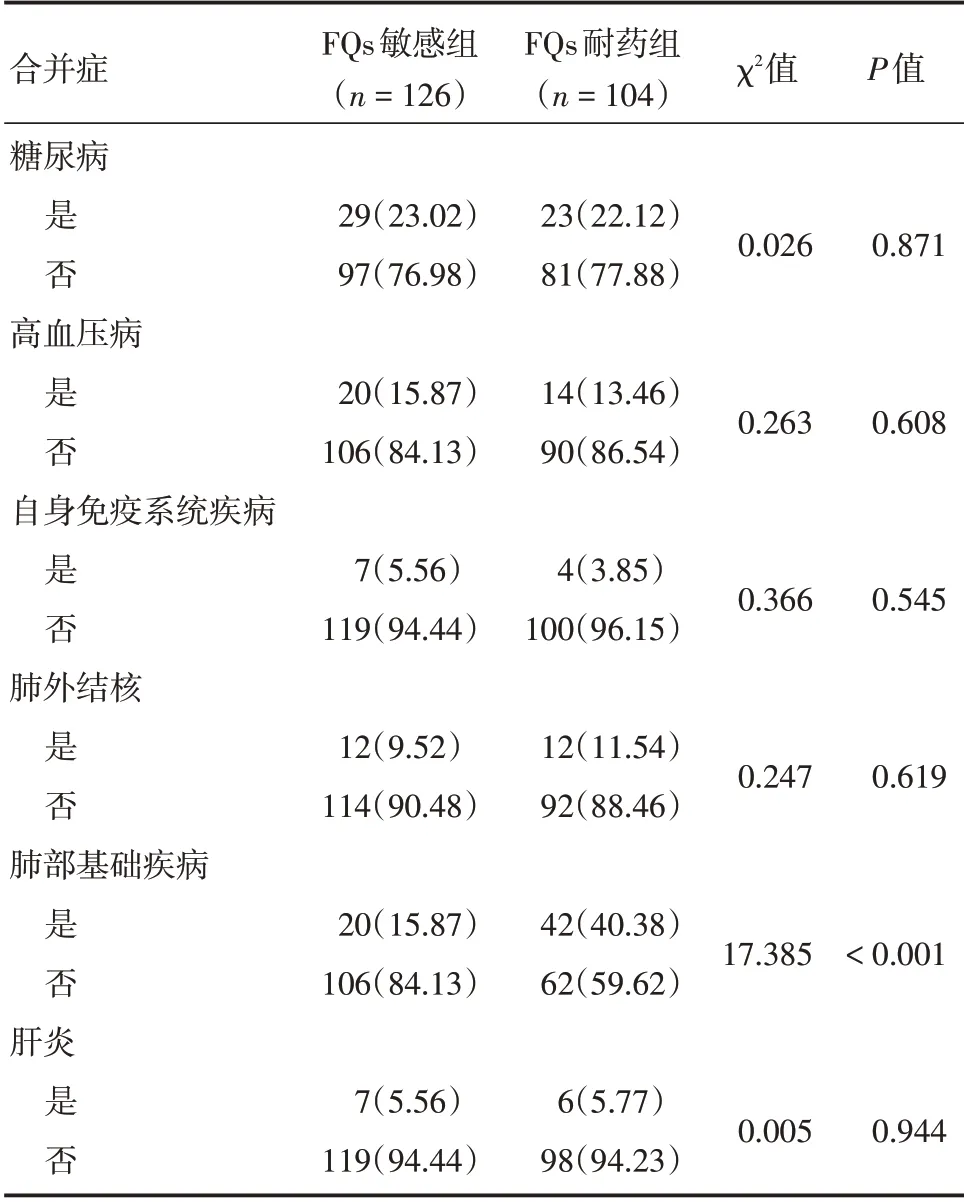
表2 两组患者相关合并症对比Tab.2 Comparison of comorbidities between the two groups例(%)
2.2.6 胸部CT 表现两组患者中大部分CT 显示伴有空洞、病灶累及两肺,差异无统计学意义(P>0.05)。少数患者伴有毁损肺,FQs 耐药组伴有毁损肺的患者占比32.69%,FQs 敏感组占13.49%,两组差异有统计学意义(P<0.01)。见表3。
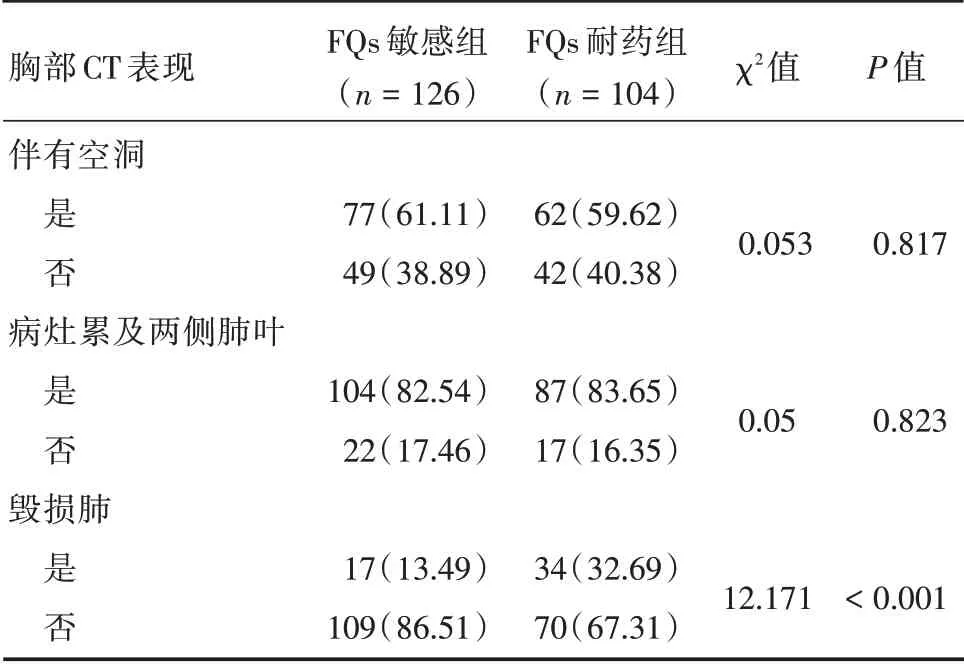
表3 两组患者胸部CT 表现对比Tab.3 Comparison of the chest CT findings between the two groups 例(%)
2.3 多因素logistic 回归分析最终进入logistic 回归模型的变量有年龄、BMI、治疗史、二线抗结核药物使用史、合并肺部基础疾病、CT 显示毁损肺,排除混杂因素后,结果显示使用二线药物超过1个月(OR=3.369,95%CI=1.820~6.235,P<0.001)、BMI<18.5 kg/m2(OR=2.270,95%CI:1.167~4.416,P=0.016),这两个因素均是MDR-PTB 患者产生FQs 耐药的独立危险因素(表4)。
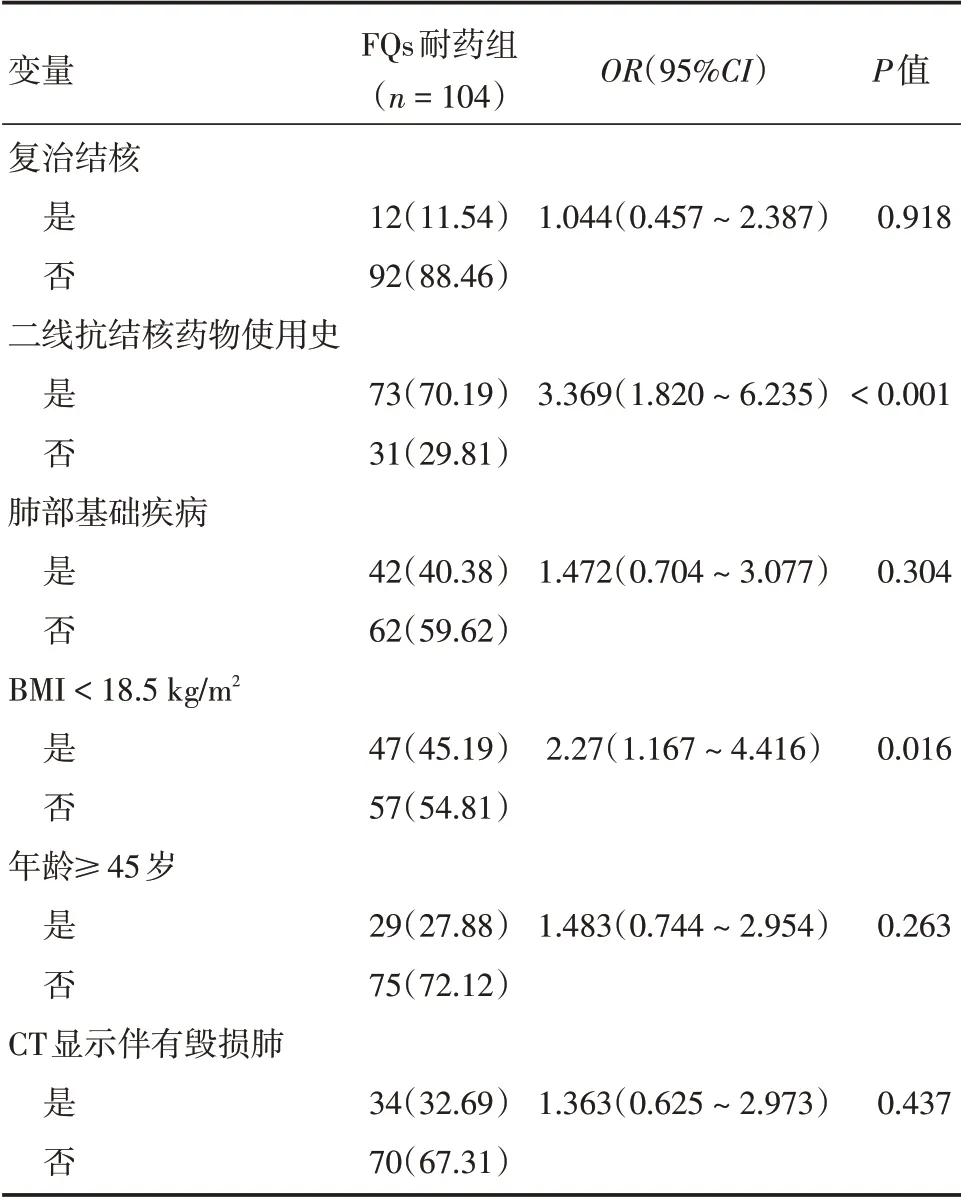
表4 FQs 耐药相关危险因素的多因素logistic 回归分析Tab.4 Multivariate logistic regression analysis of factors associated with the development of FQs resistance 例(%)
3 讨论
2020年的全球结核病报告[1]中指出全球有将近46.5 万利福平耐药结核病,其中78%为耐多药结核病。尽管目前诸多新药如贝达喹啉、德拉马尼、普托马尼等接连问世并投入使用,以改善耐药结核病的结局,但广泛耐药结核病的病死率下降仍不显著[8-9]。早发现、早诊断、早治疗广泛耐药结核病,是改善预后、降低病死率的重点,同时也是难点。本研究回顾性分析了230 例MDR-PTB 患者,其中包括104 例FQs 耐药患者,着重探索MDRPTB 患者形成FQs 耐药的危险因素,为临床早期筛查及诊治准广泛/广泛耐药肺结核提供参考。
本研究发现MDR-PTB 患者FQs 耐药与性别、学历、居住地区、吸烟史、饮酒史等因素无关,与年龄、BMI、治疗类型、二线抗结核药物使用情况、合并症、胸部CT 表现等因素有关。本研究中FQs 耐药组≥45 岁的中老年患者居多,占比高达72.12%。我国大部分中老年患者学历集中分布在中学及以下,考虑此类患者对结核病认知少,治疗依从性差,易不规范用药,耐药发生率高,同时随着年龄的增加,患者抵抗力下降,易获得FQs 耐药菌感染。国内外均有研究发现年龄在60 岁以上的结核患者更易产生耐药[10-12],但未明确将耐药种类限定在氟喹诺酮类药物,本研究针对FQs 耐药影响因素分析,将年龄锁定在45 岁以上的范围,更有针对性。
本研究发现BMI<18.5 kg/m2的MDR-PTB 患者是形成FQs 耐药的独立危险因素。结核病是一种慢性消耗性疾病,中国人BMI[13]正常范围在18.5~23.9 kg/m2,小于18.5 kg/m2属于体质量过低,低体质量、营养不良易致免疫力低下[14],同时蛋白含量减少影响抗结核药物的吸收,易产生耐药或在原有耐药的基础上进一步加重,如本研究中MDR-PTB 患者出现FQs 耐药。
本研究结果显示复治结核患者尤其使用过二线抗结核药物超过1 个月的MDR-PTB 患者更易引起FQs 耐药,其中二线药物使用史是FQs 耐药的独立危险因素。诸多国内外研究均指出复治结核是形成耐药的危险因素[10,15-16],尤其在没有确诊耐药结核病前,长时间使用二线抗结核药物,可能造成单一抗结核药物的使用,形成多个抗结核药物的耐药[17]。建议在无明确依据的情况下,避免使用二线抗结核药物,尤其是敏感结核病。
本研究发现MDR-PTB 患者伴有合并症时易产生FQs 耐药,与PORWAL 等[18]的研究结果一致。另有研究[19-21]指出糖尿病、艾滋病等是耐药结核病的危险因素,但也未明确指出对FQs 耐药的影响。本研究结果显示在MDR-PTB 患者中,糖尿病、自身免疫性疾病与FQs 耐药之间没有相关性,考虑可能由于伴有上述合并症的样本量较少,未发现差异有统计学意义的结果,有待后续研究扩充样本量。但本研究明确发现合并慢性阻塞性肺疾病、支气管扩张等肺部基础疾病的患者有FQs耐药倾向,对临床诊治有一定的指导意义。
本研究发现MDR-PTB 患者中多数胸部CT 表现伴有空洞、病灶累及两侧肺叶,FQs 耐药组毁损肺比例较敏感组高,提示毁损肺是形成FQs 耐药的危险因素。一项Meta 分析[22]结果也提出胸部CT 显示毁损肺时应考虑耐药结核。考虑可能耐药结核患者机体免疫力差,伴有毁损肺时体内含菌量较高、治疗难度大,反复迁延不愈、长期治疗效果不佳可能加重耐药发展。
本研究尚有不足之处:(1)样本量较少,此次仅纳入230 例患者,再次分组时,各组样本量偏低,例如合并糖尿病分组可能造成假阴性结果,有待后续研究扩充样本量。(2)合并症方面未进一步细化,如自身免疫系统疾病可进一步细化分为风湿免疫系统疾病、艾滋病等,肺部基础疾病可分为慢阻肺、支气管扩张等。本研究基于样本量的限制未做进一步细化。(3)胸部CT 表现可进一步细化,本研究仅描述了三类表现,结核患者CT 表现多样化,期待后续研究进行丰富。
综上所述,FQs 耐药的耐多药肺结核患者大多数处于中老年阶段(≥45 岁)并伴有体质量指数过低(<18.5 kg/m2)的表现。研究结果显示复治结核、二线抗结核药物使用超过1 个月、伴有肺部基础病、伴有毁损肺CT 表现等是MDR-PTB 患者形成FQs 耐药的危险因素,为早期筛查、诊断XDR-PTB提供参考,有利于控制耐药结核病的传播并改善患者转归。二线药物使用史是MDR-PTB 形成FQs耐药的独立危险因素,强调无确切依据时尽量避免相关二线药物的使用。对低体质量患者建议早期进行营养支持,避免耐药情况的加重。

