加味健脾益肾汤对血液透析肾性贫血患者血清白细胞介素-1、白细胞介素-6、铁调素的影响*
张鹏,黄雪霞,温洁莹,李丽容,韦婷婷,高松林
1.广西中医药大学,广西 南宁 530000; 2.广西中医药大学第一附属医院,广西 南宁 530000
肾性贫血是慢性肾脏病患者最常见的并发症之一,主要是由于肾功能严重受损,肾脏生成的促红细胞生成素减少,毒素堆积干扰红细胞的生成和代谢而导致的贫血。流行病学资料显示,慢性肾脏病患者合并肾性贫血的发生率高达90%[1],严重影响肾脏疾病患者的生活质量,并且肾性贫血是慢性肾脏病患者全因死亡风险的独立危险因素[2]。有研究发现,肾性贫血不仅促进肾脏疾病的进展,而且增加患者住院率、病死率,增加终末期肾脏疾病及心血管事件风险[3-4]。
研究表明,早期纠正贫血尤为重要,可延缓肾脏疾病的进展,显著改善患者的预后[5]。目前,西医药物治疗肾性贫血的常用药物包括重组人促红素、铁剂等,但这些治疗仍无法完全纠正肾性贫血。而且长期使用促红素容易引起血压波动,出现难以控制的高血压,还会增加心脑血管事件及血栓的风险,少数患者还因促红素抵抗而治疗效果差。因此,寻找更为安全有效、不良反应少的药物对肾性贫血的治疗具有重要的意义。罗沙司他是一种新型治疗药物,属于低氧诱导因子-脯氨酰羟化酶抑制剂,可以通过抑制低氧诱导因子的降解,促进红细胞生成素的合成,调节铁代谢,显著改善肾性贫血[6]。
中医药在治疗肾性贫血方面有显著优势,可以通过改善机体微炎症状态、促进旁分泌造血因子、补充造血原料、双向调节铁代谢、促进促红素分泌等多途径发挥治疗作用[7]。肾性贫血属中医“血虚”“虚劳”等范畴,其病机根本在于脾肾亏虚,故治疗以补肾健脾、益气补血为主。因此,本研究采用随机对照临床观察的方法评估加味健脾益肾汤联合罗沙司他治疗血液透析患者肾性贫血的临床疗效,现报道如下。
1 资料与方法
1.1 一般资料选取2020年1月至2020年12月间在广西中医药大学第一附属医院肾病科治疗的肾性贫血患者80例,按照SAS 9.2版产生的随机数字表随机分平均为治疗组与对照组。治疗组男29例,女11例;年龄(59.31±7.26)岁;体质量(61.47±13.91) kg;原发病类型中糖尿病肾病18例,慢性肾小球肾炎13例,高血压肾病10例,其他4例;透析时间(4.71±1.24)年。对照组男27例,女13例;年龄(60.14±8.21)岁;体质量(59.74±12.71) kg;原发病类型中糖尿病肾病16例,慢性肾小球肾炎14例,高血压肾病12例,其他3例;透析时间(4.83±1.31)年。两组患者一般资料比较,差异均无统计学意义(P>0.05),具有可比性。
1.2 诊断标准
1.2.1 西医诊断标准参照中华医学会2018年修订的《肾性贫血诊断与治疗中国专家共识》[8]。
1.2.2 中医诊断标准参照《中药新药临床研究指导原则》[9](2002年版)。脾肾亏虚证:主症:气短懒言,倦怠乏力,纳呆食少,腰膝酸软;次症:脘腹胀满,大便不实,口淡不渴;舌脉象:舌质淡,苔薄白,脉沉细,且由两名副主任及以上级别的医师判定。
1.3 病例纳入标准(自拟)①符合肾性贫血诊断标准者;②年龄18~70岁;③符合脾肾亏虚证辨证标准;④透析龄超过3个月的维持性血液透析患者;⑤感染、酸中毒、血压、血糖、电解质紊乱等得到控制者;⑥遵从患者自愿原则,且签署知情同意书。
1.4 病例排除标准(自拟)①不符合中西医诊断标准;②透析不足3个月;③有活动性出血者;④精神行为异常;⑤合并其他重大内、外科疾病;⑥存在急性、慢性活动性感染者;⑦对本研究药物过敏者。
1.5 病例剔除及脱落标准(自拟)①自行停药或间断治疗患者;②因不可预测因素导致患者退出;③采用其他未经医师许可的治疗药物;④患者中途失访次数超过两次;⑤治疗过程中需要输血者。
1.6 治疗方法
1.6.1 常规治疗两组患者均接受血液透析治疗,透析时间每次4 h,每周3次;同时给予低盐低脂低磷、优质蛋白饮食,严格控制血压、血糖、血脂以及对症支持治疗。
1.6.2 对照组对照组患者在常规治疗基础上,在血液透析结束后给予罗沙司他治疗,治疗方法为温水送服罗沙司他胶囊[珐博进(中国)医药术开发有限公司,国药准字H20180024],起始剂量根据患者的体质量而定,若体质量为45~60 kg,则初始用药剂量为每次100 mg;若体质量>60 kg,则初始用药剂量为每次120 mg,每周3次。治疗期间需检测血红蛋白水平,每4周复查1次,根据血红蛋白水平变化情况调整剂量,直至血红蛋白水平为110~120 g·L-1。
1.6.3 治疗组在对照组治疗基础上给予加味健脾益肾汤,方药组成:党参20 g,熟地黄20 g,黄芪20 g,茯苓15 g,当归15 g,续断15 g,白术15 g,杜仲15 g,菟丝子10 g,川芎10 g,丹参10 g,烫水蛭3 g。以上药物由广西中医药大学第一附属医院药房提供,每日1剂,浓煎100 mL,分早晚两次温服。
两组均连续治疗3个月。
1.7 观察指标①贫血指标:治疗前及治疗后分别空腹采集静脉血3 mL,使用血细胞分析仪(迈瑞)检测血红蛋白(hemoglobin,HB)、红细胞计数(red blood cell,RBC)、血细胞比容(hematocrit,HCT)。②铁代谢指标:治疗前及治疗后分别空腹采集静脉血3 mL,使用全自动化分析仪检测血清铁(serum iron,SI)、血清铁蛋白(serum ferritin,SF)、转铁蛋白(transferrin,TRF)、转铁蛋白饱和度(transferrin saturation,TSAT)、总铁结合力(total iron binding capacity,TIBC)。③微炎症指标:于治疗前及治疗后各检测1次。主要步骤:患者清晨空腹抽取静脉血 3 mL,放入真空干燥血浆分离采血管后,3 000 r·min-1离心 5 min,离心半径10 cm,吸取上层血浆。在96孔板中逐孔加入标准品和待测血浆,并顺序加入抗体、亲和素与显色剂,于37 ℃恒温箱中充分孵育与反应。待反应完成后加入终止液,以酶标仪设置450 mm波长读取OD值。以标准品构建标准曲线,换算每孔待测样品中浓度值,以酶联免疫吸附法对患者外周白细胞介素-1(interleukin-1,IL-1)、IL-6进行检测。检测试剂盒由武汉伊莱瑞特生物科技有限公司提供。④铁调素(hepcidin,Hepc):治疗前及治疗后分别采集空腹静脉血3 mL,于常温下静置2 h后,3 000 r·min-1离心20 min,离心半径10 cm,分离血清,置于-18 ℃冰箱中保存,采用酶联免疫吸附法对Hepc水平进行检测和分析,严格按照说明书步骤操作。⑤ 中医证候积分:根据《中药新药临床研究指导原则》(2002年版)制定中医症状积分轻重分级及积分标准:无症状者记0分,症状轻、中、重度分别记为2、4、6分,记录治疗前后症状总积分[9]。
1.8 疗效判定标准
1.8.1 临床疗效判定标准参照《肾性贫血诊断与治疗中国专家共识》评价疗效[8]。显效:血红蛋白水平较治疗前增加≥20 g·L-1或达到减量标准;有效:血红蛋白水平较治疗前增加10~19 g·L-1或达到维持目标;无效:血红蛋白水平较治疗前增加<10 g·L-1或低于治疗前。
有效率=(显效+有效)/n×100%
1.8.2 中医证候疗效判定标准参照《中药新药临床研究指导原则》[9](2002年版)中关于慢性肾脏病的中医证候疗效评定标准制定。痊愈:疗效指数≥95%;显效:70%≤疗效指数<95%;有效:30%≤疗效指数<70%;无效:疗效指数<30%。
疗效指数=(治疗前积分-治疗后积分)/治疗前积分×100%
有效率=(显效+有效)/n×100%
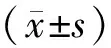
2 结果
2.1 两组患者治疗前后中医证候积分比较治疗前,两组患者的中医证候积分比较,差异无统计学意义(P>0.05);与治疗前比较,两组患者的中医证候积分显著降低,差异具有统计学意义(P<0.05);与对照组比较,治疗组患者的中医证候积分更低,且差异具有统计学意义(P<0.05),见表1。
2.2 两组患者中医证候疗效比较治疗后,治疗组有效率为93.33%,对照组有效率为60.00%,治疗组患者中医证候疗效明显优于对照组(P<0.05),见表2。

表1 两组患者治疗前后的中医证候积分比较 分)

表2 两组患者中医证候疗效比较 例
2.3 两组患者临床疗效比较治疗后,治疗组有效率为87.50%,对照组有效率为80.00%,治疗组患者的临床疗效明显优于对照组水平(P<0.05),见表3。

表3 两组患者临床疗效比较 例
2.4 两组患者治疗前后Hb、RBC及HCT水平比较治疗前,两组患者的Hb、RBC及HCT水平比较,差异无统计学意义(P>0.05);与治疗前比较,两组患者治疗后的Hb、RBC及HCT水平明显升高,差异具有统计学意义(P<0.05);与对照组比较,治疗组患者的Hb、RBC及HCT水平更高,且差异具有统计学意义(P<0.05),见表4。

表4 两组患者治疗前后Hb、RBC及HCT水平比较
2.5 两组患者治疗前后铁代谢情况比较治疗前,两组患者的SI、SF、TRF、TSAT及TIBC水平比较,差异无统计学意义(P>0.05);与治疗前比较,两组患者治疗后的SI、SF、TRF、TSAT及TIBC水平明显升高,差异具有统计学意义(P<0.05);与对照组比较,治疗组患者的SI、SF、TRF、TSAT及TIBC水平更高,且差异具有统计学意义(P<0.05),见表5。

表5 两组患者治疗前后铁代谢情况比较
2.6 两组患者治疗前后炎症因子、Hepc水平比较治疗前,两组患者的IL-1、IL-6及Hepc水平比较,差异无统计学意义(P>0.05);与治疗前比较,两组患者的治疗后IL-1、IL-6及Hepc水平明显降低,差异具有统计学意义(P<0.05);与对照组比较,治疗组患者的IL-1、IL-6 及Hepc水平更低,且差异具有统计学意义(P<0.05),见表6。

表6 两组患者治疗前后炎症因子、Hepc水平比较
3 讨论
随着慢性肾脏病的发病率不断升高,肾性贫血发病率也呈逐年上升趋势。肾性贫血发病原因复杂,肾脏红细胞生成素生成减少是引起贫血的主要原因。微炎症状态、长期营养不足、感染、铁代谢紊乱及尿毒症毒素的积蓄等可加重贫血的程度,如控制不好最终可能加重肾功能衰竭,严重影响患者的生存质量。我国肾性贫血患病率高、知晓率、治疗率及达标率明显低于西方国家[10],其治疗是临床医学当中十分重要的问题,也是当前很多临床医师重视的问题。因此,寻求安全有效的药物治疗肾性贫血,改善患者临床症状、提高生活质量成为肾性贫血患者的治疗重点。
《金匮要略编注》指出:“五脏六腑之血,全赖脾气统摄。”《灵枢·营卫生会》曰:“中焦亦并胃中……此所受气者……乃化而为血。”以上说明,脾主中焦之气,为血液化生提供所需的物质,若脾气亏损,运化失司,无力化生气血,脾失统血,血溢脉外,均可造成血虚。《侣山堂类辨》指出“肾为水脏,主藏精而化血。”《张氏医通》认为:“血之源头在乎肾。”肾为先天之本,主藏精而化血,若肾虚精亏,精不生血,导致血虚。由此可见,肾性贫血的病机主要为脾肾亏虚,气血生化乏源。因此,补血必须补肾健脾,脾肾并重,故临证应以补肾健脾、益气补血为主要治疗原则[11]。
加味健脾益肾汤中黄芪具有补气固表、健脾益气、利尿消肿的功效。现代药理研究表明,黄芪不仅可以抑制炎症因子分泌,延缓肾功能进展,还能刺激骨髓细胞增加造血功能,促使肾脏分泌促红素,以纠正贫血[12-13]。党参具有健脾益气、生津养血之功。党参是治疗中-重度肾性贫血的核心药物[14]。熟地黄具有滋阴益精之功,《本草经疏》称其为“补肾家之要药,益阴血之上品”,熟地多糖是熟地黄的主要成分之一,具有促进促红素分泌及促进成熟红细胞分化的作用[15]。当归具有补气和血之功,其有效成分当归多糖可以刺激造血环境,恢复造血功能,从而改善贫血[16]。白术、茯苓均具有健脾益气的作用,善于补中焦之气,补气以生血。现代药理研究发现,两者均具有改善微炎症状态的作用,同时白术还可以稳定造血环境,补充造血原料[17-18]。续断、杜仲、菟丝子具有温补肾气、填精益髓生血之功。川芎为血中之气药,善于活血行气。研究表明,川芎可以抑制肾小管上皮细胞凋亡,起到保护肾脏的作用[19]。丹参、水蛭具有活血化瘀的功效,两者均可降低血液黏稠度,抗肾间质纤维化,保护肾功能[20]。诸药合用,使脾气健运,肾精充盈,气血生化有源,可以达到补肾益精、健脾益气、补气生血的功效,具有补血而不滞血,行血而不伤血的特点。
血清IL-1、IL-6等炎症因子及Hepc与肾性贫血的发生发展密切相关。维持性血液透析患者普遍存在微炎症状态,导致诸如IL-1、IL-6等炎症因子升高。研究发现,炎症因子与肾性贫血的发生有着密切的联系,通过检测炎症因子水平,能有效评估患者病情[21]。肿瘤坏死因子α(tumor necrosis factor-α,TNF-α)是造血负调控因子,可以介导 IL-6、IL-1等炎性因子的快速形成,进而促进炎性因子反应,影响铁代谢,抑制红系造血功能[22]。IL-6 作为一种具有多功能作用的促炎性细胞因子,具有介导炎症和应激的作用。研究发现,IL-6能通过影响铁代谢和促红素生成抑制、促红素的抵抗等途径参与贫血的发生发展[23]。Hepc是由肝脏合成和分泌的天然抗生素,当机体出现微炎症、铁代谢紊乱时,Hepc也会随之出现改变。研究表明,IL-1、IL-6及Hepc水平的升高提示着肾性贫血发生风险的上升[24]。因此,通过减轻微炎症状态、抑制Hepc可以改善肾性贫血。罗沙司他作为一种新型低氧诱导因子——脯氨酰羟化酶抑制剂,能够在低氧状态下对促红素基因的转录因子进行调控,通过抑制缺氧诱导因子降解,上调促红素水平,降低Hepc水平,改善机体微炎症状态,并调节铁代谢,从而实现贫血的改善。
本研究结果提示,两组患者治疗后临床症状较治疗前均有所改善,但治疗组明显优于对照组(P<0.05),两组患者的HB、HCT、SI、SF、TRF、TSAT、TIBC及IL-1、IL-6、Hepc、中医证候积分均较治疗前明显改善(P<0.05),治疗组患者治疗后的HB、TSAT、中IL-1、IL-6、Hepc、中医证候积分均较对照组有明显改善(P<0.05)。因此,在罗沙司他治疗的基础上加用加味健脾益肾汤治疗肾性贫血患者具有良好的疗效,在改善贫血状态的同时,还能改善微炎症状态,提高终末期肾脏病患者的生存质量。

