肾窦恶性孤立性纤维瘤一例
彭宇婕 李兵 杜勇
病例资料患者,男,81 岁,无明显诱因出现排尿困难1 年余,既往明确诊断前列腺增生症。现右侧腰腹部疼痛4个月,为阵发性胀痛,无血尿、畏寒发热、恶心呕吐等症状。专科查体、血常规及尿常规检查均未见异常,(尿液)液基涂片查见少许上皮细胞及炎性细胞,未见明显异形细胞。
超声检查示:右肾实性肿物。CT 平扫示:右侧肾盂见一椭圆形软组织密度肿块影(图1a),边界较清,大小约2.8 cm×4.5 cm,其内密度不均匀,平扫CT 值约45 HU,增强扫描皮质期CT 值约60 HU(图1b),髓质期CT 值约90 HU(图1c),排泄期病灶呈明显不均匀强化(图1d),局部肾实质受压,肿块与右肾动脉关系密切、分界欠清。上腹部MRI示:右侧肾盂内可见一大小约5.5 cm×3.7 cm×4.5 cm 团块状混杂信号影,边界较清,T1WI 呈等、稍低信号,以稍低信号为主(图2a),T2WI 压脂序列呈稍高、高、低混杂信号,以稍高信号为主(图2b),增强扫描皮质期呈明显不均匀强化(图2c),髓质期强化程度增高(图2d),排泄期呈延迟性明显强化(图2e),DWI 呈高信号(图2f),局部右肾实质受压变薄。影像诊断:右侧肾盂肿物,考虑肾盂癌,并侵犯局部肾实质。
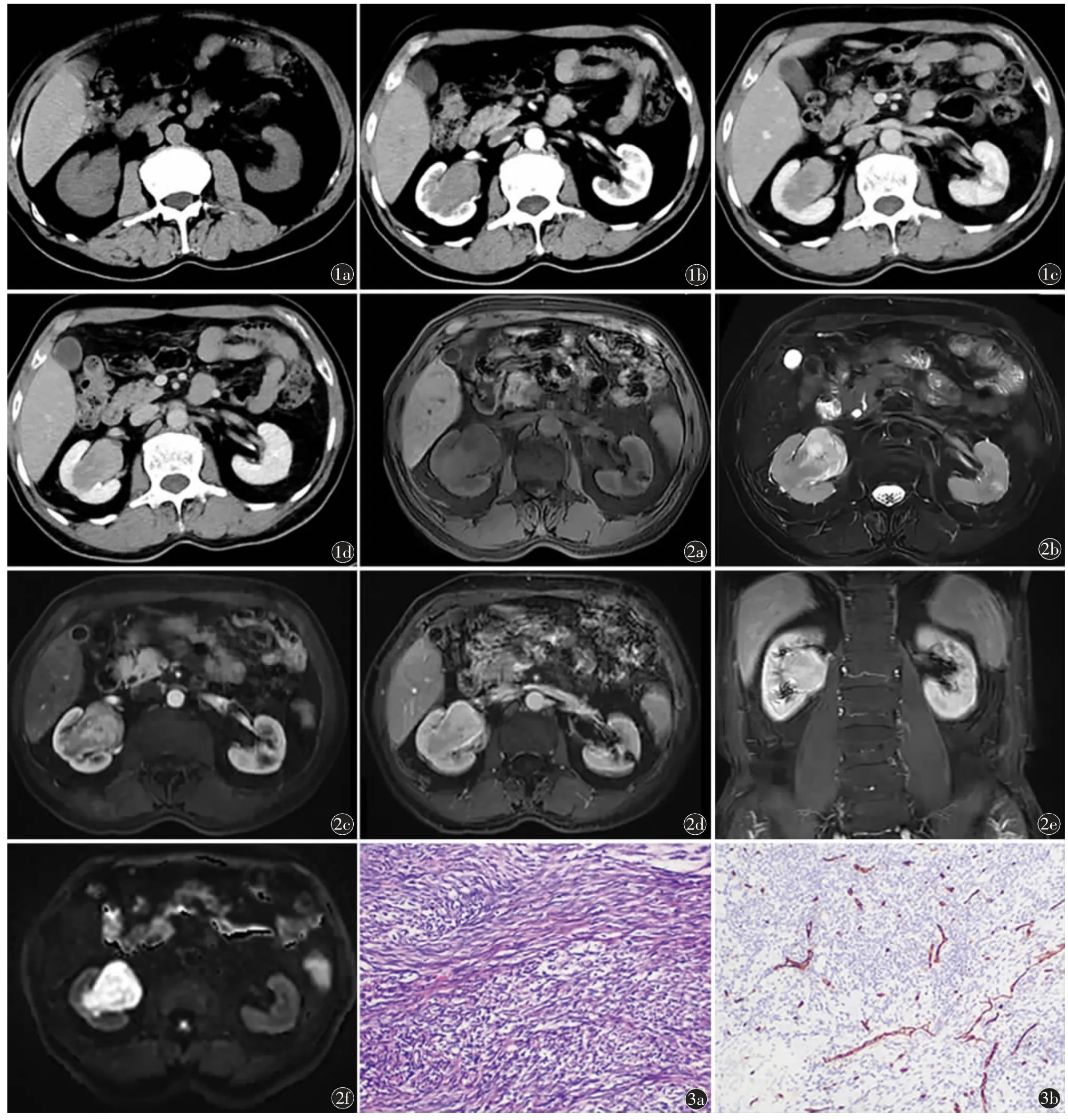
图1 肾窦SFT CT 图像。a)CT 平扫轴位,右侧肾盂椭圆形软组织密度肿块,边界较清,密度不均匀;b)CT 增强扫描皮质期轴位,肿块不均匀强化;c)髓质期轴位示肿块强化程度升高;d)排泄期轴位示肿块呈明显不均匀强化 图2 肾窦SFT MRI 图像。a)上腹部MRI 平扫T1WI 轴位示右侧肾盂等、稍低混杂信号肿块影;b)T2WI 压脂序列轴位示病灶以稍高信号为主,并见结节状高信号及条片状低信号;c)增强扫描皮质期轴位示不均匀明显强化;d)髓质期轴位示肿块强化程度增高;e)排泄期冠状位示肿块呈渐进性明显强化;f)DWI 轴位示肿块呈高信号 图3 肾窦SFT 病理图。a)HE 染色×100;b)免疫组织化学染色
手术与病理:行机器人辅助腹腔镜下右侧肾盂肿瘤根治性切除术,术中见右肾体积稍增大,右侧肾盂见一大小约5.0 cm×4.0 cm 新生物。术后病理:带肾周脂肪囊的已剖肾脏组织一个,肾剖面见一灰白肿块,大小4.5 cm×4.0 cm×3.0 cm,切面灰白实性质稍硬,与周围组织分界尚清,距被膜最近约0.5 cm,紧邻肾盂黏膜,余切面皮髓质分界清,输尿管长24 cm,管径0.5 cm,黏膜面光滑,肉眼未见明显异常,肾周脂肪囊易剥离,其内未扪及确切质硬结节。血管断端、膀胱及输尿管断端未见肿瘤残存,肾周脂肪组织未见肿瘤累及。
镜下:肿瘤由梭形细胞构成,细胞密集区与疏松区交替分布,细胞异型性明显并见病理性核分裂像。病理:(右肾)梭形细胞肿 瘤。免 疫组化:PTRK(-)、EMA(-)、CK(-)、Desmin(+)、SMA(-)、S-100(-)、STAT6(+)、Ki-67(+,20%)、TLE-1(+)、MDM-2(-)、H3K27Me3(+)、CD34(+)、Myogenin(-)、CK7(-)(图3)。诊断:(右肾)恶性孤立性纤维瘤。
讨论孤立性纤维瘤(solitary fibrous tumor,SFT)是一种间充质来源的梭形细胞肿瘤,约占所有软组织肿瘤的2%,大多数为良性,仅约10%~15%为恶性[1]。2020 版最新WHO 分类中,SFT 分为良性、中间型和恶性三类,可发生于全身任何部位,最常见于躯体深层软组织和体腔部位,特别是胸膜、腹膜后和骨盆,发病高峰在50~60 岁,男女发病率无明显差异[2,3],原发于肾窦者罕见[4]。临床表现无特异性,大部分患者无症状,为体检偶然发现,肿瘤体积增大时可产生压迫症状,如血尿、腰痛和腹部肿块[5]。
肾窦SFT 的病理组成决定了其影像学表现具有一定特点,与其肿瘤细胞密集程度及其排列方式、胶原纤维的分布、肿瘤有无变性坏死、肿瘤供血血管密集度以及血管壁厚薄有关[6]。CT 平扫多表现为圆形或类圆形等密度肿块,可呈分叶状,边界清楚,可形成包膜或假包膜,肿瘤较大或恶性者可出现出血、囊变、坏死,少见钙化,增强扫描早期强化不均匀,呈“地图样”改变,延迟扫描呈渐进性明显强化。肾窦SFT 在MRI 上表现为T1WI 等或稍低信号,T2WI 因肿瘤内组织成分不同而信号多变,胶原纤维致密区呈低信号,肿瘤细胞密集区呈稍高信号,坏死囊变及黏液样变呈高信号或高低混杂信号,增强扫描与CT 强化方式一致[7-9]。张进跃等[9]认为在T2WI高信号中出现片状或结节状低信号是肾脏SFT 的特征性MR 表现,呈“快进慢出或不出”强化特征。
本病需与肾盂癌、肾透明细胞癌、肾平滑肌瘤、肾血管平滑肌脂肪瘤等鉴别。肾盂癌起源于肾盂,容易因发病部位而误诊,常呈浸润性生长,临床早期多出现肉眼血尿,尿液脱落细胞查见异型细胞,增强扫描呈轻中度强化,强化程度低于SFT,排泄期肾盂可见充盈缺损。肾透明细胞癌是最常见的肾实质肿瘤,病灶内密度常不均匀,易发生出血、囊变及坏死,增强扫描呈“快进快出”型表现。肾平滑肌瘤是一种罕见的良性肿瘤,多见于女性,常为边界清晰的实性肿块,CT 平扫多为等密度,病变体积较大时可发生囊变及出血,增强扫描强化程度低于周围肾实质[10]。肾血管平滑肌脂肪瘤含脂时易鉴别,CT 扫描可见脂肪密度,MRI 同反相位亦可帮助诊断,但乏脂型病灶与SFT 较难鉴别。
本病例为高龄患者,出现右侧腰腹部阵发性胀痛症状,与大多数患者偶然发现不同,应引起注意。肾窦恶性SFT 最终确诊需依据术后组织病理学及免疫组织化学检查,CD34、CD99和Bcl-2 呈阳性表达,其中CD34 是诊断SFT 的必要条件[11]。WHO(2020)软组织肿瘤病理分类[3]中指出STAT6 阳性对诊断SFT 具有高度敏感性及特异性,恶性SFT 的诊断应至少满足以下标准之一:(1)肿瘤细胞丰富密集;(2)有丝分裂活跃(大于等于4/10 高倍视野);(3)细胞异型性;(4)肿瘤边缘浸润,可见出血和/或坏死。此外,研究表明[7,12]识别恶性SFT 的组织学特征还包括:Ki-67 增值指数大于等于10%。本病例组织学提示呈梭形细胞,细胞异型性明显并见病理性核分裂像,CD34 及STAT6 均为阳性,且Ki-67 增值指数高达20%,符合上述病理诊断。本病例影像学表现较为典型,与以往文献报道的肾恶性SFT 相符,但陈瑾等[13]认为瘤体内发生钙化可提示恶性,也有学者[6]认为病灶是否伴有坏死、钙化与良恶性无明显关系,而病灶的边界欠清及浸润性改变有提示意义。本例肾窦恶性SFT 未见钙化,但MRI 提示局部肾实质受侵。因此,当发现肾窦区肿块,临床症状不典型,T2WI 见片状或结节状低信号,增强扫描明显强化、延迟强化,应考虑到SFT 的可能。
目前肾窦SFT 的首选治疗方式仍是手术切除,建议对切缘阴性且无高危组织学特征的患者进行随访观察,对于切缘阳性的中高风险SFT 患者,局部复发风险非常高,可考虑辅助放疗,有助于患者得到良好局部控制[2,14]。因此,有必要对SFT 患者进行术后长期随访,观察其是否发生复发或转移。本例患者术后随访4 个月,未见肿瘤复发或转移征象。