斑点追踪成像技术评价非杓型高血压38例左心室整体功能亚临床改变
彭文通,何远明,龚燕,黄朝燕
正常人中血压呈明显的昼夜波动性,指的是夜间血压较白昼血压下降,这主要是由于夜间交感神经活动减少心率、心排血量和总外周阻力的显著降低,进而导致血压降低[1]。正常人的血压的变化模式称为杓型血压,是指夜间血压均值低于白昼血压均值10%~20%,反之为非杓型血压[2]。有研究显示在高血压人群中约20%~40%的病人夜间血压下降率较低,有的夜间血压甚至不下降[3]。目前已有研究证明在24 h 动态血压表现为非杓型血压的人群中,患心血管疾病风险和其他靶器官损害如肾脏、眼等损害更明显[4]。目前已有研究显示非杓型血压病人左心室质量指数、左心室肥厚的发生率、左房容积、左房内径等诸多参数均增加[5-6],但非杓型血压对左心室整体收缩功能的影响有待于进一步探索。斑点追踪成像技术(STI)是一种不依赖角度,可定量分析心肌运动并能早期发现左心室亚临床改变的新超声检查技术,在评估原发性高血压病人左心室收缩功能和预后方面已有重要成就[7],研究显示STI 技术获得的左心室整体纵向应变(GLS)比左心室射血分数(LVEF)对心血管不良事件的预测更准确[8]。本研究应用STI 技术评价非杓型高血压病人左心室功能,探讨非杓型高血压对左心室整体功能的亚临床改变。
1 资料与方法
1.1 一般资料选择2019 年5 月至2020 年4 月就诊于资阳市人民医院,经过一系列检查确诊为原发性高血压者67 例为高血压组,其中男37 例,女30例;年龄(59.7±5.1)岁。所有病人行常规和STI 超声心动图、24 h 动态血压检查,以及心电图、检验等基础检查。根据夜间动脉压下降率分为两组,杓型高血压组(29 例)夜间动脉压下降率≥10%,非杓型高血压组(38 例)夜间动脉压下降率<10%。另选健康体检者30 例为对照组。入选标准:(1)符合原发性高血压诊断标准[9];(2)接受高血压药物治疗1 年以上;(3)LVEF 正常(LVEF >55%);(4)依从性好,规范服药。排除标准:(1)合并冠心病;(2)继发性高血压;(3)合并慢性肝、肾功能衰竭者。本研究符合《世界医学协会赫尔辛基宣言》相关要求,入选者均知情同意。
1.2 仪器与方法采用飞利浦EPIQ7C 彩色多普勒超声诊断仪,同时配备二维探头S5-1,频率1~5 MHz。病人取左侧卧位平静呼吸,同步记录心电图,根据ASE[10]标准获得左心室常规超声心动图参数LVEF、舒张末室间隔厚度(IVS)、舒张末左心室后壁厚度(LVPW)、二尖瓣舒张早/晚期血流速度(E/A)、舒张早期室间隔和左心室侧壁峰值速度平均值(Avg e’)、计算E和Avg e’之比E/e’。图像采集结束后,选择心尖三腔切面、四腔切面和两腔切面,应用自动CMQ 技术自动追踪心内膜边界,获得左心室应变牛眼图和时间工作曲线,最终获得参数GLS 和左心室整体纵向应变率(GLSR)。
采用Sun Tech Oscar 2 动态血压监测仪,根据2019 动态血压监测亚洲专家组共识[11],建议病人保持日常活动,白天每30 分钟测量1 次,晚上每60 分钟测量1次。主要记录24 h血压、白昼血压、夜间血压。平均动脉压=舒张压+1/3 脉压;夜间动脉压下降率=(白昼平均动脉压-夜间平均动脉压)/白昼平均动脉压×100%。
1.3 统计学方法采用SPSS 22.0 软件进行数据分析。定量资料采用± s表示,多组间比较采用单因素方差分析方法,两两比较采用SNK-q 检验。采用χ2检验比较定性资料。两变量相关性检验用Pearson 相关性分析。P<0.05 时表示差异有统计学意义。
2 结果
2.1 三组一般资料比较各组年龄、性别等一般资料比较差异无统计学意义(P>0.05),见表1。
2.2 三组24 h 动态血压的比较在高血压组中非杓型高血压者38 例占57%(38/67),与杓型高血压组相比非杓型高血压组夜间收缩压、夜间舒张压、夜间平均动脉压均高于杓型高血压组(P<0.05),夜间动脉压下降率低于杓型高血压组(P<0.05)。杓型高血压组与非杓型高血压组24 h 收缩压、24 h 舒张压、白昼收缩压、白昼舒张压、24 h 平均动脉压和白昼平均动脉压,差异无统计学意义(P>0.05)。见表2。
2.3 三组超声参数比较三组之间LVEF、E 峰、A峰差异无统计学意义(P<0.05)。与对照组相比,高血压组IVS、LVPW、E/e’均增加(P<0.05);与对照组相比,高血压组Avg e’、GLS、GLSR 均减低(P<0.05)。与杓型高血压组相比,非杓型高血压组IVS、LVPW、E/e’均增加(P<0.05);与杓型高血压组相比,非杓型高血压组Avg e’、GLS、GLSR 均减低(P<0.05)。见表3。
2.4 Pearson 相关性分析结果夜间平均动脉压和白昼平均动脉压之差与E/e’正相关(r=0.30,P=0.027),与GLS(r=-0.40,P=0.007)和GLSR(r=-0.41,P=0.005)负相关。
3 讨论
血压昼高夜低这一生理调节对心血管系统的调节保护十分重要,目前研究显示非杓型血压者心血管损伤更加严重,调节血压昼夜模式可有效减轻心脏损害[12]。血压节律异常在许多疾病的发生发展中具有促进作用,研究显示原发性高血压病人的昼夜节律变化异常与动脉粥样硬化性脑梗死以及颈动脉粥样硬化斑块密切相关[13]。袁公贤等[14]研究显示在老年人单纯收缩性高血压病人中,非杓型高血压者更易发生外周血管和肾脏功能等损害。STI 技术是一种快速、简便、非角度依赖性评价局部左心室功能的收缩新方法,是定量评价心肌形变的工具[7]。本研究用主要应用STI 评价非杓型高血压者左心室功能变化,探讨非杓型高血压对左心室功能的损害。
在原发性高血压人群中,非杓型高血压者左心室结构参数IVS、LVPW 高于杓型高血压者,这可能与非杓型高血压者夜间血压节奏性波动消失,导致心血管系统处于高压力负荷状态的时间较杓型高血压长,进而左心室肥厚加重,这与Soylu 等[15]研究一致。本研究结果显示非杓型高血压者左心室舒张功能参数E/e’高于杓型高血压者,这提示非杓型高血压者左心室充盈压升高,这与Gökdeniz 等[16]研究结果一致。本研究结果显示非杓型高血压者左心室收缩功能参数GLS、GLSR 均低于杓型高血压组,这与Chen 等[17]研究一致,即非杓型高血压与左心室亚临床功能障碍和左心室纵向功能受损有关。

表1 三组一般情况比较
表2 三组24 h动态血压比较/± s
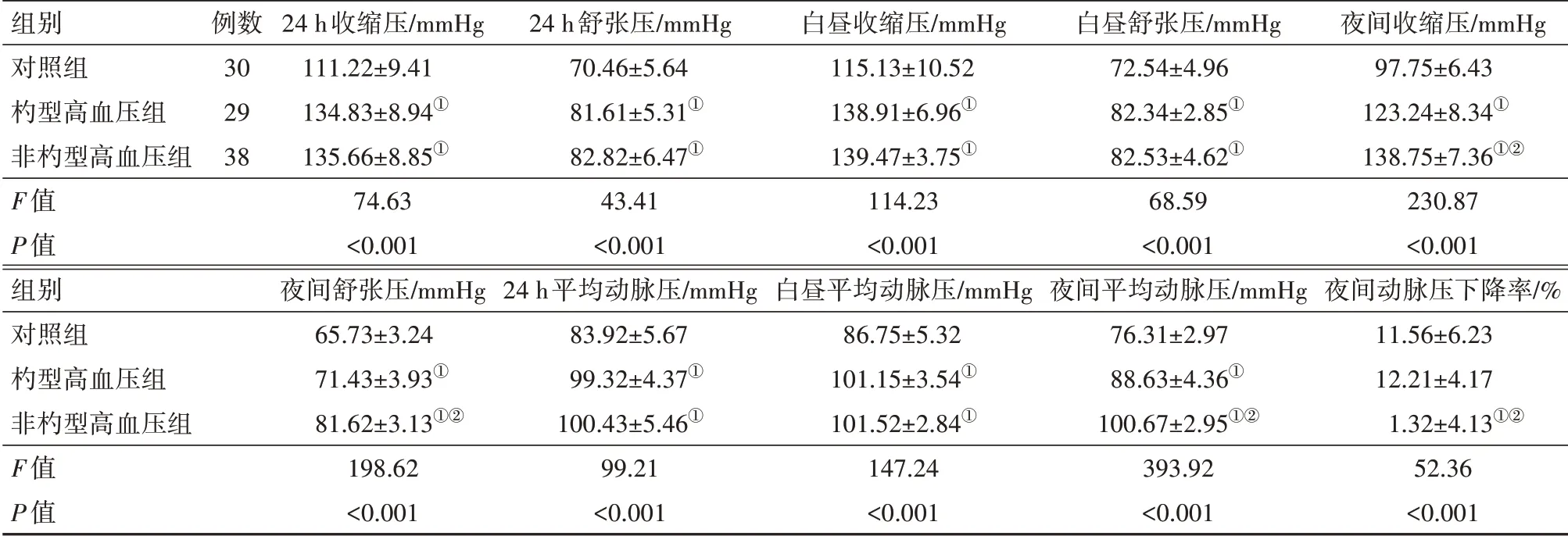
表2 三组24 h动态血压比较/± s
注:①与对照组比较,P<0.05。②与杓型高血压组比较,P<0.05。
组别对照组杓型高血压组非杓型高血压组F值P值组别对照组杓型高血压组非杓型高血压组F值P值例数30 29 38 24 h收缩压/mmHg 111.22±9.41 134.83±8.94①135.66±8.85①74.63<0.001夜间舒张压/mmHg 65.73±3.24 71.43±3.93①81.62±3.13①②198.62<0.001 24 h舒张压/mmHg 70.46±5.64 81.61±5.31①82.82±6.47①43.41<0.001 24 h平均动脉压/mmHg 83.92±5.67 99.32±4.37①100.43±5.46①99.21<0.001白昼收缩压/mmHg 115.13±10.52 138.91±6.96①139.47±3.75①114.23<0.001白昼平均动脉压/mmHg 86.75±5.32 101.15±3.54①101.52±2.84①147.24<0.001白昼舒张压/mmHg 72.54±4.96 82.34±2.85①82.53±4.62①68.59<0.001夜间平均动脉压/mmHg 76.31±2.97 88.63±4.36①100.67±2.95①②393.92<0.001夜间收缩压/mmHg 97.75±6.43 123.24±8.34①138.75±7.36①②230.87<0.001夜间动脉压下降率/%11.56±6.23 12.21±4.17 1.32±4.13①②52.36<0.001
表3 三组左心室超声参数比较/± s
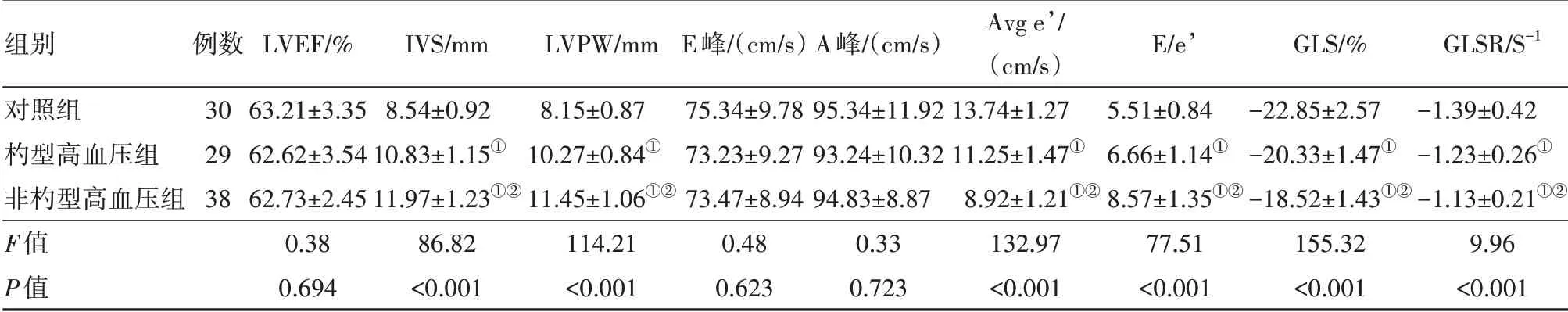
表3 三组左心室超声参数比较/± s
注:LVEF为左心室射血分数,IVS为室间隔厚度,LVPW 为左心室后壁厚度,E峰为二尖瓣舒张早期血流速度,A峰为二尖瓣舒张晚期血流速度,Avg e’为二尖瓣环与左心室侧壁舒张早期峰值速度平均值,E/e’为E 和Avg e’之比,GLS为左心室整体纵向应变,GLSR 为左心室整体纵向应变率。①与对照组比较,P<0.05。②与杓型高血压组比较,P<0.05。
组别对照组杓型高血压组非杓型高血压组F值P值例数30 29 38 LVEF/%63.21±3.35 62.62±3.54 62.73±2.45 0.38 0.694 IVS/mm 8.54±0.92 10.83±1.15①11.97±1.23①②86.82<0.001 LVPW/mm 8.15±0.87 10.27±0.84①11.45±1.06①②114.21<0.001 E峰/(cm/s)75.34±9.78 73.23±9.27 73.47±8.94 0.48 0.623 A峰/(cm/s)95.34±11.92 93.24±10.32 94.83±8.87 0.33 0.723 Avg e’/(cm/s)13.74±1.27 11.25±1.47①8.92±1.21①②132.97<0.001 E/e’5.51±0.84 6.66±1.14①8.57±1.35①②77.51<0.001 GLS/%-22.85±2.57-20.33±1.47①-18.52±1.43①②155.32<0.001 GLSR/S-1-1.39±0.42-1.23±0.26①-1.13±0.21①②9.96<0.001
此外,本研究还发现夜间平均动脉压和白昼平均动脉压之差与GLS、GLSR 呈负相关(r=-0.40,P<0.05)(r=-0.41,P<0.05),与E/e’呈正相关(r=0.30,P<0.05)。这与Kalaycıoğlu 等[18]研究结果一致。这表明24 h 累积压力负荷的增加导致左心室收缩和舒张功能均受损。本研究入组的非杓型高血压病例中少数病人夜间血压不降反升,此类病人表现为反杓型高血压,Salles 等[19]研究显示夜间血压与靶器官的损伤密切相关。由于本研究入选样本量较小,未对非杓型高血压组的病人进一步分组,有待于未来进一步扩大样本量并细化其研究。
综上所述,本研究表明高血压可导致左心室收缩功能亚临床损害,与杓型高血压病人相比非杓型高血压病人左心室亚临床功能障碍更明显,STI 技术可为临床上血压治疗方案选择提供客观依据。

