基于倾向评分匹配法的辅助生殖妊娠抑郁发生情况研究
沈 蕊,杨 丽,王立聪,唐友池,刘秀玲,陈小劲,张 彤
(1.北京市朝阳区妇幼保健院,北京 100021; 2.中国疾病预防控制中心妇幼保健中心,北京 100081;3.首都儿科研究所,北京 100020)
辅助生殖技术(assisted reproductive technology,ART)指运用医学技术和方法对配子、合子、胚胎进行人工操作,以达到受孕目的的技术,分为人工授精、体外受精-胚胎移植技术及其各种衍生技术[1]。自1978年第一例体外受精胎儿诞生以来,辅助生殖技术发展迅猛,成功率不断提高,越来越多的不孕不育家庭通过ART受孕,全世界已有约700万辅助生殖婴儿出生[2]。一项我国133家生殖医学中心调查显示,2013年至2016年约有47万婴儿经ART助孕出生[3]。ART妊娠已成为现代医学不可或缺的一部分。然而,ART助孕的过程可能会让人产生焦虑、抑郁、低自尊、婚姻不满等不良情绪[4-5]。抑郁是妊娠期间最常见的不良情绪,然而关于ART妊娠孕产妇抑郁发生情况的报道有限,且研究发现并不一致。有研究发现ART妊娠抑郁水平与自然妊娠相似或更低[5-7],也有研究认为ART妊娠晚期和分娩后表现出更高抑郁水平[8]。此外,抑郁的发生随时间而波动,妊娠期间不同调查时点抑郁的发生率可能不尽相同。为科学分析各孕期ART妊娠孕产妇抑郁的发生情况,探讨ART妊娠者抑郁的发生风险,我们开展了本项研究,旨在为ART妊娠孕产妇心理反应的干预提供参考依据。
1资料与方法
1.1研究对象
选取2019年8月至2022年2月期间分娩且于北京市朝阳区建档的孕产妇,以ART妊娠孕产妇为观察组,自然妊娠孕产妇为对照组。纳入标准:孕产妇于孕早期、孕中期、孕晚期及产后42天内进行4次抑郁评估;排除孕产妇一般人口学及孕产史等信息记录不完整的个案。经筛选,符合上述标准者共计8 155例,其中ART妊娠者497例,自然妊娠者7 658例。以年龄、工作、教育、民族及孕前身体质量指数(body mass index,BMI)作为配比条件,按照1:3的比例对观察组和对照组进行倾向评分匹配。经过匹配,最终纳入1 988例孕产妇作为研究对象,其中ART妊娠者497例,自然妊娠者1 491例。
1.2研究方法
采用回顾性分析方法,通过母子健康档案提取相关资料数据。孕产妇建档时记录一般人口学、孕产史、ART妊娠等情况,助产机构对孕产妇提供心理保健服务,于孕早期、孕中期、孕晚期及产后42天内进行抑郁评估,并提供心理宣教、转诊和追访等服务。应用患者健康问卷抑郁量表(patient health questionnaire-9,PHQ-9)对孕妇孕早期、孕中期和孕晚期的抑郁情况进行评估,应用爱丁堡产后抑郁量表(edinburgh postnatal depression scale,EPDS)对产妇产后42天内的抑郁情况进行评估。
1.3抑郁判定标准
PHQ-9量表:共9个条目,评估测评者过去2周内兴趣下降、心情沮丧、睡眠障碍、精力不足、饮食障碍、自我否定、注意力难集中、烦躁不安、消极观念等情况。每个条目依据症状严重程度分为4级(0~3分),总分27分,分数越高抑郁的可能性越大[9]。0~4分为正常,≥5分为抑郁。
EPDS量表:共10个条目,评估测评者过去1周内心境、乐趣、自责、焦虑、恐惧、失眠、应付能力、悲伤、哭泣和自伤情况。每个条目依据症状严重程度分为4级(0~3分),总分30分,分数越高抑郁的可能性越大[10]。0~8分为正常,≥9分为抑郁。
1.4统计学方法

2结果
2.1研究对象的一般情况
本研究共纳入孕产妇1 988例,研究对象平均年龄(33.42±3.83)岁,平均分娩孕周(39.14±1.60)周。经匹配,ART妊娠和自然妊娠孕产妇在年龄、工作、教育、民族、孕前BMI等匹配因素方面的差异均无统计学意义(P>0.05),均衡可比,见表1。

表1 ART妊娠和自然妊娠孕产妇匹配因素的比较[n(%)]
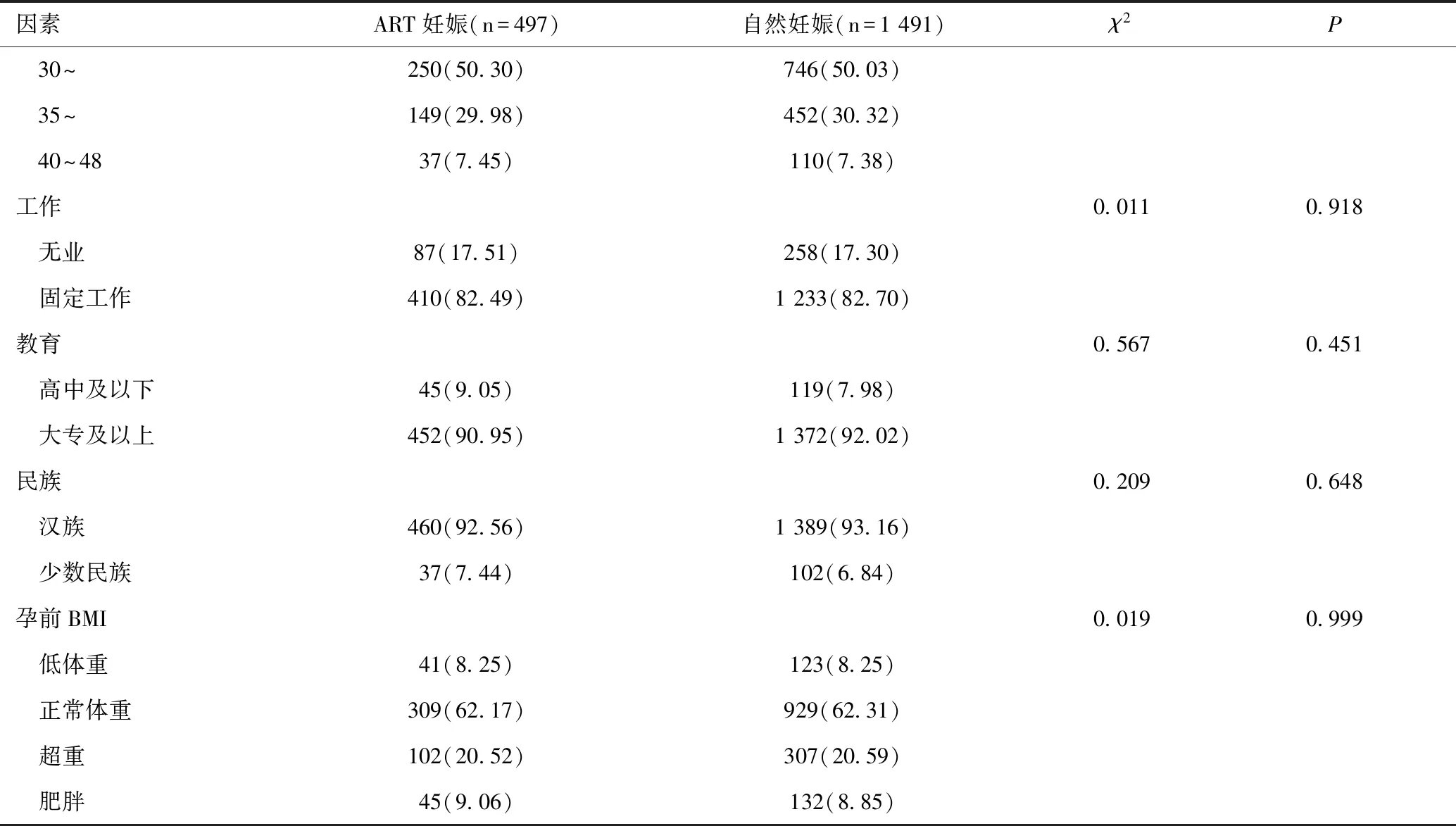
因素ART妊娠(n=497)自然妊娠(n=1 491)χ2P 30~250(50.30)746(50.03) 35~149(29.98)452(30.32) 40~4837(7.45)110(7.38)工作0.0110.918 无业87(17.51)258(17.30) 固定工作410(82.49)1 233(82.70)教育0.5670.451 高中及以下45(9.05)119(7.98) 大专及以上452(90.95)1 372(92.02)民族0.2090.648 汉族460(92.56)1 389(93.16) 少数民族37(7.44)102(6.84)孕前BMI0.0190.999 低体重41(8.25)123(8.25) 正常体重309(62.17)929(62.31) 超重102(20.52)307(20.59) 肥胖45(9.06)132(8.85)
ART妊娠和自然妊娠孕产妇在妊娠史、分娩史、人工流产史、孕产期心理保健服务机构方面的差异均有统计学意义(χ2值分别是77.737、171.723、20.391和12.730,P<0.05),见表2。

表2 ART妊娠和自然妊娠孕产妇孕产史及心理保健机构的比较[n(%)]
2.2 ART妊娠和自然妊娠孕产妇抑郁检出和变化情况分析

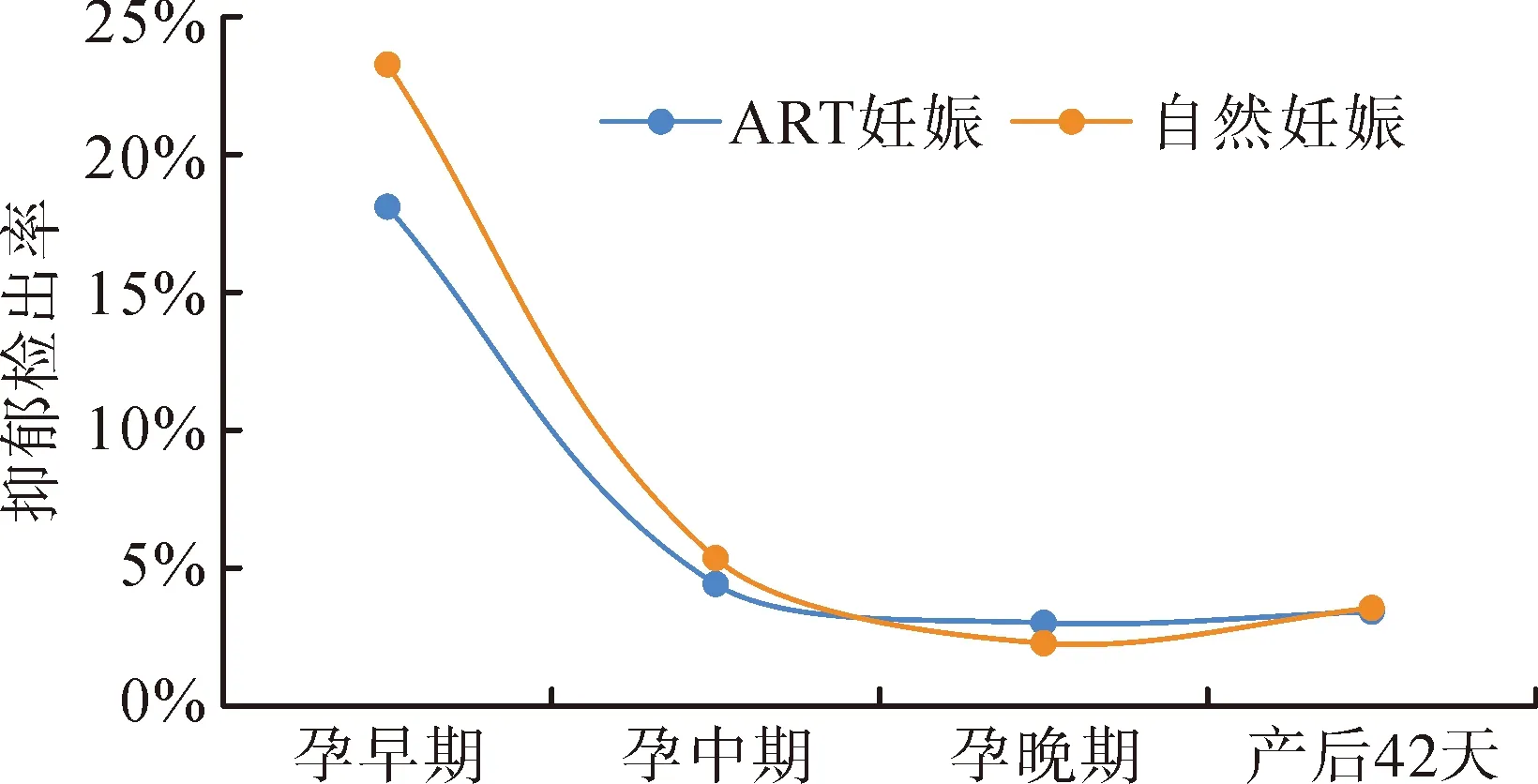
图1 ART妊娠和自然妊娠孕产妇各孕期抑郁检出率变化情况
2.3 ART妊娠抑郁发生风险分析
以抑郁状态为因变量,受孕方式为自变量,既往孕产史及孕产期心理保健服务机构为协变量,进行Logistic回归分析,各变量赋值情况见表3。结果显示,在调整了妊娠史、分娩史、自然流产史、人工流产史及心理保健服务机构等协变量的情况下,ART妊娠者相比自然妊娠发生抑郁风险的差异无统计学意义(OR=0.793,95%CI:0.616~1.021,P>0.05),见表4。

表3 Logistic回归分析变量赋值
表4 ART妊娠抑郁发生风险的Logistic回归分析
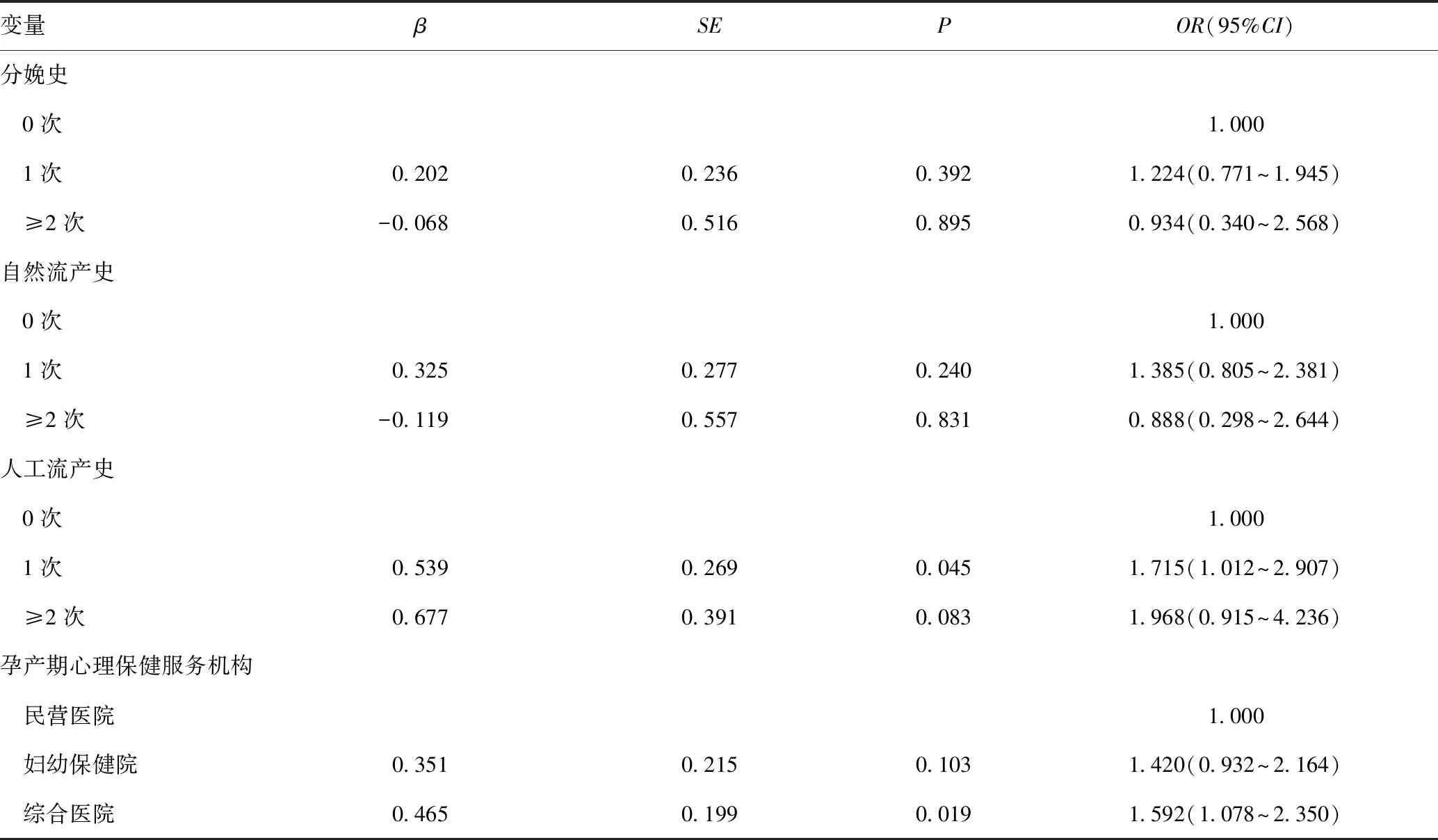
变量βSEPOR(95%CI)分娩史 0次1.000 1次0.2020.2360.3921.224(0.771~1.945) ≥2次-0.0680.5160.8950.934(0.340~2.568)自然流产史 0次1.000 1次0.3250.2770.2401.385(0.805~2.381) ≥2次-0.1190.5570.8310.888(0.298~2.644)人工流产史 0次1.000 1次0.5390.2690.0451.715(1.012~2.907) ≥2次0.6770.3910.0831.968(0.915~4.236)孕产期心理保健服务机构 民营医院1.000 妇幼保健院0.3510.2150.1031.420(0.932~2.164) 综合医院0.4650.1990.0191.592(1.078~2.350)
3讨论
3.1 ART妊娠孕产妇的人群特征
尽管辅助生殖技术帮助很多女性解决了不孕的难题,但人们也越来越担心辅助生殖可能对孕产妇心理造成负面影响。实施ART的过程充满压力,有源于自身不孕的病耻感,也有来自ART可能失败的担忧,从而使孕产妇产生抑郁、焦虑等不良情绪,直接影响到个人、夫妻甚至家庭[11]。本研究共纳入ART妊娠孕产妇497例,约一半年龄为30~35岁(50.30%),大多数有固定工作(82.49%)、学历为大专及以上(90.95%),62.78%为首次妊娠,91.15%为初次分娩,10.87%有自然流产史,21.93%有人工流产史。研究对象基本特征与我国一项14个省份39家医院的ART妊娠孕产妇调查结果相似,该研究显示ART妊娠孕产妇年龄30~34岁占比最高(35.1%),大专及以上学历占59.0%,87.4%为初次分娩[12]。我国台湾地区一项研究也显示,ART受孕并进行分娩的孕产妇,平均年龄34.53岁,83.2%妊娠前有固定工作,60.3%为首次妊娠,15.1%有自然流产史,24%有人工流产史[13]。另有国外研究也显示,考虑到ART妊娠价格较为昂贵,通过该技术助孕的孕产妇通常受教育程度较高,怀孕期间具有固定工作占比也较高[14]。
3.2 ART妊娠孕妇的抑郁检出情况
本研究显示ART妊娠抑郁检出率为22.54%,与既往研究结果较相似:胡颖等人的研究显示ART妊娠产前抑郁发生率为24.41%[15];Chiaffarino等人的研究表明ART助孕过程中抑郁的发生率为17.9%[16]。同时,本研究观察到随着孕周增加ART妊娠的抑郁检出率显著降低,从孕早期的18.11%降至产后42天内的3.42%,明显低于国外ART妊娠的产后抑郁发生率(20.4%)[17],这可能与孕期心理保健的有效干预有关。目前,我国已将抑郁症筛查纳入孕产期保健服务,要求由经过培训的医务人员或社工进行孕期和产后抑郁的筛查及追踪[18]。此外,本研究显示无论ART妊娠还是自然妊娠,其孕产妇的抑郁水平至产后均出现显著降低,提示妊娠期间及时的心理保健服务能够有效预防和缓解妊娠期抑郁[19],孕早期抑郁的孕产妇经过心理干预可显著缓解孕中晚期及产后的抑郁状态。相关研究认为,基于初级卫生保健系统的孕产期抑郁筛查与管理措施可有效降低孕早期、孕中期、孕晚期和产后抑郁水平;孕中期抑郁发生率的降低得益于孕早期筛查与管理措施的实施,孕晚期抑郁发生率的降低得益于孕早期和孕中期筛查与管理措施的实施[20]。
3.3 ART妊娠孕产妇的抑郁发生风险
ART妊娠与自然妊娠孕产妇具有不同的心理特征[21],从ART治疗到成功妊娠再到成功分娩,有一个心理反应和调整的过程。然而,在ART妊娠抑郁的发生风险上,现有研究发现并不一致。多数研究表明,ART妊娠者的抑郁水平与自然妊娠相似或更低[5-7],本研究也得到了相似的结果,即ART妊娠者相比自然妊娠发生抑郁的风险无统计学差异;而另有研究认为,ART妊娠者在孕晚期和分娩后可表现出更高的抑郁水平[8]。一方面,考虑可能为健康患者效应所致,抑郁与ART妊娠具有双向的关联,ART妊娠失败会增加孕产妇患抑郁症的风险[22],同时抑郁症也可能是ART妊娠失败的潜在危险因素。重度抑郁症患者的妊娠率较低[23],抑郁症患者也较少诉诸于ART妊娠,寻求ART助孕并且成功妊娠的孕产妇大多具有稳定的家庭关系,使得抑郁发生的可能性较低。另一方面,诉诸ART妊娠的不孕症孕产妇,大多具有各种妊娠风险因素,考虑为混杂因素干扰而并非ART妊娠导致的抑郁。本研究在前人研究基础上,对研究对象的基线特征进行了倾向评分匹配,同时对既往孕产史、心理保健服务机构等混杂因素进行了控制,结果显示在调控了研究对象的年龄、工作、教育、民族、孕前BMI、妊娠史、分娩史、自然流产史、人工流产史以及孕产期心理保健服务机构的情况下,ART妊娠抑郁发生风险和自然妊娠无统计学差异,该研究结果具有一定的参考意义。
此外,本研究显示人工流产1次、在综合医院进行心理服务的孕妇抑郁检出率较高。流产为抑郁的潜在致病因素[24],可增加情绪障碍、焦虑、抑郁等不良心理的发生风险[25]。具有人工流产史的孕产妇社会、道德和心理反应更为复杂[26],特别是首次发生人工流产后,可能更易出现持久的心理异常反应。综合医院相比民营医院抑郁的检出风险较高,一方面考虑综合医院大多设置心理科,对孕产妇的宣教、指导更深入,孕产妇抑郁自评结果更为客观真实;另一方面,心理异常的孕产妇大多诉诸于综合医院进行干预,导致其检出率偏高。
综上所述,本项研究未观察到ART妊娠增加抑郁的易感性,建议更应关注流产史、孕产期心理保健服务机构等抑郁的影响因素。妊娠期间及时的心理保健服务能够有效预防和治疗妊娠期抑郁,经过孕产期心理保健,多数孕产妇抑郁状态能得到缓解。

