盆底肌功能训练联合盆底电刺激干预对产后压力性尿失禁改善情况及生活质量的影响
蒋丰慧
(滕州市妇幼保健院产科,山东滕州 277500)
压力性尿失禁是指尿液在腹内压骤然增高下不自主经尿道外口渗漏的一种现象,病因复杂,涉及年龄、肥胖以及生育等多种因素。据研究调查发现[1],尿失禁在女性群体中的发生率为23%~45%,其中超过50%属于产后压力性尿失禁。目前临床针对该病的防治措施较多,如药物治疗、盆底肌功能训练、盆底电刺激等。其中盆底肌功能训练能够通过一系列康复训练改善患者的盆底功能,但单纯开展该训练的效果有限[2]。盆底神经肌肉电刺激是近年国内逐步开展的一种物理医疗方法,可通过规律性电刺激的方式促进盆底肌群收缩,最终达到改善尿失禁症状的目的[3]。基于此,本研究选取2020年1月—2021年12月我院收诊的86例产后压力性尿失禁患者为对象,探讨盆底肌功能训练联合盆底电刺激对患者尿失禁症状改善情况及生活质量的影响,报道如下。
1 资料与方法
1.1 一般资料
选取我院收诊的产后压力性尿失禁患者86例。纳入标准:(1)符合《女性压力性尿失禁诊断和治疗指南》[4]中的相关相关诊断标准;(2)属于单胎、足月、顺产产妇;(3)精神正常,具备一定交流及沟通能力;(4)均对本研究知情同意,已签署入组协议。排除标准:(1)既往有盆腔或尿道手术史;(2)产前已出现尿失禁症状;(3)伴妊娠并发症、盆腔脏器脱垂以及泌尿系疾病;(4)合并恶性肿瘤;(5)中途退出研究。本研究已通过医院医学伦理委员会的审查以及批准(2019-11)。将患者按照随机数表法分为两组,各43例。对照组年龄26~35(29.47±3.28)岁;病程1~8(4.31±0.85)个月;包括初产妇26例,经产妇17例。观察组年龄27~35(29.52±3.31)岁;病程1~8(4.29±0.79)个月;包括初产妇24例,经产妇19例。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
两组均接受常规护理,包括指导患者调节饮食、合理作息、避免从事重体力劳动等措施。
对照组采用盆底肌功能训练。于产后42 d开始,训练时指导患者保持双腿屈曲的平卧体位,吸气时紧缩肛门,持续7 s后呼气,同时放松肛门,每次练习15~30 min,每日3次,具体训练强度可结合患者恢复情况适当调整,持续干预8周。
观察组在对照组基础上联合盆底电刺激干预。采用生物刺激反馈仪[深圳市理邦精密仪器股份有限公司,型号:P36型,粤械注准20192091306],指导患者取平卧体位,将电极片贴于患者两侧上棘部位以及下腹部,并将探头置入患者阴道内,而后调整电流强度,由0 mA逐步增加,以患者自觉出现盆底肌肉收缩感且无不适感为宜,一般控制电流强度在8~20 mA,电刺激频率为5~50 Hz,给予患者15 min刺激治疗后,更改仪器模式为生物反馈,嘱患者结合显示屏的肌电波形自主进行盆底肌收缩练习,收缩盆底肌时尽可能使肌电曲线维持在最高值并保持10 s,再将盆底肌完全松弛,使肌电曲线维持在最低点持续15 s,间隔30 s后再重复练习上述步骤,每次练习15 min,每周2次,持续干预8周。
1.3 观察指标
(1)盆底肌力评级:于干预前、干预8周后采用生物刺激反馈治疗仪检测并判定:0级为阴道无收缩;Ⅰ级为盆底肌群出现无效的收缩反应,且收缩次数为1次,时间为1 s;Ⅱ级为盆底肌群出现不完全收缩,收缩次数为2次,时间为2 s;Ⅲ级为盆底肌群在无外力干扰的情况下,做特定动作可出现有效收缩,且收缩次数为3次,时间为3 s;Ⅳ级为盆底肌群受外力干扰也可出现有效收缩,收缩时间及次数分别为4 s和4次;Ⅴ级为盆底肌群恢复自主收缩,收缩时间及次数分别为≥5 s和≥5次[5]。
(2)尿流动力学:于干预前、干预8周后以生理盐水为膀胱压力测定介质,检测并记录两组患者的功能性尿道长度(FUL)、最大尿道压(MUP)以及最大尿道闭合压(MUCP)。
(3)生活质量:于干预前、干预8周后采用尿失禁生活质量评估量表(I-QOL)进行评估,包括社会心理、限制性行为及形成社会尴尬3项内容,各项均为100分,分值与患者生活质量呈正相关[6]。
1.4 统计方法
2 结 果
2.1 两组干预前后盆底肌力评级比较
两组干预前的盆底肌力评级对比,差异无统计学意义(P>0.05);干预后,观察组患者盆底肌力评级优于对照组,差异有统计学意义(P<0.05)。见表1。
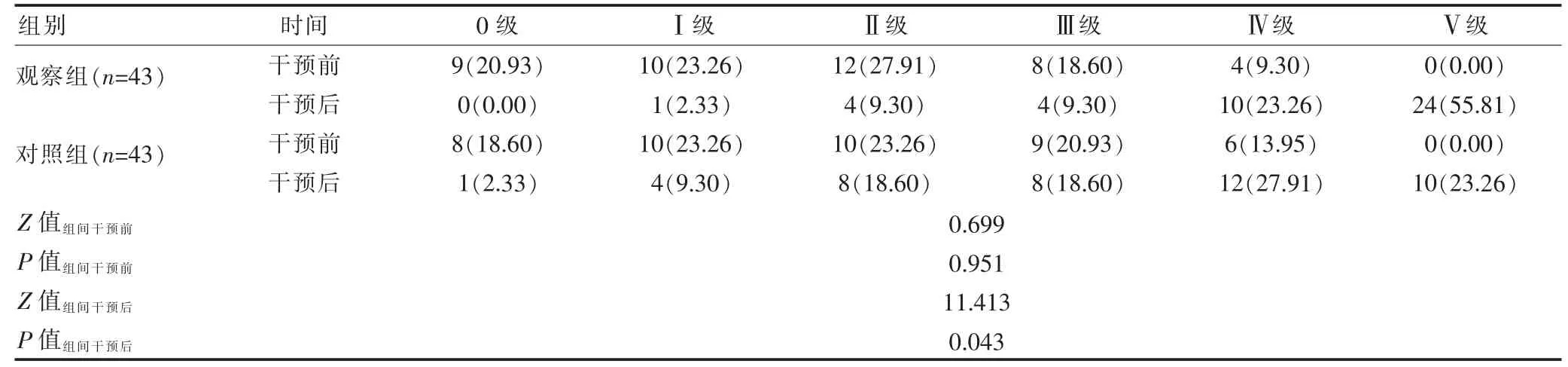
表1 两组干预前后盆底肌力评级比较[n(%)]
2.2 两组干预前后尿流动力学水平比较
干预前,两组的FUL、MUP、MUCP比较,组间差异无统计学意义(P>0.05);干预后,两组的上述指标水平均优于干预前,且观察组FUL长于对照组,MUP、MUCP水平均高于对照组,组间差异有统计学意义(P<0.05)。见表2。
表2 两组干预前后尿流动力学水平比较(±s)
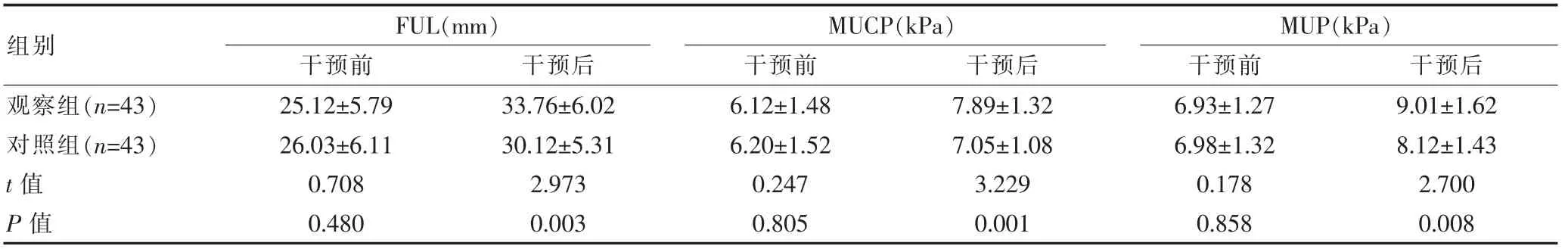
表2 两组干预前后尿流动力学水平比较(±s)
组别观察组(n=43)对照组(n=43)t值P值FUL(mm)干预前 干预后MUCP(kPa)干预前 干预后25.12±5.79 26.03±6.11 0.708 0.480 33.76±6.02 30.12±5.31 2.973 0.003 6.12±1.48 6.20±1.52 0.247 0.805 7.89±1.32 7.05±1.08 3.229 0.001 MUP(kPa)干预前 干预后6.93±1.27 6.98±1.32 0.178 0.858 9.01±1.62 8.12±1.43 2.700 0.008
2.3 两组干预前后生活质量比较
两组干预前的I-QOL中社会心理、限制性行为、形成社会尴尬评分比较,组间差异无统计学意义(P>0.05);干预后,两组上述评分均高于干预前,且观察组I-QOL中社会心理、限制性行为、形成社会尴尬评分均高于对照组,组间差异有统计学意义(P<0.05)。见表3。
表3 两组干预前后I-QOL评分比较[(±s),分]
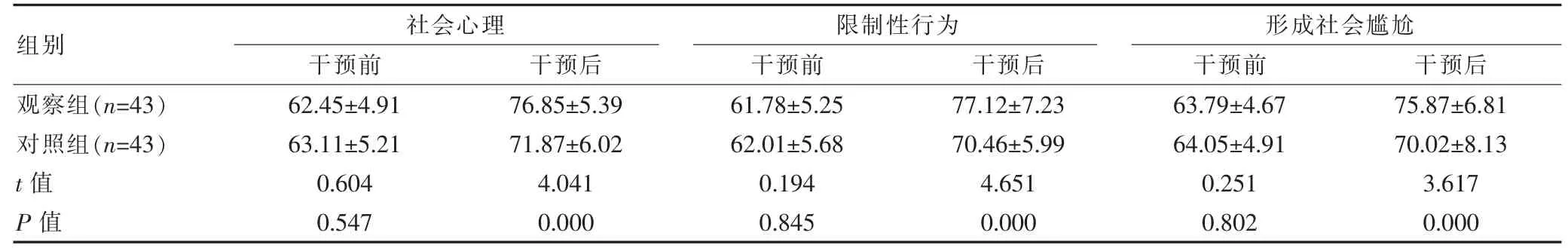
表3 两组干预前后I-QOL评分比较[(±s),分]
组别观察组(n=43)对照组(n=43)t值P值社会心理干预前 干预后限制性行为干预前 干预后62.45±4.91 63.11±5.21 0.604 0.547 76.85±5.39 71.87±6.02 4.041 0.000 61.78±5.25 62.01±5.68 0.194 0.845 77.12±7.23 70.46±5.99 4.651 0.000形成社会尴尬干预前 干预后63.79±4.67 64.05±4.91 0.251 0.802 75.87±6.81 70.02±8.13 3.617 0.000
3 讨 论
产后压力性尿失禁是现阶段妇产科面临的棘手问题,产妇产后4个月的患病率可达23%~40%[7]。为避免产后压力性尿失禁发展为持续性尿失禁,影响患者的身心健康及生活质量,对于已确诊的产后压力性尿失禁患者,有必要尽早开展盆底康复干预。由于子宫复旧完全、恶露排尽的时间约在产后6周,该时期不易引发泌尿道及生殖道感染,因此可作为早期盆底康复的开始时机[8]。盆底肌功能训练最早由美国产科医师提出,发展至今已形成一套较完善的体系,该训练通过一套针对盆底肌群的特定动作,刺激肌纤维肌力提升,以控制尿道压力,由此达到控制尿失禁症状的目的,目前已在国内临床广泛应用,但因训练时无法精准定位和控制盆底肌,患者的训练效果往往有限[9-10]。盆底电刺激是通过对盆底肌释放生物电信号的模拟电流,刺激阴道神经传出纤维,可有效精准强化盆底肌的反应速度、收缩力度及耐力,改善盆底功能,减轻尿失禁症状[11]。
本研究结果显示,观察组经盆底肌功能训练联合盆底电刺激干预后,盆底肌力评级明显优于对照组(P<0.05);观察组FUL长于对照组,MUP、MUCP水平及I-QOL中社会心理、限制性行为、形成社会尴尬评分均高于对照组(P<0.05);说明盆底肌功能训练联合盆底电刺激方案用于产后压力性尿失禁患者的盆底康复治疗可行,有助于患者盆底功能、尿流动力学及生活质量的改善,这与高洁等[12]研究结果一致。分析其原因为,盆底电刺激可产生一定频率的脉冲电流,可改善盆底神经的传导功能,加强肌纤维对排尿反射的控制作用,并且患者可结合屏幕显示的肌电信号适时调整训练动作,保证盆底肌收缩动作准确到位,以改善逼尿肌非正常收缩现象,进而加强患者的自主控尿能力,提高其生活质量。
综上所述,对产后压力性尿失禁患者开展盆底肌功能训练联合盆底电刺激干预,可恢复其盆底肌功能,改善尿流动力学水平,提高生活质量,值得临床借鉴和进一步推广。
——稳定身体的“磐石”

