单次血液灌流后联合应用血必净和碘解磷定治疗老年急性有机磷中毒的临床分析
马岩岩,赵杨,杨一红
安徽医科大学附属阜阳市人民医院急诊科,安徽阜阳 236000
有机磷农药属我国最为常用的杀虫剂,急性有机磷中毒在临床上较为常见,且随着我国人口老龄化进程的加快,老年急性有机磷中毒发生率逐年升高[1]。有机磷进入至体内后可损害神经功能,出现胆碱能危象或兴奋,中毒者多表现头晕头痛、恶心、呼吸困难等,如不及时治疗则会对心、肝肾、神经功能造成不可挽回的损害[2]。目前临床上对于急性中毒的治疗多以血必净、碘解磷定等传统药物进行治疗,虽有一定成效,但部分患者预后不佳[3-4]。因此除使用传统药物治疗外还需结合其他方法治疗,血液灌流属于1 种可净化血液的手段,目前研究[5]已证实,血液灌流可经清除急性有机磷中毒患者体内有毒物质而发挥治疗有机磷中毒的作用,是1 种有效的治疗手段。基于此,本文探讨老年急性有机磷中毒患者单次血液灌流后联合应用血必净、碘解磷定的疗效,以期为治疗老年急性有机磷中毒的提供参考方法。
1 资料与方法
1.1 一般资料
前瞻性选取2018年1月—2021年6月安徽医科大学附属阜阳市人民医院收治的老年急性有机磷中毒患者60 例,按照数字表法随机分为观察组和对照组,每组30 例。观察组中男性16 例,女性14 例;年龄60~78 岁,平均年龄(68.9 ±6.8)岁;敌百虫中毒7例、对硫磷中毒9 例、甲拌磷中毒5 例、敌敌畏中毒9例。对照组中男性17 例,女性13 例;年龄60~79 岁,平均年龄(69.1 ±6.0)岁;敌百虫中毒8 例、对硫磷中毒7 例、甲拌磷中毒6 例、敌敌畏中毒9 例;2 组年龄、性别构成和中毒例数差异均无统计学意义(P>0.05),具有可比性。本研究经本院伦理委员会批准(批号为YXS-201711092)。
1.2 纳入和排除标准
纳入标准:(1)患者年龄≥60 岁;(2)重度急性有机磷中毒,患者血中ChE<正常值的30%;(3)存在中枢神经系统烟碱样、毒覃碱样症状;(4)中毒至就诊时间<1 d;(5)患者对本研究知情,并签署知情同意书。凡符合上述所有标准的病例纳入本研究。排除标准:(1)药物过敏者;(2)合并肺癌、肝癌等;(3)非单纯急性有机磷中毒;(4)既往有严重心、肝、肾等系统疾病;(5)既往有消化道出血、溃疡等消化道疾病。凡符合上述任意1 项的病例不纳入本研究。
1.3 治疗方法
2 组患者均做洗胃、导泻、利尿、维持水电解质与酸碱平衡干预,给予患者适量阿托品并达到阿托品化。基于上述基础治疗,对照组患者接受血必净和碘解磷定治疗,静脉滴注血必净注射液80 mL,2 次/d,碘解磷定注射液使用突击剂量1.0 g 治疗,1 次/2 h,持续治疗至中毒症状消失。观察组患者先行单次血液灌流,使用YTS-180 型血液灌流器实施血液灌流,灌流速度:140~200 mL/min,灌流时间:2~4 h,将单针双腔导管置于右侧股静脉,进行灌注,以150 mL/min 为初始灌注血流量,逐渐增加至190 mL/min,灌流完成后增加与对照组相同的血必净和碘解磷定治疗,持续治疗至中毒症状消失。
1.4 观察指标与方法
1.4.1 血清指标值测定在2 组患者入院未治疗前、治疗结束后分别采集3 mL 静脉血,分离血清,使用全自动生化分析仪(SELECTRA-XL 型)测定血常规指标值:平均红细胞体积(mean corpuscular volume,MCV)、血小板计数(platelet count,PLT)、血小板分布宽度(platelet distribution width,PDW)、血小板压积(Thrombocytocrit,PCT)、心肌酶谱[肌酸激酶(creatine kinase,CK)、乳酸脱氢酶(lactate dehydrogenase,LDH)、肌钙蛋白(cardiac troponin I,cTnI)]、肝功能指标[谷丙转氨酶(alanine transaminase,ALT)、谷草转氨酶(aspartate transaminase,AST)、总胆红素(total bilirubin,TBIL)、谷氨酰转肽酶(gamma-glutamyl transferase,γ-GT)]。使用酶联免疫吸附试验法[6]测定炎症反应指标水平:C 反应蛋白(C-reactive protein,CRP)和降钙素原(procalcitonin,PCT)。室温下将血清样本以1∶2比例下稀释,在反应孔中依次加入血清样本、标准品100 μL,恒温箱中孵育2 h,使用专用洗涤液洗涤3 次,各孔中加入1∶100 比例稀释的100 μL抗体工作液,恒温箱中孵育45 min。使用专用洗涤液洗涤4 次,之后各孔加入100 μL 四甲基联苯胺溶液,恒温箱中孵育45 min,加入终止液终止反应,在450 nm波长测定吸光度,经绘制标准曲线计算CRP 和PCT水平。CRP 和PCT 检测试剂盒及相关试剂均由北京博沃尔斯生物科技有限公司提供。使用速率法[7]测定胆碱酯酶(cholinesterase,ChE)水平:10 μL 血清+200 μL R1,5 min 后加50 μL R2,反应10 min,反应温度37 ℃,读数34 个吸光度点,主波长340 nm,副波长405 nm,测定ChE 水平。
1.4.2 临床情况统计[8]统计2 组ChE 复常时间、清醒时间、中毒症状消失时间、阿托品使用总量、阿托品化时间、呼吸衰竭发生率和病死率。
1.4.3 临床疗效评价[8]根据患者临床症状及毒物血药浓度评价临床疗效。患者治疗后症状完全消失,毒物血药浓度消失为治愈;治疗后症状有所改善,但仍有毒物血药浓度为有效;治疗后症状未改善,且加重或死亡为无效。治疗总有效率=(治愈例数+有效例数)/总例数×100%。
1.4.4 不良事件发生情况观察2 组治疗期间治疗不良事件发生情况。
1.5 统计学分析
采用SPSS 22.0 统计软件对数据进行分析。符合正态分布的计量资料采用均数±标准差(±s)描述,组间比较采用独立样本t检验,组内比较配对样本t检验;计数资料采用例数和百分比表示,组间比较采用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 2 组患者血常规指标值比较
治疗前,2 组患者血常规指标值差异均无统计学意义(P>0.05);治疗后,2 组患者血常规指标值较同组治疗前均明显降低(P<0.05),且观察组血常规指标值低于对照组(P<0.05)。见表1。
表1 2 组患者血常规指标值比较(±s)
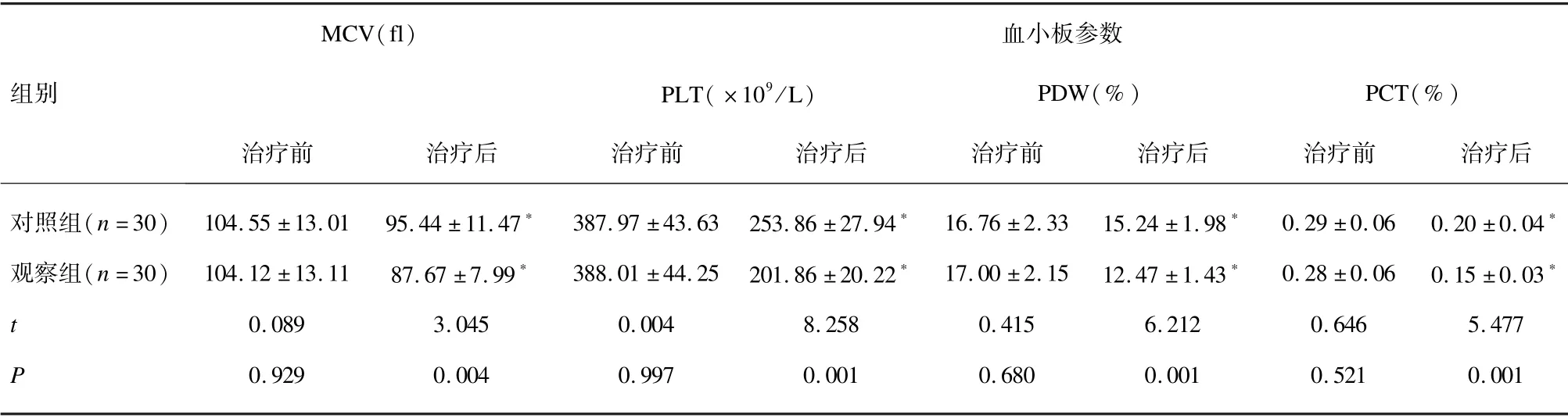
表1 2 组患者血常规指标值比较(±s)
注:与同组治疗前比较,*P<0.05。
MCV(fl) 血小板参数组别PLT(×109/L) PDW(%) PCT(%)治疗前 治疗后 治疗前 治疗后 治疗前 治疗后 治疗前 治疗后对照组(n=30) 104.55±13.01 95.44±11.47* 387.97±43.63 253.86±27.94* 16.76±2.33 15.24±1.98* 0.29±0.06 0.20±0.04*观察组(n=30) 104.12±13.11 87.67±7.99* 388.01±44.25 201.86±20.22* 17.00±2.15 12.47±1.43* 0.28±0.06 0.15±0.03*t 0.089 3.045 0.004 8.258 0.415 6.212 0.646 5.477 P 0.929 0.004 0.997 0.001 0.680 0.001 0.521 0.001
2.2 2 组患者心肌酶谱和肝功能指标值比较
治疗前,2 组患者心肌酶谱值和肝功能指标值差异均无统计学意义(P>0.05);治疗后,2 组患者心肌酶谱值和肝功能指标值均明显低于同组治疗前(P<0.05),且观察组心肌酶谱值和肝功能指标值均显著低于对照组(P<0.05)。见表2。
表2 2 组患者心肌酶谱值和肝功能指标值比较(±s)

表2 2 组患者心肌酶谱值和肝功能指标值比较(±s)
CK (U/L) LDH (U/L) cTnI (μg/L)组别治疗前 治疗后 治疗前 治疗后 治疗前 治疗后对照组(n=30) 188.51 ±24.74 90.14 ±12.94* 211.87 ±24.51 150.22 ±17.04* 3.99 ±0.43 1.06 ±0.19*观察组(n=30) 189.71 ±23.41 81.71 ±10.31* 200.19 ±26.71 120.17 ±12.87* 3.78 ±0.49 0.77 ±0.15*t 0.193 2.791 1.765 7.708 1.764 6.562 P 0.848 0.007 0.083 0.001 0.083 0.001
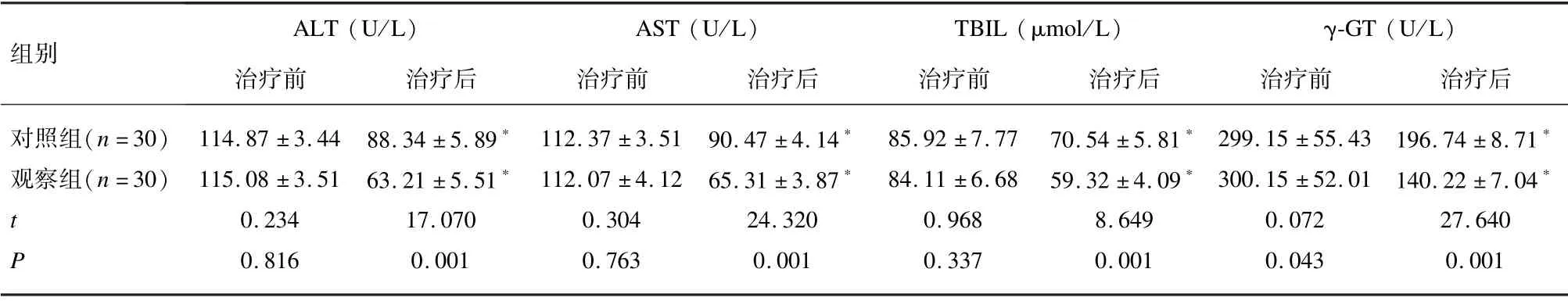
表2(续)
2.3 2 组患者ChE、CRP 和PCT 水平比较
治疗前,2 组患者ChE、CRP 和PCT 水平差异均无统计学意义(P>0.05);治疗后,2 组患者CRP 和PCT水平均低于同组治疗前(P<0.05),ChE 水平高于同组治疗前(P<0.05),且观察组CRP 和PCT 水平低于对照组(P<0.05),ChE 水平高于对照组(P<0.05)。见表3。
表3 2 组患者ChE、CRP 和PCT 水平比较(±s)

表3 2 组患者ChE、CRP 和PCT 水平比较(±s)
注:与同组治疗前比较,*P<0.05。
ChE (U/L) CRP (mg/L) PCT (mg/mL)组别治疗前 治疗后 治疗前 治疗后 治疗前 治疗后对照组(n=30) 501.88 ±186.87 742.51 ±133.81* 84.35 ±7.12 28.04 ±5.43* 10.25 ±2.46 5.87 ±1.51*观察组(n=30) 504.33 ±88.42 987.54 ±15.81* 83.87 ±7.44 21.09 ±4.33* 11.07 ±2.11 1.68 ±0.58*t 0.065 9.960 0.255 5.481 1.386 14.190 P 0.948 0.001 0.799 0.001 0.171 0.001
2.4 2 组患者ChE 复常时间、清醒时间、中毒症状消失时间、阿托品化时间和阿托品使用总量比较
与对照组比较,观察组患者ChE 复常时间、清醒时间、中毒症状消失时间、阿托品化时间均减少,阿托品使用总量降低,差异均有统计学意义(P<0.05)。见表4。
表4 2 组患者ChE 复常时间、清醒时间、中毒症状消失时间和阿托品使用总量比较(±s)
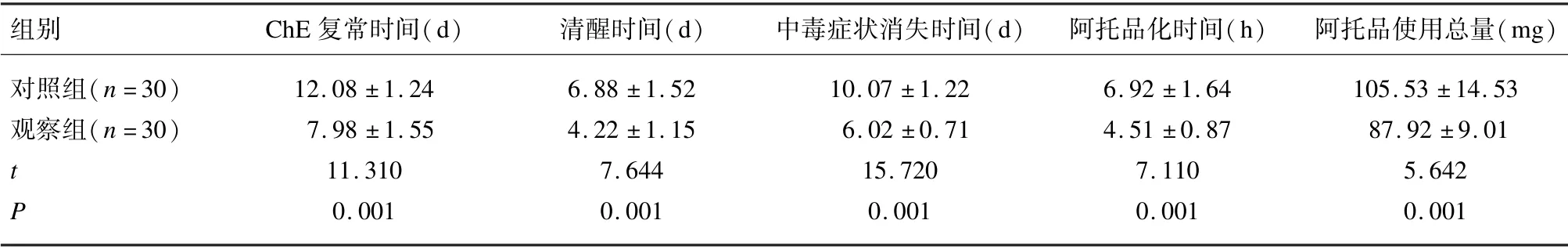
表4 2 组患者ChE 复常时间、清醒时间、中毒症状消失时间和阿托品使用总量比较(±s)
组别 ChE 复常时间(d) 清醒时间(d) 中毒症状消失时间(d) 阿托品化时间(h) 阿托品使用总量(mg)对照组(n=30) 12.08 ±1.24 6.88 ±1.52 10.07 ±1.22 6.92 ±1.64 105.53 ±14.53观察组(n=30) 7.98 ±1.55 4.22 ±1.15 6.02 ±0.71 4.51 ±0.87 87.92 ±9.01 t 11.310 7.644 15.720 7.110 5.642 P 0.001 0.001 0.001 0.001 0.001
2.5 2 组患者呼吸衰竭发生率和病死率比较
与对照组比较,观察组患者呼吸衰竭发生率和病死率降低,差异均有统计学意义(P<0.05)。见表5。
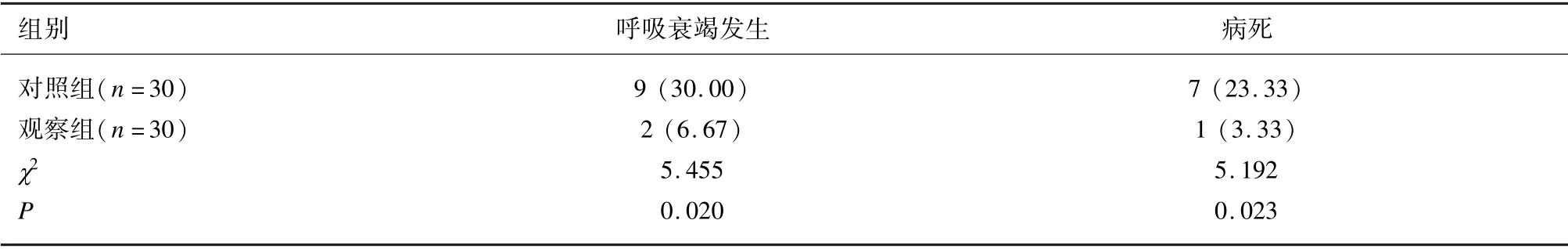
表5 2 组患者呼吸衰竭发生和病死对比[例(%)]
2.6 2 组患者临床疗效比较
观察组患者治疗总有效率明显高于对照组(P<0.05)。见表6。

表6 2 组患者临床疗效比较
2.7 2 组不良事件发生情况分析
2 组患者在治疗期间均未发生严重不良事件,对照组1 例出现反跳现象,观察组在血液灌流期间1 例出现导管感染,其余均未发生治疗相关不良事件。
3 讨论
急性有机磷中毒主要降低ChE 活性,有机磷进入体内后与其结合,形成p-ChE,导致乙酰胆碱蓄积,进而产生一系列的症状,严重影响患者的预后[9-11]。
血必净和碘解磷定属临床上较常用于治疗急性有机磷中毒的药物,其中血必净注射液具有行气活血、解毒止痛、清热凉血和拮抗内毒素的作用[12]。碘解磷定可直接与胆碱酯酶的磷酸化基团结合,转化无毒物质相结合排出体外[13]。血必净和碘解磷定配合使用仍存在一定的局限性。对于急性有机磷中毒患者来说,虽然使用血必净和碘解磷定等药物治疗具有一定的成效,但对于部分患者效果并不理想,患者ChE仍难以恢复至正常水平。在上述情况下,联合使用血液灌流可有效促进ChE 水平恢复,降低病死率。血液灌流已经广泛应用于临床多种疾病的辅助治疗,研究[14]认为,血液灌流可清除患者体内有毒物质,清除体内蓄积的农药,抑制中毒引发的炎症级联反应,避免因炎症反应所致的机体二次损伤。报道[15]表明,与非老年急性中毒患者相比,老年急性中毒患者的病情更危急,身体各项机能显著减退,伴随中毒而来的并发症较多。吴嘉荔等[16]研究认为,与未添加血液灌流治疗的患者相比,添加血液灌流治疗的患者ChE 活力明显恢复,且不论行单次还是多次灌流治疗,疗效相当。在上述背景下,本研究在患者使用血必净和碘解磷定治疗前先进行血液灌流治疗,结果显示,与未添加血液灌流治疗的患者比较,添加血液灌流的疗效更佳,ChE 恢复时间、阿托品化时间均缩短,本研究结果与上述文献报道的结果相符。本研究结果提示,在血必净和碘解磷定治疗前使用单次血液灌流可明显缩短ChE 复常时间和阿托品化时间,降低呼吸衰竭发生率和病死率。报道[17]表明,对于重症急性有机磷中毒患者而言,无血液灌流可加快患者ChE 的恢复速度,但是行单次或者多次血液灌流对患者ChE 恢复速度无明显影响。鉴于此,在本研究中在对患者行血液灌流治疗中进一步考虑到老年患者机体情况,相比多次血液灌流的侵袭,选择单次血液灌流,同样可获得理想效果,与上述文献报道结果一致。
研究[18]显示,磷作为1 种强烈的应激源,其进入机体可增加神经内分泌改变、下丘脑-垂体-肾上腺轴兴奋性,导致儿茶酚胺分泌明显增多,此时儿茶酚胺动员机体内所储备的血小板进入至血循环,进而表现为血小板异常增多。本研究结果显示,观察组和对照组患者治疗后,血小板计数及其相关参数均较同组治疗前降低,分析其原因可能与中毒引起的应激性损伤在治疗后被修复有关,且观察组血小板计数及其相关参数值明显低于对照组,说明在抑制有机磷中毒所致的应激损伤方面,使用单次血液灌流后增加血必净和碘解磷定治疗,效果更理想。
目前,对急性有机磷中毒的不断深入研究[19]发现,当有机磷进入机体后被迅速吸收,在肝脏内蓄积,可直接损伤肝细胞,导致肝衰竭。因此认为,在急性有机磷患者治疗过程中应注重对肝脏的保护,修复其损伤。研究[20]显示,早期使用血液灌流干预,不仅会清除毒素,还可清除ALT、AST、TBIL 和γ-GT 等。本研究结果提示,观察组患者的肝功能相关指标值均明显降低,提示患者肝功能明显恢复,可能与患者治疗过程中血液灌流短时间内恢复患者生理功能、促进毒物代谢和阻止有机磷损伤肝脏等脏器有关。另外,有机磷中毒发生后,不仅会损伤肝脏,还会直接或间接的损伤心脏[21-22]。陈杰等[23]研究发现,有机磷农药中毒患者经血必净注射液治疗,相比治疗前心肌酶谱相关指标值明显降低。可以推测,治疗前患者心功能障碍,而治疗后心功能恢复,有机磷可损伤患者心脏。本研究结果发现,治疗后心肌酶谱降低,且观察组患者的心肌酶谱值明显低于对照组,说明经治疗手段干预患者心脏损伤被修复,与上述文献报道的结果相似,说明单次血液灌流后增加血必净和碘解磷定,可缓解有机磷对患者心脏的损伤。
有机磷进入至机体内后,可引起局部炎症反应,随着中毒时间的延长,此炎症反应逐渐被放大,进而导致全身炎症,在此过程中CRP 和PCT 等炎症相关指标水平明显升高。其中CRP 水平升高后可促进急性有机磷中毒患者多脏器的进一步损伤,其水平高低与患者预后脏器功能恢复正相关[24]。在正常情况下,PCT 不表达或者表达较低,但当机体应激发生时,其表达水平异常升高。研究[25]认为,急性有机磷中毒患者脏器功能衰竭的典型标志为血中PCT 水平升高。本文结果通过分析患者治疗前后CRP 和PCT 水平变化,探讨治疗后患者脏器功能恢复情况,结果显示,观察组上述指标水平较对照组降低,说明使用单次血液灌流后增加血必净和碘解磷定治疗,可清除炎症,降低CRP 和PCT 水平异常升高对脏器带来的损伤,进而发挥解毒的作用。
本研究进一步分析患者在治疗期间所出现的不良事件,结果发现,对照组有1 例患者出现反跳现象,观察组在血液灌流期间1 例出现导管感染,其余治疗相关不良事件均未发生,此结果说明,使用单次血液灌流后添加血必净和碘解磷定治疗方案,在保证治疗效果的同时并不会增加不良事件发生风险。
根据本研究发现,在血必净和碘解磷定治疗前行单次血液灌流治疗有优势,认为血液灌流可快速且有效的清除患者机体中有毒物质,有毒物质的快速有效清除不仅仅为由此导致的损伤得到了有效控制,且为药物干预治疗提供更有利的基础,机体恢复相对更快。但本研究仍存在一定的不足,如并未深入分析其具体作用机制,且所纳入的样本量较小,在数据统计时可能存在一定的偏倚,还需后续扩大研究的样本量,验证本研究结果。
综上所述,老年急性磷中毒患者在行单次血液灌流后增加血必净和碘解磷定治疗,可修复患者心肌和肝脏损伤,抑制炎症反应,改善心肌酶异常变化,降低患者呼吸衰竭发生率和病死率。

