中文版ACE-Ⅲ量表在老年帕金森病患者轻度认知障碍筛查中的应用
吴玉霞,莫永珍,郑慧芬,王变荣,刘欢,蒋承慧,薄莹莹,孙云,唐伟
1.苏州大学医学部护理学院,江苏苏州 215006;2.江苏省省级机关医院,江苏南京 210024;3.南京医科大学护理学院,江苏南京 211166
认知功能障碍是帕金森病(PD)最重要的非运动表现之一,在PD 患者中其发生率是健康人群的5 至6倍[1],帕金森病患者有20%~65%存在轻中度认知障碍[2-4],除了记忆力损害外,其认知功能障碍还表现在注意、执行功能、语言等方面[5-6],同时帕金森病轻度认知功能障碍(PD-MCI)被认为是PD 痴呆(PDD)的发病预测因子[7],可严重影响生活质量[8],给患者及家庭带来巨大负担[9]。Addenbrooke 改良认知评估量表(Addenbrooke cognitive examination-revised,ACE-R)是由英国剑桥大学开发,ACE-Ⅲ是澳大利亚神经科学院改进的后续版本,内容包括认知领域:注意和定向(时间地点识别、计算注意力)、记忆力(瞬时、长时记忆)、语言流利性(1 min 组词和回忆动物名字)、语言(语言理解、表达和重复)和视空间(平面、立体图的绘画及模糊图案的识别、字母的拼读);有研究表明,ACE-Ⅲ诊断MCI 具有较高的灵敏度和特异度[10]。本文旨在探讨中文版ACE-Ⅲ对老年帕金森病人群MCI诊断中的筛查价值。
1 资料与方法
1.1 一般资料
对2020年1月—2021年5月在江苏省省级机关医院神经内科/病房收治的52 例帕金森病患者进行了方便样本的筛选,年龄60~85 岁,平均(71.1 ±7.3)岁;其中男性33 例,女性19 例。纳入标准:根据《2016版中国帕金森病诊断标准》[11],符合原发性帕金森病诊断标准;年龄≥60 岁。排除标准:视力、听力障碍严重,未能配合量表评估,已诊断为痴呆者。入组对象均知情同意。
1.2 量表评估
所有量表均在神经内科门诊量表评估室收集,采用纸质版问卷,由专科护士进行面对面询问评估,患者进行口头回答或填写绘画,评估结束后当面进行问卷量表的收集及汇总结果的报告打印。
1.2.1 蒙特利尔认知评估量表(MoCA)[12]测试患者的认知功能MoCA 量表由Nasreddine 等设计和评级,在临床经验基础上参考MMSE 量表,主要包括七个认知维度:视空间与执行功能、记忆、注意、语言、计算和定向力,满分30 分,总分<26 被认为是认知功能下降。
1.2.2 中文版ACE-Ⅲ[13]该量表总分100 分,内容包括注意和定向(包括日期地点常见物品的回忆及计算能力的考察,共18 分)、记忆力(包括瞬时记忆、长时记忆,共26 分)、语言流利性(包括一分钟内组词和回忆动物数量的多少,共14 分)、语言(包括语言理解、表达和重复,共26 分)、视空间(包括平面、立体图的绘画及模糊图案的识别、字母的拼写,共16 分)五项,每一项代表了相对应的认知领域,总分越低表示认知功能越差。
1.2.3 采用汉密尔顿焦虑量表(HAMA)[14]评估患者的焦虑水平该量表共14 个项目,采用每项0~4 分的5 级评分法,总分为56 分,≥29 分提示可能为严重焦虑,21~28 分肯定有明显焦虑,14~20 分肯定有焦虑,7~13 分可能有焦虑,<7 分则无焦虑。
1.2.4 采用汉密尔顿抑郁量表(HAMD)[15]评估患者的抑郁水平该量表条目基本按照按无至很严重的5 级评分,分别计0~4 分,少数条目按无至重度的3 级评分,分别计0~2 分,总分76 分。>35 分为严重抑郁,21~35 分为轻中度抑郁,8~20 分为临界抑郁,<8 分为无抑郁。
1.2.5 生活自理能力评估[16]Barthel 指数(the Barthel index of ADL)是Dorother Barthel 及Floorence Mahney 在1965年设计的,是临床上常用到的ADL 评定方法。可信度、灵敏度均较高,包含进食、洗漱等10个条目,总分100 分,61 分以上基本自理,41~60 分生活需要协助,21~40 分需要很大协助,20 分以下生活完全需要依赖。
1.3 认知功能的评判标准
1.3.1 认知功能障碍评价标准采用2018 版中国痴呆与认知障碍诊治指南[17](1)患者或知情者主诉有认知损害经历,或有经验的临床医师识别认知的损害;(2)根据认知测试证实一个或多个认知功能域受损的客观表现;(3)患者仍保持独立日常活动的能力(4)尚未诊断为痴呆;所有这些都必须同时成立。
1.3.2 认知功能正常评价无认知下降主诉,或有经验的临床医师没有发现认知的损害;患者的认知量表评估在正常界值以上(来自认知测验),日常生活能力无影响。
1.4 统计学分析
采用Excel2013 软件、SPSS 25.0 软件进行数据的收集与分析。符合正态分布的计量资料以均数±标准差(±s)表示,采用独立样本t检验;不符合正态分布以M(IQR)表示,采用Mann-Whitney U 检验。计数资料以率和构成比描述,组间比较采用χ2检验或Fisher's 精确检验;使用Cronbach's α系数分析ACE-Ⅲ量表内部一致性;采用Pearson 相关性分析分析量表之间的相关性。受试者工作特征(ROC)曲线用来评价中文版ACE-Ⅲ量表对PD-MCI 的诊断价值。P<0.05表示差异具有统计学意义。
2 结果
2.1 不同认知功能组的一般特征及认知维度损伤比较
共纳入帕金森病患者52 例,14 例认知功能正常(NCI 组)患者和38 例轻度认知功能障碍(MCI 组)的PD 患者。2 组年龄、运动分型、共病情况、吸烟饮酒史、焦虑抑郁评分等差异均无统计学意义(P>0.05);教育年限组间差异有统计学意义(P<0.05);2 组患者MoCA 评分及ACE-Ⅲ评分差异有统计学意义(P<0.001)。见表1。

表1 不同认知水平患者一般资料与认知评分比较
2.2 ACE-Ⅲ评分和MoCA 评分的相关性分析
ACE-Ⅲ评分与MoCA 评分总体呈正相关(r=0.672,P<0.001)。MCI 组ACE-Ⅲ评分与MoCA 评分呈正相关(r=0.447,P<0.001),NCI 组ACE-Ⅲ评分与MoCA 评分无相关性(r=0.338,P=0.238)。
2.3 2 组中ACE-Ⅲ各子项评分比较
MCI 组在ACE-Ⅲ注意/定向、记忆、语言等子项目上低于NCI 组,差异有统计学意义(t=3.047,P<0.05;t=4.04,P<0.05;t=3.399,P<0.05)。见表2。

表2 2 组患者ACE-Ⅲ子项目得分比较(分,x —±s)
2.4 ACE-Ⅲ应用于帕金森病相关MCI 的诊断价值
根据MoCA 得分,绘制NCI 组和MCI 组ACE-Ⅲ得分下的ROC 曲线,曲线下面积0.845(95%CI:0.726~0.963)(见图1)。同时,中文版ACE-Ⅲ的诊断界值参考最大约登指数来确定。当约登指数最大为0.602 时,ACE-Ⅲ的诊断界值为87.5 分,此时灵敏度为0.786,特异度为0.816。见表3。

表3 ACE-Ⅲ诊断轻度认知功能障碍的灵敏度、特异度和约登指数
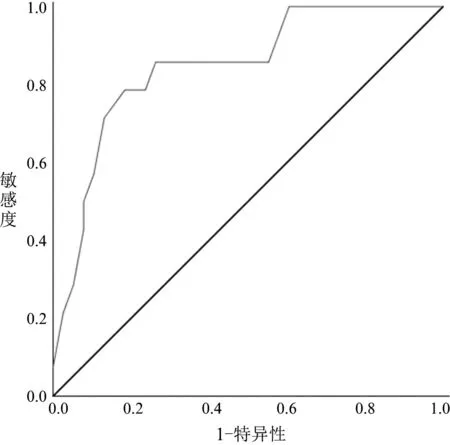
图1 ACE-Ⅲ诊断帕金森病轻度认知功能障碍的ROC 曲线
3 讨论
帕金森病相关的轻度认知障碍(PD-MCI)是PD 相关痴呆发展的危险因素[18-19],一些前瞻性和横断面研究提供了关于PD-MCI 患病率约为20%~70%[20-21],本研究入组患者中,73.1%的PD 患者有认知功能障碍,比既往的研究稍高,可能与患者异质性和采用的量表不同有关。本研究中2 组的教育年限有所差异,认知功能正常组的受教育年限长,有研究表明影响ACE-Ⅲ分数的变量包括年龄和教育水平,受教育程度较高的个人在ACE-Ⅲ测试中的表现比低教育水平的人更好[22],临床上需考虑教育水平对认知功能评估的影响。
除了记忆力损害,PD 引起的认知功能障碍还表现在执行能力、注意力、语言和视空间等各方面。MMSE 已被建议作为帕金森病整体认知效率的第一线评估工具,它具有简便易操作等优点[23],但是它容易产生天花板效应;MoCA 量表已被验证并推荐为PD患者的筛查措施之一[24],但它的完成度欠佳。ACE-Ⅲ能够区分痴呆的亚型,包括阿尔茨海默病、额颞叶痴呆、进行性核上麻痹和其他PD[25-26]。本研究发现,MCI 组患者ACE-Ⅲ总分低于NCI 组,但子项目语言流利性和视空间领域得分2 组之间没有差异,和既往的研究一致[27],值得重视的是,MCI 组ACE-Ⅲ的子项目注意/定向、记忆和语言功能显著减退,这一发现具有临床意义,表明ACE-Ⅲ量表不仅能够更好地识别患者认知功能的减退,且可以区分不同认知域。该量表评估扩展到额叶执行功能和视觉空间技能,虽耗时较长,但各子项目中题型种类更为丰富全面,例如语言子项目包括阅读、复述、执行、流利性等测试,有利于医护人员从多方面去了解病人的认知障碍的层面,同时量表的难度循序渐进,患者的整体参与度较强,也便于日后临床随访、前后对比进展情况。
本研究结果显示,该量表Cronbach's α 系数为0.609,说明有一定的内部一致性。识别PD-MCI 的ROC 曲线下面积为0.845 (95%CI:0.726~0.963),最大的约登指数为0.602,体现该量表真实性较好,对应的诊断界值为87.5 分(大于诊断界值为正常),灵敏度和特异度分为0.786、0.816。诊断界值和原版(ACE-R)基本一致[28],但灵敏度、特异度略低于其他研究[29-30]。
综上所述,中文版ACE-Ⅲ量表检测PD-MCI 灵敏性和特异性较好,其结果可以分析该人群相关认知域受损的特点,有利于临床中对PD-MCI 患者进行早期识别,以便早期给予适当的药物和非药物干预(如认知训练)。该研究人群主要来自于某三级老年医院且例数不多,未来还需要大样本多中心的研究获得最佳实证。

