剖宫产术中应用B-lynch缝合止血失败的原因分析
黄 乐 杨微涛 彭 景 倪 萍 陈秋玲 周文娟
湖南省长沙市妇幼保健院(410007)
产后出血是导致孕产妇严重并发症及死亡的首要原因。剖宫产术中,一旦发生出血多,临床医师需做出迅速反应,有效地控制术中出血是产科医生必须掌握的技术。B-Lynch缝合是临床上处理剖宫产产后出血常用的外科止血方式,本研究回顾性收集本院因宫缩乏力以B-lynch缝合作为首选外科止血方法剖宫产术妇女的临床资料,分析B-Lynch缝合在剖宫产术中止血失败的原因。
1 对象与方法
1.1 对象
选取2016年1月-2021年1月在本院行剖宫产术,因宫缩乏力术中以B-Lynch缝合作为首选外科止血方法的112例患者作为研究对象,所选病例的病历文书记录完整。排除:①明确诊断为胎盘植入;②术前予以预置腹主动脉球囊和(或)术中已予以宫腔填塞和(或)子宫动脉结扎等其他外科止血方法后,以B-Lynch 缝合作为辅助止血者;③因凝血功能障碍及严重子宫下段撕裂伤所致产后出血者;④合并严重内外科合并症以免疫、血液系统疾病者。
1.2 治疗方案
所有病例剖宫产术中按常规步骤进行,如术中出血多,经按摩子宫、药物加强宫缩及胎盘剥离渗血面缝扎止血处理后,出血达到600 ml 并仍有活动性出血且存在子宫收缩乏力者,将子宫娩出腹腔,行子宫压迫实验,如出血停止,予以B-Lynch缝合止血。术中、术后出血量计算采取容积法及称重法。
1.3 方法
①对B-lynch 缝合止血失败的病例进行原因分析:将B-Lynch 缝合就能有效止血定义为止血成功;B-Lynch缝合宫腔出血未得到控制,需进一步外科手术操作止血定义为止血失败[1]。②分析B-lynch缝合止血失败的高危因素[2]:将前置胎盘、胎盘粘连归为胎盘异常因素,将巨大儿、羊水过多、双胎归为术前子宫过度膨隆因素。
1.4 统计学方法
采用SPSS16.0统计软件分析数据。计数资料以(%)表示,采用χ2检验,采用logistic多因素回归分析。以P<0.05为差异有统计学意义。
2 结果
2.1 一般情况
112例对象年龄(31.8±4.3) 岁(22~42岁),孕前体重指数(22.5±3.7)kg/m2(15.7~32.6kg/m2),孕次(2.3±1.7) 次(1~8次);产次(0.7±0.5)次(0~2次),分娩时孕周(38.3±4.7)周(34~41周)。
2.2 B-lynch缝合止血失败原因
B-lynch 缝合止血失败共计16例,具体止血失败的原因、进一步处理及转归见表1。

表1 各病例B-lynch 缝合止血失败原因及处理
2.3 影响B-lynch缝合止血效果的单因素分析
将通过B-Lynch 缝合就能有效止血的96例为止血成功组,B-Lynch缝合后腔出血未得到控制,需进一步手术操作止血的16例归为止血失败组,比较两组情况。止血失败组有流产史、瘢痕子宫、胎盘异常比率均高于止血成功组(P<0.05) 。见表2。

表2 两组临床情况比较[例(%)]
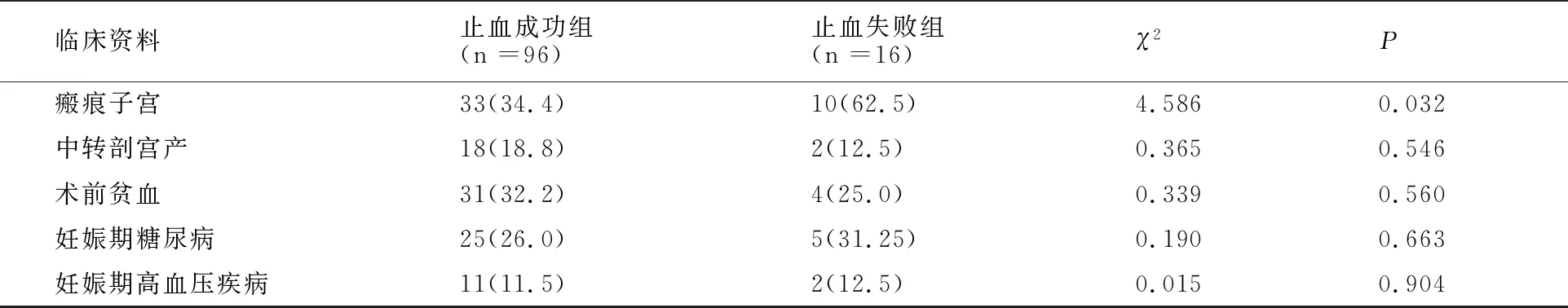
临床资料止血成功组(n =96)止血失败组(n =16)χ2P 瘢痕子宫 33(34.4)10(62.5)4.5860.032中转剖宫产 18(18.8)2(12.5)0.3650.546术前贫血 31(32.2)4(25.0)0.3390.560妊娠期糖尿病 25(26.0)5(31.25)0.1900.663妊娠期高血压疾病 11(11.5)2(12.5)0.0150.904
2.4 影响B-lynch缝合术中止血效果的多因素分析
将两组有统计学差异的流产史、胎盘异常、瘢痕子宫作为自变量,以止血失败作为因变量,行logistic回归分析。结果显示,胎盘异常是影响止血效果的独立危险因素(P<0.05)。见表3。

表3 影响止血效果的logistic回归分析
3 讨论
B-lynch缝合子宫外压迫止血最经典的一种术式,通过子宫肌壁缝线加压于子宫,促使子宫纵向压缩,对交织于子宫肌纤维的子宫壁中血管形成有效的挤压,通过减少子宫血管的血流量及流速,促使子宫血管栓塞、血栓形成,加速血窦的关闭,从而减少术中出血量[3]。其主要的适应证为子宫收缩乏力、宫体部胎盘粘连引起的产后出血[4]。近年来,有学者证实B-lynch 缝合术可明显改善前置胎盘患者的预后[5-7]。有部分学者将B-lynch缝合术应用于引产后大出血、晚期产后出血和对子宫内翻预防性捆绑,并取得理想的临床疗效[3]。然而研究发现B-lynch缝合术患者可能会出现宫腔粘连,增加产褥感染风险,严重时可能导致子宫坏死[8]。针对B-lynch缝合术是否会影响受术者再生育能力,大多数研究发现B-lynch缝合术后再次妊娠几率与普通孕产妇无显著差异[1,9]。
如何增加B-lynch缝合的止血疗效,并减少术后并发症,很多学者都提出了自己的见解。大多数学者认为B-lynch缝合的松紧度是关键,既要避免缝合捆绑过松导致止血不彻底,又避免因缝线牵拉过紧导致子宫缺血、感染、坏死 ;Zhao等[10]通过研究发现B-lynch缝合疗效与缝合前的失血量、纤维蛋白原水平及从胎盘分离到缝合的时间间隔显著相关,推荐失血量为500~700ml时,尽早予以B-lynch缝合,可提高B-lynch缝合的止血成功率。Kayem 等[11]指出,分娩后1 h内使用子宫压迫缝合技术止血成功率达 84%; 如延误时间达2~6 h,子宫切除的概率增加4倍。为提高缝合的止血效果,有学者建议术中取膀胱结石位,有利于准确判断术中出血量及评估B-lynch缝合的止血效果,尤其适用于需同时开展修复子宫下段、宫颈撕裂的患者或需进一步加用宫腔填塞的患者,并建议B-lynch缝合前拆除子宫切口缝线,以利于直视下操作,提高止血成功率[12]。Matsuzaki等[13]通过对不同类型子宫加压缝合线止血疗效和并发症发生率进行比较,推荐B-Lynch缝合使用长8cm的直钝针,缝线宜选择长90cm左右1-0可吸收合成线,既方便操作,能快速在前后方向穿透子宫壁,又能避免缝针刺破外科医生的手套,避免膀胱、肠管的损伤。
在本研究中,B-lynch缝合的止血成功率为85.7%,患者术中均成功保留子宫,均未发生严重的、需手术治疗的子宫坏死、宫腔积脓、肠梗阻等并发症,与赵锦丽等[14]观察结果类似。本研究进步一证实了B-lynch缝合止血的有效性及安全性。16例止血失败,临床分析得出以下经验总结:①针对瘢痕子宫,尤其有≥2次剖宫产病史者,子宫切口位置选择相对偏高,其切口下方常常伴膀胱及其他脏器粘连,如术中发生宫缩乏力出血多,选择B-lynch缝合,可能会导致子宫下段压迫不够,造成止血失败。加上B-lynch缝合术后粘连的风险高于宫腔填塞,因此,优先使用宫腔填塞方式止血(宫腔球囊或纱条),止血效果可能更好,并发症的风险可能更低。本研究中3例瘢痕子宫者,因宫缩乏力术中出血多,予以B-lynch缝合后,因剖宫产切口下方的宫腔下段压迫不到位,渗血明显,术中膀胱粘连,子宫下段进一步缝扎止血困难,加用宫腔填塞后最终止血。②对于宫腔大,子宫肌层厚,尤其合并子宫肌瘤或腺肌症者,B-lynch缝合的压迫范围相对局限,且缝线不易拉紧,易造成子宫肌壁切割,止血失败风险相对高,宫腔填塞的止血效果可能要优于B-lynch缝合,本研究中3例宫腔大、肌层厚的患者均在加用宫腔填塞后才止血成功。③B-lynch缝合虽是子宫捆绑术中应用最广泛的一种术式,但不应将其作为所有子宫收缩乏力患者子宫捆绑术的常规首选。选择不恰当的捆绑术不仅不能有效止血,反而增加术后子宫缺血、感染、坏死的风险[10]。虽然本研究中,4例B-lynch缝合失败后联合其他捆绑法均最终止血成功,并未出现术后感染及子宫坏死,但仍建议术者应根据子宫大小、形态、胎盘剥离位置合理选用各类捆绑术,结合国内外文献及本研究失败的止血案例分析,建议子宫收缩乏力以宫底及宫体为主的偏狭长型子宫,可首选B-lynch或Hayman缝合[3];如子宫横径偏大的宫缩乏力性出血,可首选穿过阔韧带的子宫体部横形缝扎压迫子宫,止血效果可能优于促进子宫纵向收缩的B-lynch缝合,而且可以避免穿透子宫肌层的缝合,从而减少子宫的损伤;如子宫下段肌层薄、收缩力差导致的产后出血,可考虑子宫下段水平环状缝合术以及子宫下段平行垂直缝合术[3];如胎盘剥离面位于宫角部而导致的宫缩乏力性产后出血,可考虑宫角部及子宫切口上下两侧的Ouahba压迫缝合术[3];如胎盘剥离面位于宫体的宫缩乏力伴剥离面出血明显,可考虑局部“方形”缝合使子宫前后壁尽量贴合从而起到压迫止血的Cho缝合术[3]。④虽不推荐多种子宫捆绑方式的联合使用,但针对出血速度快、子宫收缩极差的疲软型子宫,子宫捆绑术的联合使用仍具有积极意义。Sahin等[15]对子宫收缩极差的14例予以双B-Lynch缝合,结果均有效止血,并追踪到其中5例成功妊娠,故在子宫极度收缩不好的情况下双 B-Lynch 缝合是一种有效、可靠且技术上简单的方法。本研究中2例出血速度快的疲软型均联合2种促子宫整体收缩的捆绑术,最终成功止血,未出现术后并发症。⑤对于胎盘粘连,尤其是前置胎盘的患者,胎盘剥离面的止血是关键,B-Lynch缝合前需确保胎盘剥离面的出血已得到有效控制。如胎盘剥离面的出血未得到有效控制,B-Lynch缝合不仅不能有效止血,反而会影响进一步止血措施的实施(如胎盘剥离面的缝扎、宫腔球囊或纱条的填充、子宫动脉的结扎等),增加术中出血量及并发症的发生。⑥B-Lynch缝合止血失败后,积极联合宫腔填塞或双侧子宫动脉结扎在难治性产后出血中具有重要意义。Nelson 等[16]对5例子宫宫缩乏力而持续出血者行B-Lynch止血失败后,放置子宫内Bakri气囊后血止。赵锦丽等[15]对6例行B-Lynch缝合止血失败者,3例予以子宫动脉栓塞后成功止血,另3 例行宫腔水囊填塞后成功止血。以上两项研究中的11例均未出现术后并发症。本研究中6例B-Lynch缝合失败后加用宫腔填塞(其中4例宫腔球囊填塞、2例为宫腔填纱),5例B-Lynch缝合止血失败后联合双侧子宫动脉结扎、1例B-Lynch缝合止血失败后加用宫腔填纱及双侧子宫动脉结扎均最终保留子宫,也未出现术后并发症。
本研究多因素回归分析提示,胎盘异常是导致B-Lynch缝合止血失败的独立危险因素。因此,术者在选择B-Lynch缝合止血时,要考虑到局限性,尤其有胎盘异常的高危因素者,还应该考虑到B-Lynch缝合止血失败的风险,提前做好预案,尽早考虑联用其他止血方法(如宫腔填塞、子宫动脉结扎、子宫动脉栓塞等),以取得理想的止血效果。

