妊娠糖尿病患者皮下脂肪中PPARβ、Pref-1、SAA1表达水平及与胰岛素指标相关性
索 莉 孙良臣 马志强
山东省日照市妇幼保健院(276800)
妊娠期糖尿病(GDM)为妊娠期常见的合并症。近来研究表明[1-2],皮下脂肪组织不仅能储存能量,还能分泌多种生物因子而参与内分泌系统。其中,前脂肪细胞因子(Pref-1)被发现与糖脂代谢异常疾病密切相关,而过氧化物酶体增殖物激活受体β(PPARβ)分泌下降会引发或加重胰岛素分泌不足,血清淀粉样蛋白A1(SAA1)则可能参与了胰岛素抵抗(IR)发生过程。但目前关于Pref-1、PPARβ、SAA1是否参与了GDM患者IR的研究较少。基于此,本研究选取不同糖耐量孕妇作为研究对象,分析皮下脂肪中Pref-1、PPARβ及SAA1表达与IR关系,以期为临床GDM机理研究提供参考。
1 资料和方法
1.1 一般资料
前瞻性的选取2017年5月-2020年5月在本院门诊产前检查并分娩的153例孕妇作为研究对象。纳入标准:①临床资料完整;②剖宫产术。排除标准:①多胎妊娠;②合并子痫前期、妊娠期高血压、胆汁淤积等其他合并症;③合并恶性肿瘤,或甲亢、甲减等其他内分泌疾病;④严重酒精或药物依赖者。孕妇均自愿参与本研究且签署知情同意书。本研究获医学伦理委员会批准。
1.2 诊断方法
所有孕妇于孕24~28周行50g葡萄糖筛查试验(GCT),GCT 7.8~11.1mmol/L者行75 g 葡萄糖耐量试验(OGTT),空腹及口服75g葡萄糖后0h、1h、2h血糖上限分别为5.1mmol/L、10.0mmol/L、8.5mmol/L,一项异常则诊断为GDM,三项正常则为IGT。采用葡萄糖氧化酶法检测血糖、放射免疫法检测胰岛素(FINS),并采用稳态模型计算HOMA-IR=(FBG×FINS)/22.5,早期胰岛素分泌指数(△I30/△G30)=口服葡萄糖30min胰岛素增量/口服葡萄糖30min血糖增量,HOMA-β细胞功能指数(HOMA β-cell function index,HBCI)=20×空腹胰岛素/(FBG-3.5)。
1.3 皮下组织检查
于剖宫产术取孕妇腹部皮下脂肪组织,剪切为1.0cm×1.0cm×1.0cm组织块,依照Trizol使用说明书提取皮下脂肪组织总RNA,反转录试剂盒反转录获得cDNA并用作qRT-PCR反应模板;qRT-PCR反应体系:cDNA 1μl+Primer mix 0.5μL+TIMEPCR SYBR green MAster Mix 5μL+ddH2O 3.5μl;qRT-PCR反应条件:94℃预变性5min,94℃变性30s,58℃退火30s,72℃延伸40s,共30个循环;扩增产物行琼脂凝胶电泳,以GAPDH为内参,计算各因子mRNA表达量。
1.4 统计学处理
2 结果
2.1 一般情况
纳入对象年龄21~39岁,体质指数(BMI)23.1~32.4kg/m2,分娩孕周36~40周,孕次1~4次。依据OGTT试验分为GDM组、IGT组及糖耐量正常(NGT)组。3组孕妇年龄、孕周比较无差异(P>0.05)。见表1。

表1 qPCR产物

表1 3组基线资料比较
2.2 血糖水平
3组孕妇血糖水平均表现为OGTT 1h后血糖水平最高,其后随时间延长而下降。GDM组、IGT组孕妇口服葡萄糖后各时点血糖水平均高于空腹血糖(P<0.05)。组间比较,GDM组各时点血糖水平均高于NGT组(P<0.05),而口服葡萄糖1h、2h血糖水平均高于IGT组(P<0.05),ICT组口服葡萄糖1h、2h、3h均高于NGT组(P<0.05)。见表2。
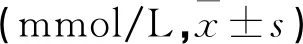
表2 3组OGTT血糖动态变化水平比较
2.3 胰岛素功能
GDM组、IGT组、NGT组孕妇HOMA-I依次降低,而△I30/△G3、HBCI依次升高(P<0.05)。见表3。

表3 3组胰岛素相关指标比较
2.4 皮下脂肪PPARβ、Pref-1、SAA1水平
GDM组、IGT组、NGT组PPARβ、Pref-1依次升高,SAA1依次降低(P<0.05)。见表4。

表4 3组皮下脂肪指标水平比较
2.5 PPARβ、Pref-1、SAA1与HOMA-IR、△I30/△G30、HBCI的相关性
Pearson分析结果显示,PPARβ、Pref-1与HOMA-IR均呈负相关,相关系数(r=-0.529、-0.459,P=0.000、0.000),SAA1与HOMA-IR呈正相关(r=0.747,P=0.000);PPARβ、Pref-1与△I30/△G30均呈正相关(r=0.705、0.750,P=0.000、0.000),SAA1与△I30/△G30呈负相关(r=-0.321,P=0.000);PPARβ、Pref-1与HBCI均呈正相关(r=0.794、0.795,P=0.000、0.000),SAA1与HBCI呈负相关(r=-0.429,P=0.000)。
3 讨论
GDM被认为是多基因遗传的内分泌代谢性疾病[3-4],胰岛素分泌不足或不能代偿胰岛素的抵抗作用会发生GDM。正常孕妇血糖浓度会出现轻度升高,利于胎儿从母体摄取营养物质,也利于母体聚集脂肪储备能量。本文3组孕妇经OGTT后,血糖水平均出现波动,但同口服葡萄糖3h血糖水平回归至空腹血糖水平,与NGT孕妇相比,GDM孕妇、IGT孕妇血糖峰值高且维持时间延长,GDM孕妇甚至表现为空腹血糖显著升高。机体为维持血糖浓度的正常波动需分泌更多的胰岛素,表现为胰岛素β细胞分泌的胰岛素呈代偿性增加。糖耐量异常患者胰岛素分泌量不足以补充胰岛素抵抗,导致血糖水平异常升高,而高水平血糖不仅会造成孕妇羊水过多、胎膜早破及产后出血等不良临床结局,且会通过胎盘达到胎儿体内,诱发胎儿宫内窘迫、畸形、死亡等发生风险[5-6]。本文3组胰岛素功能分析显示,HOMA-IR水平在GDM组、IGT组、NGT组逐渐降低,△I30/△G3、HBCI GDM组、IGT组、NGT组逐渐升高。HOMA-IR与葡萄糖钳夹法(研究胰岛素敏感性的金标准)有良好相关性,△I30/△G3可评价糖负荷后早期胰岛素分泌功能,HOMA-IR越高、△I30/△G3和HBCI越低表明IR越严重。
尽管国内外已有诸多研究探究IR与GDM关系,但GDM的IR具体发生机制尚未清晰。胰岛素既可作用于肌肉组织调节糖代谢,也可通过脂肪组织参与糖代谢,且脂肪组织不仅可直接影响胰岛素易感[7],还能通过其他生物因子调控胰岛素功能。本研究显示,3组孕妇PPARβ、Pref-1、SAA1存在差异,且均以GDM组、IGT组、NGT组逐渐升高,PPARβ、Pref-1与HOMA-IR呈负相关与△I30/△G3、HBCI呈正相关,而与SAA1与HOMA-IR呈正相关与△I30/△G3、HBCI呈负相关,也即皮下脂肪中PPARβ、Pref-1表达水平越低而SAA1表达水平越高,IR越严重。PPARβ分布广泛,可调节心肌、骨骼肌、脂肪组织中脂肪酸氧化酶参与脂代谢,离体实验证实PPARβ可调控胰岛素敏感性[8]。GDM组孕妇皮下脂肪中低水平的PPARβ可能通过脂质过量堆积、高密度脂蛋白胆固醇(HDL-C)下调从而加重IR。同PPARβ不同,Pref-1可能是直接作用于脂肪细胞而参与IR。Pref-1是前脂肪细胞的标记物,具有抑制脂肪细胞分化、维持前脂肪细胞状态的作用,低表达导致脂肪抑制作用减弱,脂肪细胞数量增加、功能异常,从而发生或加重IR[9-10]。IR除与糖脂代谢异常、前脂肪细胞相关外,炎症反应液被认为在IR发生及进展中起重要作用[11]。SAA1为SAA的亚型之一,是SAA的主要组分。而SAA不仅可参与糖脂代谢,也可调控炎症反应。一方面,SAA可取代载脂蛋白A-1(apoA-1)与HDL-C结合,且这种反应在急性反应时更为显著;另一方面,SAA又属于炎性蛋白,可上调白细胞介素类、肿瘤坏死因子-α等表达而加重IR。脂肪组织是非急性炎症反应时产生急性SAA的主要部位,正常状态下的脂肪细胞对胰岛素较敏感,而SAA分泌较少,但在脂肪细胞出现IR时SAA分泌增多。既往研究表明[12],SAA是肥胖、DM、IR的脂肪源性炎症因子。本研究中,同NGT孕妇相比,GDM孕妇、IGT孕妇皮下脂肪中SAA1显著升高,可见SAA参与了GDM的IR过程。
以上分析提示,在GDM孕妇皮下脂肪中PPARβ、Pref-1、SAA1异常表达均可能参与了IR过程,这可能为更深入了解GDM发生机制提供了一定依据。但IR发生机制复杂,涉及多种信号通路,本研究仅通过观察皮下脂肪中的PPARβ、Pref-1、SAA1表达,未就其他生物因子或血清学指标结合分析。另外,经典观点认为IR是GDM的发病机制之一,但近来研究表明[13],氧化应激可能也参与了GDM的发生发展过程。对于GDM的具体发生机制仍需不断研究。总而言之,GDM孕妇皮下脂肪中PPARβ、Pref-1表达下降而SAA1表达升高,推测PPARβ、Pref-1、SAA1可能参与了GDM孕妇的IR过程。

