偏瘫肢体康复训练在脑梗死伴肢体偏瘫患者护理中的应用效果
郭丽
(东部战区总医院淮安医疗区神经内科,江苏淮安 223001)
脑卒中是临床常见的急性脑血管疾病,病死率高、病残率高,严重威胁患者健康。随着医疗技术的发展,该病的救治效果已有显著进步,患者病死率得到有效控制,但偏瘫的发生率仍然较高,超过80%的患者可出现同侧上下肢瘫痪,表现为痉挛、运动功能减退、协调功能减退等,可显著降低患者的生活质量[1-2]。对脑卒中偏瘫患者,临床多采用常规治疗,并指导患者进行自我锻炼,而护理内容则为针对疾病的对症护理,并未针对患者的早期康复需求进行干预,因而其肢体功能康复效果仍欠理想[3]。原发性脑血管疾病的恢复过程中,中枢神经仍然有一定可塑性,而进行早期功能锻炼有利于神经功能的重建[4]。目前较多研究证实,脑梗死偏瘫患者进行康复训练有利于改善患者预后,但康复训练内容多由康复师指导并辅助开展,开展时机多选择患者病情稳定时,康复训练工作延迟[5],故考虑通过康复护理,早期落实偏瘫肢体康复训练,以进一步改善患者预后。基于此,本研究选择2020 年1 月—2021 年1 月本院收治的脑梗死肢体偏瘫患者158 例为对象,通过随机对照,探讨偏瘫肢体康复训练在其护理中的应用价值,报道如下。
1 资料与方法
1.1 一般资料
选择本院收治的脑梗死肢体偏瘫者158 例为研究对象。纳入标准:(1)符合脑梗死肢体偏瘫诊断标准[6];(2)年龄35 岁以上;(4)初次发病;(5)神志清楚,认知正常;(6)知情同意。排除标准:(1)原发性肢体功能障碍者;(2)合并严重器质性疾病者;(3)二次脑梗死者;(4)依从性差者。本研究已申报医学伦理委员会并批准。以随机数表法将患者分为两组。对照组79 例,男55 例,女24 例;年龄35~97(58.62±8.64)岁;卒中类型:脑出血30 例,脑梗死49 例;偏瘫侧别:左侧40例,右侧39 例。观察组79 例,男56 例,女23 例;年龄35~97(59.15±8.42)岁;卒中类型:脑出血31 例,脑梗死48 例;偏瘫侧别:左侧42 例,右侧37 例。两组患者的各项一般资料比较,组间差异无统计学意义(P>0.05)。
1.2 方法
对照组采用常规护理:遵医嘱给予患者药物治疗,包括控制颅内压、调节血压、改善循环、营养神经等药物,出血性卒中者止血,缺血性脑卒中者抗凝。治疗期间密切进行体征监测,卧床期间由护工或家属为患者进行肢体按摩,并协助其进行体位变换。在患者治疗3~6 个月后转入康复科进行康复训练。
观察组在对照组基础上进行偏瘫肢体康复训练,在病情稳定后24~72 h 即可开始训练,脑梗死患者通常为入院后5 d 内,脑出血则常为入院后10~14 d。具体如下:(1)体位摆放:脑卒中偏瘫患者多表现为上肢屈肌、下肢伸肌痉挛,在护理早期应进行功能位摆放,仰卧位时头部不可过度屈伸,患侧肩部垫软枕预防后缩,上肢略外展,拇指朝外侧,下肢股外侧者垫软枕预防外旋。(2)体位变换:仰卧位能强化伸肌,健侧卧位可强化屈肌,每2 小时更换体位1 次,可由护工或家属辅助,更换体位后使肢体处在功能位,预防肢体屈曲以及足下垂内翻。(3)关节活动:根据健侧肢体确定患侧活动范围,早期注意肩关节、肘关节、膝关节活动,然后过渡到腕关节、指关节及趾关节,每组每个关节5~6 次,每日2 组,随着病情改善,鼓励患者自主活动关节或健侧带动患侧活动。(4)坐站训练:在坐站训练中,先逐渐抬高床头,待患者可坐位维持30 min后,由医护人员辅助其由仰卧位转为坐位,并指导患者利用健侧带动转为坐位。患者可适应后,通过健侧带动转为床旁坐起、床旁站立、无助力站立,根据患者耐受情况逐渐调整强度。每次15~20 min,每日3 次。(5)步行训练:在患者下肢可承受身体一半重量并向前迈步时进行,早期训练量不可过大,预防足内翻,可配合使用助行器或家属搀扶进行训练,维持行走重心,形成正确步态。每次10~15 min,步行每日2~3 次。在患者可独立缓慢行走后,由家属陪同上下楼梯,每次10~15 min,每日3 次。(6)生活能力训练:由家属、护士辅助患者完成洗漱、进食、穿衣等练习,在患者能自行活动后,指导其进行主动训练,每次20~30 min,每日3 次。(7)核心稳定训练:①徒手训练:进行仰卧屈膝、仰卧提臀抬腿、跪式直背支撑训练;②平衡气垫训练:先平衡垫站立,而后坐立,左右专题,再跪桥单手单退支撑。每次20~30 min,每日4 次,分2~3 组完成,组间间隔40 s。
两组均护理4 周后评价效果。
1.3 观察指标
(1)比较两组神经与运动功能。于干预前、干预后,采用美国国立卫生研究院卒中量表(NIHSS)评价患者的神经功能,该量表评分0~42 分,分值越高神经功能越差。于干预前、干预后,采用Fugl-Meyer 运动功能评定量表(FMA)评价患者的肢体功能,包括上肢、下肢两个方面,上肢8 项共33 个条目,总分66分;下肢6 项17 个条目,总分34 分,分值越高肢体运动功能越好。(2)比较两组平衡能力。于干预前后采用Berg 平衡量表(BBS)、步行功能分级量表(FAC)对患者进行评估。BBS 量表包括13 项,总分0~56 分,分值越高平衡能力越好。FAC 分为5 级,级别越高步行能力越好。(3)比较两组生活质量。于干预前后采用生活质量综合评定问卷(GQOLI-74)对患者进行评价,包括心理功能、躯体功能、物质生活、社会功能四个方面,每个方面分值0~100 分,评分越高生活质量越好。(4)比较两组并发症。包括肩关节脱位、足下垂、髋关节外旋、压疮等。
1.4 统计方法
采用SPSS 21.0 统计学软件进行数据分析。NIHSS 评分、FMA 评分等计量资料用()表示,采用t 检验;并发症发生率等计数资料用[n(%)]表示,采用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组神经与运动功能比较
干预前,两组的NIHSS 评分、FAM 上下肢评分比较,组间差异无统计学意义(P>0.05);干预后,观察组的NIHSS 评分低于对照组,FAM 上下肢评分均高于对照组,组间差异有统计学意义(P<0.05)。见表1。
表1 两组神经与运动功能比较[(),分]
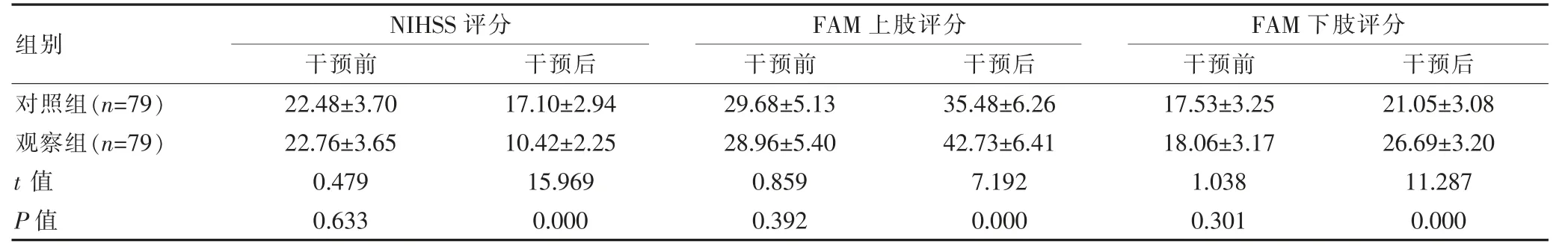
表1 两组神经与运动功能比较[(),分]
2.2 两组平衡能力比较
干预前,两组的BBS 评分、FAC 分级比较,组间差异无统计学意义(P>0.05);干预后,观察组的BBS评分、FAC 分级均高于对照组,组间差异有统计学意义(P<0.05)。见表2。
表2 两组平衡能力比较()
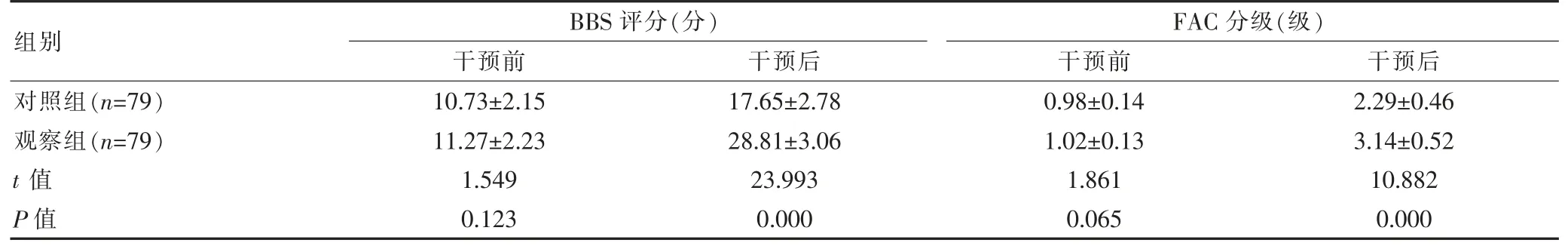
表2 两组平衡能力比较()
2.3 两组生活质量比较
干预前,两组的各项GQOLI-74 评分比较,组间差异无统计学意义(P>0.05);干预后,观察组的各项GQOLI-74 评分均高于对照组,组间差异有统计学意义(P<0.05)。见表3。
表3 两组GQOLI-74 评分比较[(),分]
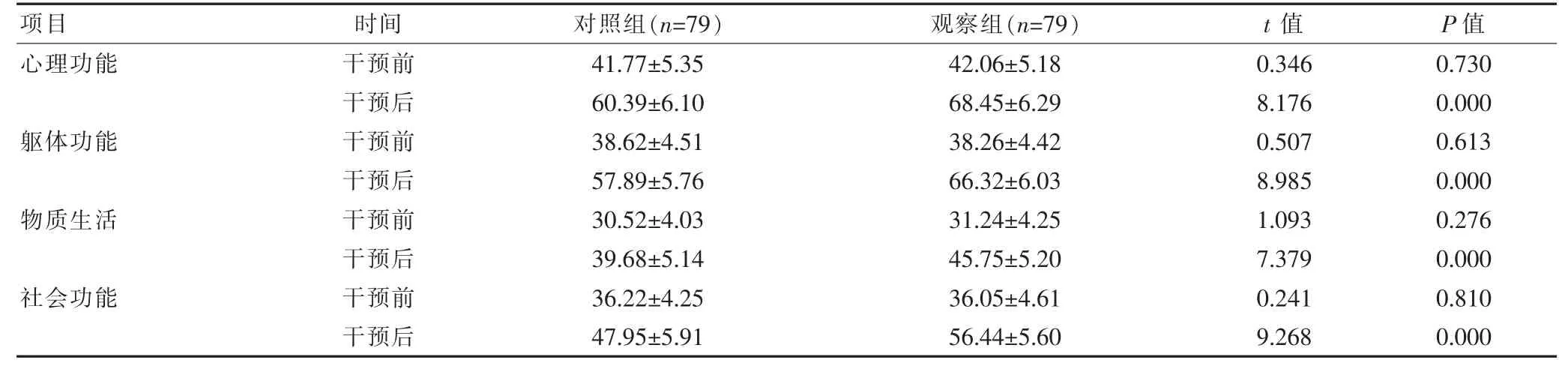
表3 两组GQOLI-74 评分比较[(),分]
2.4 两组并发症发生率比较
观察组的并发症发生率低于对照组,差异有统计学意义(P<0.05)。见表4。
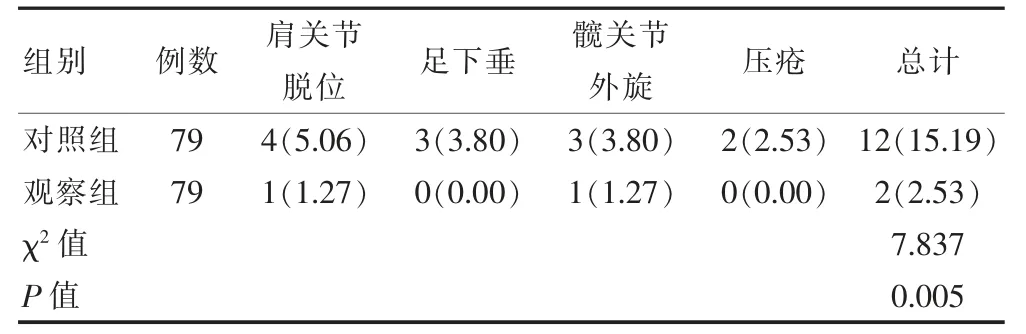
表4 两组并发症发生率比较[n(%)]
3 讨论
目前,国内新发脑卒中患者约为每年150 万人,其中70%~80%存在不同程度的后遗症,给患者健康带来了严重威胁。对脑卒中偏瘫患者,临床多在常规对症治疗基础上,通过康复干预改善其预后,但多由康复师进行,康复训练工作延迟,不利于患者的早期康复。脑卒中偏瘫患者发病数日后即可开始恢复,1~3个月即可到达最大恢复程度,但3 个月后容易产生多种继发障碍,故有必要早期介入康复训练[7-8]。而由护理人员开始早期进行康复训练,则能将康复训练工作前移,促进脑侧支循环建立,加快病灶与监测脑细胞重组、代偿,可促进脑部功能重塑,提高肢体功能。本研究开展的偏瘫肢体康复训练中,早期进行体位摆放与体位变换,能起到良好的限位作用,可避免出现肢体畸形,维持良好功能位[9-10]。通过关节活动,则能够减少痉挛,并对肢体进行牵拉,防止长期卧床造成的肌肉萎缩,并利用良性刺激激活细胞。辅助患者完成坐起、坐站、步行及上下楼梯训练,逐渐增加运动强度,可通过反复刺激,形成新的神经通路,建立正确的运动模式。脑卒中偏瘫患者的康复是一个连续性过程,早期活动有利于大脑皮质运动区动作的定型,可促进协调性的提升。再加上日常生活训练,则可促进患者自理能力与生活质量的提升[11-12]。但既往文献中,对偏瘫患者的研究多只针对肢体活动进行训练,忽略了平衡功能的重要性,患者虽然肢体功能、肌力等均有一定改善,但平衡能力并不理想[13-14]。核心稳定性即稳定人体核心、控制重心、传递上下肢力量的能力,受到核心肌肉、韧带及结缔组织等的影响。而本次研究中,配合后续核心稳定训练,可提高患者的核心稳定性,有助于其合理控制重心,能为上下肢运动创造支点,协调上下肢的用力习惯,提高患者的控制力[15-16]。
本研究结果显示,观察组干预后的NIHSS 评分低于对照组,FAM 上下肢评分均高于对照组,说明偏瘫肢体康复训练能改善患者的神经功能及肢体运动功能。干预后,观察组的BBS 评分、FAC 分级均高于对照组,则提示该方案能提升患者的平衡能力。而干预后观察组的各项GQOLI-74 评分均高于对照组,则说明本次方案能提升患者的生活质量。在并发症发生率方面,观察组低于对照组,说明本次方案可降低患者的并发症发生风险。
综上所述,脑梗死伴肢体偏瘫患者在护理中进行偏瘫肢体康复训练,能改善患者的神经功能、运动功能及平衡能力,提升生活质量,并可降低并发症发生率,值得推广。

