超声鉴别诊断乳腺黏液癌与纤维腺瘤的价值
巩海燕 聂晨蕾 杜丽雯 栗翠英 王 慧 周文斌
乳腺黏液癌(mucinous breast carcinoma,MBC)也称胶样癌,是乳腺癌中一种较少见的特殊病理类型,占比1%~7%,病理特征较特殊,形态学上容易被误诊为良性肿瘤[1,2]。乳腺纤维腺瘤(breast fibroadenoma, FA)是较常见的乳腺良性肿瘤,呈膨胀性生长[3]。本研究回顾性分析MBC的超声及临床病理特征,并与FA超声特征进行比较分析,旨在提高超声医师对MBC的认识及诊断水平。
资料与方法
1.资料:回顾性分析2015年3月~2021年7月在南京医科大学第一附属医院行双侧乳腺超声检查并经手术病理证实的142例MBC患者和随机选取同期142例FA患者的临床资料。MBC患者中141例为女性,1例为男性,发病年龄为23~92岁,患者平均年龄为57.7±15.8岁,肿块最大直径为6~61mm,平均直径为25.1±10.0mm。FA患者均为女性,发病年龄为17~64岁,平均年龄为37.4±10.6岁,肿块最大直径为6~73mm,平均直径为20.4±10.3mm。
2.方法:应用百胜MyLab Twice彩色多普勒超声诊断仪,线阵高频探头LA523,频率(5~12)MHz。患者取仰卧位,双手上举,充分暴露双乳,全面检查双乳及腋下区,根据BI-RADS标准,观察肿块位置、大小、形态、边缘、内部回声、后方回声、钙化等,并应用彩色多普勒血流显像,观察肿块内部及边缘血流[4]。同时要观察双侧腋窝淋巴结的情况。
3.临床病理:所有MBC患者均行ER、PR、HER-2、ki-67、CK5/6免疫组织化学检测。对于HER-2“++”者需通过进一步FISH检测判断是否有基因扩增。参考St.Gallen标准,将乳腺癌分Luminal A型、Luminal B型、HER-2过表达型及三阴型[5]。

结 果
1.超声特征:由表1可看出,MBC患者多出现以下特征:发病年龄较大,肿块浅层向脂肪层凸出,直径偏大,低回声或等回声,内部回声不均匀,边缘光整,形态不规则,不伴钙化,峰值流速偏高,阻力指数≤0.7,后方回声增强。MBC与FA的超声图像详见图1、图2。

表1 MBC与FA的超声特征
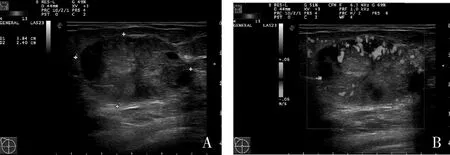
图1 MBC患者超声图像A.右乳肿块,呈等回声,内部回声不均匀,边缘光整,后方回声增强; B.Ⅲ级血流

图2 FA患者超声图像A.右乳肿块,呈低回声,内部回声均匀,边缘光整,后方回声无改变; B.Ⅰ级血流
2.MBC临床病理特征: MBC腋窝淋巴结转移率较低,占比23.9%(34/142)。Luminal A型是MBC主要病理分子分型,占比91.5%(130/142),CK5/6阴性(141/142,99.3%)、ki-67阳性(106/142,74.6%)居多。
3.超声特征的Logistic回归分析结果:将单因素分析中有意义的特征纳入Logistic多变量分析(表2),得出年龄、形态、后方回声增强是预测MBC的独立影像因子。
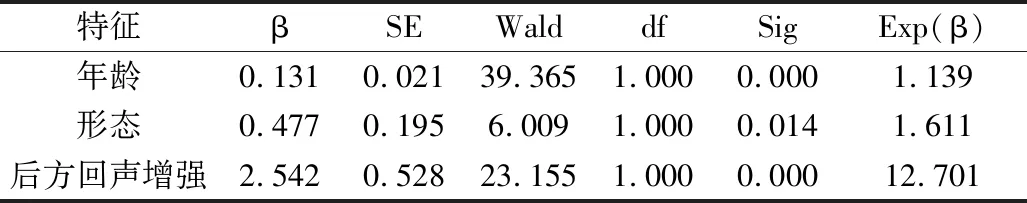
表2 超声特征的Logistic回归分析结果
讨 论
乳腺黏液癌是一种发生率较低的特殊类型的浸润性癌,病理特征是分化较好的肿瘤细胞团巢漂浮于细胞外的黏液湖中[6]。病理分型上分单纯型和混合型,两种亚型的临床预后不同[2,7]。大多数MBC患者因扪及软到中等硬度的肿块就诊,仅少数有乳头溢液的临床表现,影像学上大多无恶性表现,生长缓慢,易误诊为FA等良性肿瘤[8,9]。本研究中MBC患者中134例扪及肿块,7例发现乳头溢液。MBC恶性度较低,预后较好,早发现早治疗可让患者获益[2]。
本研究发现MBC具有以下良性肿瘤特征:边缘光整,不伴钙化,阻力指数≤0.7,与纤维腺瘤的超声特征相似,正是缺乏恶性特征,才易出现误诊情况。病理上MBC呈膨胀性生长,导致MBC多表现出肿块浅层向脂肪层凸出,边缘光整的征象,与张锐利等[9,10]报道相符。研究报道MBC好发于中老年女性,男性偶见,文中仅1例男性患者[11,12]。本研究中MBC平均年龄为57.7±15.8岁,50岁以上占比66.2%(94/142),35岁以下占比0.85%(12/142),且MBC发病年龄明显大于FA,因此年龄可作为两组的鉴别诊断点。后方回声增强是MBC特异性的超声特征,与MBC内存在大量黏液有关,此特征可用于两组的鉴别诊断[9,13]。关于MBC形态、边缘的研究说法不一,本研究中形态不规则、边缘模糊比例较高,可能与文中混合型比例较高,占比达41.50%(59/142),混合型多具有形态不规则、边缘模糊的恶性肿瘤特征有关[8~11,14]。将单因素分析有意义的指标进行多因素分析,年龄、形态、后方回声增强进入回归方程,说明这几个指标对MBC诊断价值较大,提示超声医师遇到中老年女性出现肿块后方回声增强、形态不规则等征象时应考虑到MBC可能。
研究认为MBC回声与其病理特征相关,文中大多呈低回声或等回声,囊实性回声比例偏高[15~17]。MBC内黏液含量不同,加上癌细胞数量及分布的差异,因此会出现内部回声不均匀的超声特征[8,13]。MBC中微钙化可能与混合型合并浸润性导管癌有关,发生率较低,提示MBC恶性度低,预后较好[18]。MBC血流情况报道多样化,本研究中两组的血流比较,差异无统计学意义,但与FA比较,MBC血流丰富程度(≥Ⅱ级)比例稍高于FA(54.9% vs 51.4%),且峰值流速稍高(10.9cm/s vs 9.1cm/s)[11,18]。本研究中MBC阻力指数≤0.7比例较多,与张锐利等[9]研究结果不符,可能与阻力指数测值的重复性较差有关。
MBC腋窝淋巴结转移率低,文中淋巴结转移率仅占23.9%,与病理上MBC中黏液包绕癌细胞,与纤维组织分开,造成癌细胞不易转移有关[8,9,18]。研究发现Luminal型是MBC的主要病理分子分型,本研究中ER阳性142例(100.0%),PR阳性100例(70.4%),HER-2阳性12例(8.5%),Luminal A型多见,与文献报道相符[1,19,20]。Luminal A型较Luminal B型预后好,证实了MBC预后较好[21]。ki-67是一种肿瘤细胞增殖相关蛋白,多在乳腺癌中表达。本研究中ki-67阳性表达率占比74.6%,与文献报道不符,但Luminal A型的ki-67平均值(23.4±15.1)明显低于Luminal B型(42.1±20.6),进一步说明了MBC预后较好[22]。CK5/6是上皮细胞分化的标志物,可用于预测患者预后。有文献报道CK5/6阳性说明了预后差,且Luminal型浸润性癌中CK5/6阳性表达率低[23,24]。本研究中CK5/6阴性比例大,与MBC以Luminal A型为主相符,进一步证实了MBC预后较好。
总之,MBC在超声上大多无恶性特征,容易误诊为纤维腺瘤等良性肿瘤。重视MBC的超声诊断,减少误诊、漏诊情况,有利于MBC的早期诊断及治疗,提高患者预后。

