不同分娩方式对盆底功能的影响及产后盆底磁电联合治疗对盆底肌康复的效果
郭文文
(徐州市妇幼保健院康复科,江苏徐州 221000)
盆底功能障碍是妇产科常见病,好发于中老年人群和产后妇女,产后患病率约为50%[1]。在产科,盆底功能障碍的病因主要是妊娠期间及分娩导致的盆底肌肉松弛、损伤[2]。有研究报道指出,顺产和剖腹产对盆腔功能的影响不存在明显差异[3]。另有研究指出,盆底功能障碍主要由顺产引起[4]。由此可见,不同分娩方式对盆底功能的影响存在争议,缺乏一致意见,有待进一步验证。盆底磁电联合治疗是通过神经肌肉刺激治疗仪进行的生物反馈治疗和电刺激,是两种治疗方法的联合应用,或能发挥单项疗法的优势,达到取长补短的协同作用,继而提高盆底功能,使患者的临床症状尽快得到改善[5]。基于此,本研究选取2020 年1月—2021 年6 月在本院分娩的1 082 例产妇为对象,对盆底肌功能障碍发生情况进行对比,并通过分组对照,明确盆底磁电联合治疗对盆底肌康复的效果与优势,探讨防治盆底肌功能障碍的有效方法。报道如下。
1 资料与方法
1.1 一般资料
选取于本院分娩的1 082 例产妇为研究对象。纳入标准:临床资料完整;年龄20~41 岁;于本院分娩,单胎,正常妊娠且足月生产。排除标准:存在心、肝、肾功能及血常规异常;存在严重内外科疾病史;存在盆腔手术史;存在泌尿系统疾病;存在生殖系统感染;存在精神疾病;孕前存在盆底功能障碍。本研究经本院医学伦理委员会审批,产妇均签署知情同意书。依照分娩方式的不同将产妇分为两组,即顺产组(634 例)和剖腹产组 (448 例)。顺产组:年龄20~41 岁,平均(29.14±2.97)岁;体质指数18~26 kg/m2,平均(22.65±2.13)kg/m2;孕周37~41 周,平均(39.06±0.65)周;孕次1~4 次,平均(1.62±0.71)次;产次0~3 次,平均(1.05±0.43)次;新生儿体重2.3~4.1 kg,平均(3.38±0.29)kg;经产妇284 例,初产妇350 例。剖腹产组:年龄20~41岁,平均(29.11±2.99)岁;体质指数18~26 kg/m2,平均(22.67±2.10)kg/m2;孕周37~41 周,平均(39.08±0.63)周;孕次1~4 次,平均(1.63±0.69)次;产次0~3 次,平均(1.07±0.41)次;新生儿体重2.3~4.1 kg,平均(3.40±0.27)kg;经产妇202 例,初产妇246 例。两组产妇的各项一般资料比较,组间差异无统计学意义 (P>0.05)。
1.2 方法
1.2.1 产后盆底肌复查
产后42 d 复查产妇盆底肌功能:对产妇行经会阴四维超声检查,根据影像图显示观察有无盆底功能障碍,包括阴道前壁脱垂、膀胱颈移动度增加、直肠膨出及子宫脱垂等。阴道前壁脱垂诊断标准:膀胱后壁突入阴道,最低点位于耻骨联合下缘;直肠膨出诊断标准:直肠前壁局部膨出>0.5 cm;子宫脱垂诊断标准:子宫从正常位置沿阴道下降,宫颈外口达坐骨棘水平以下。
1.2.2 盆底肌康复治疗
采用随机数表法将有盆底肌功能障碍的产妇均分为对照组及研究组,分别进行盆底肌康复治疗。
对照组采用自行缩提肛康复治疗,具体如下:指导患者采用舒适体位,自行进行阴道的收缩与放松训练,顺序为:收缩阴道→保持5 s→放松阴道,重复练习。治疗时避免腹部呼吸,以防加大盆底组织压力,同时尽量避免臀部、腿部肌肉参与。每天2~3 次,每次30 min,长期坚持训练。
研究组采用盆底磁电联合治疗,具体如下:(1)磁刺激治疗:使用磁刺激仪(南京伟思医疗科技股份有限公司,Magneuro 60F 型,苏械注准20162210870),指导患者坐于治疗椅上,两腿展开,会阴对准座椅标示圆圈的前部,紧贴椅面,采用盆底肌康复治疗方案,刺激频率50 Hz,刺激时间5 s,间歇5 s,刺激强度以每位患者的最大耐受程度为界限,治疗20 min。(2)电刺激治疗:使用伟思生物刺激反馈仪(南京伟思医疗科技股份有限公司,SA9804 型,苏械注准20202090142),设置频率为10~50 Hz,电流0~65 mA,波宽300~500 μs,电刺激持续时间8~10 s,间歇时间10 s;嘱患者排空尿液,取膀胱截石位,常规会阴消毒,将电极置于阴道后进行功能性电刺激治疗,强度以产妇不感觉疼痛为界限,治疗15 min。每次治疗后,依照生物反馈仪屏幕显示的压力波形,指导患者进行盆底肌肉收缩训练,I、II 类纤维训练,适当增加强度与持续时间,训练10 min,收缩持续时间达10 s时可进行II 类纤维加强训练,兼顾II 类纤维训练的速度与强度,每次收缩后休息2 s,训练5 min。总治疗时间为30~40 min,2 次/周,10 次为1 个疗程,治疗1~2 个疗程。
1.3 观察指标
(1)对比顺产组和剖腹产组产妇的盆底肌功能障碍发生率。(2)于治疗前及治疗结束后,组织产妇进行盆底表面肌电评估,对比两组的各项盆底指标。参照改良牛津肌力分级测定法评测盆底肌力,盆底肌力分级为0~5 级,分级越高提示盆底肌力越好;测定肌电压与阴道压力,阴道压力正常值为80~150 mmH2O,计算阴道压力正常比率[6]。(3)治疗后采用问卷调查的方式评估产妇的治疗满意度,分为非常满意、基本满意、不满意,治疗满意度=(非常满意+基本满意)/总例数×100%。
1.4 统计方法
采用SPSS 21.0 统计学软件进行数据分析。盆底肌功能障碍发生率、治疗满意度等计数资料用[n(%)]表示,盆底肌力、肌电压等计量资料用(±s)表示,分别采用χ2检验、t 检验。P<0.05 为差异有统计学意义。
2 结果
2.1 顺产组和剖腹产组产妇的盆底肌功能障碍发生率比较
剖腹产组的盆底功能障碍发生率为44.20%,略低于顺产组45.74%,但差异无统计学意义(P>0.05)。见表1。

表1 顺产组和剖腹产组产妇的盆底肌功能障碍发生率比较
2.2 对照组与研究组产妇的各项盆底指标比较
发生盆底功能障碍的产妇共488 例,均分为对照组和研究组,每组244 例。治疗前,对照组与研究组产妇的盆底肌力分级、肌电压、阴道压力正常比率比较,组间差异无统计学意义(P>0.05);治疗后,两组的盆底肌力分级、肌电压、阴道压力正常比率均显著高于治疗前,且研究组各项指标均明显高于对照组,组间差异有统计学意义(P<0.05)。见表2。
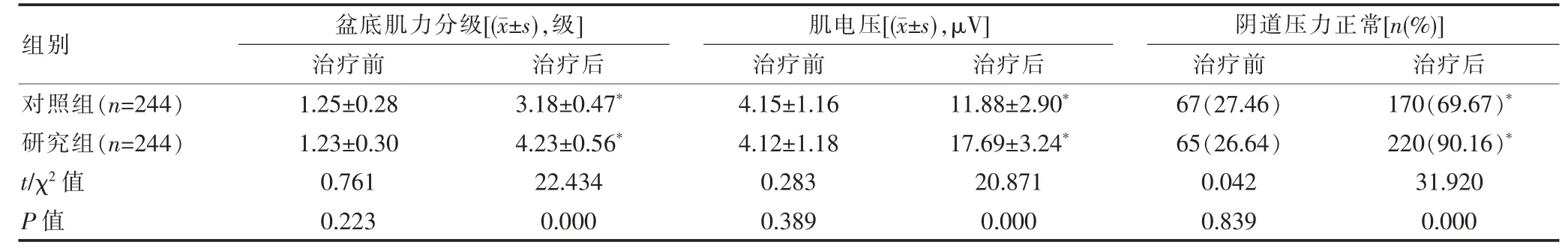
表2 对照组与研究组产妇的各项盆底指标比较
2.3 对照组与研究组产妇的治疗满意度比较
研究组的治疗满意度为96.72%,显著高于对照组的83.61%,差异有统计学意义(P<0.05)。见表3。

表3 对照组与研究组产妇的治疗满意度比较
3 讨论
盆底功能障碍主要是盆底支撑结构损伤、盆腔脏器移位等因素造成盆腔器官功能或者位置异常导致,常表现为阴道前壁脱垂、直肠膨出、膀胱颈移动度加大等[7]。妊娠与分娩是造成盆底肌松弛的主要原因,妊娠期间的羊水和胎儿体质量会增加盆底肌肉负荷,分娩时胎儿下降、宫颈扩张等会导致肛提肌、闭孔内肌、盆底肌肉的损伤,分娩过程中会阴保护不充分,会阴深横肌、会阴浅肌层也会严重受损,继而影响盆底肌功能,加大盆底功能障碍发生风险[8-9]。尤其是顺产,更容易造成盆底肌的过度牵拉、伸展,导致肌肉组织、筋膜、韧带出现断裂、损伤,继而引发盆底功能障碍。另外,孕产妇都会面临内分泌变化及子宫的压迫作用,这些均会引发盆底肌肉的慢性损伤,因此,剖腹产产妇同样会发生产后盆底功能障碍。本研究结果显示,剖腹产组的盆底功能障碍发生率为44.20%,略低于顺产组的45.74%,提示两种分娩方式均会对盆底功能产生不良影响,顺产组引发盆底肌功能障碍的发生率更高些。鉴于顺产没有刀口,产后恢复快,对母婴更有益,因此顺产仍可作为分娩的首选方式。
盆底组织的结构非常复杂,盆底功能障碍的发生会导致多器官受累,常使患者出现尿失禁、便秘等症状,严重时会引发盆腔器官脱落、直肠前突等并发症,影响患者的生活质量及身心健康,应及早诊治[10]。自行缩提肛康复治疗通过有意识地收缩、放松阴道,达到有节奏训练阴道、肛周、下腹肌群的目的,可在一定程度上提高盆底肌收缩力,改善盆底肌功能,虽能对患者的盆底肌肉进行锻炼,但部分产妇因掌握不好技术要领,导致治疗效果受影响,总体疗效不佳。盆底磁电联合治疗包括磁刺激治疗、电刺激和生物反馈治疗,能够发挥不同疗法的应用优势,可获得协同治疗效果[11]。磁刺激治疗能够通过磁场感应电压形成的电流对盆底肌产生刺激,可诱发盆底肌肉收缩,提高其活性与力量。电刺激治疗可通过阴道内放置的电极,以不同电流值刺激盆底组织,继而改善局部血液循环,同时能兴奋盆底神经,增强本体感觉,被动锻炼盆底肌群,加强控尿能力,促进盆底功能恢复[12-13]。生物反馈治疗则是将盆底肌纤维活动的信号转换为能够感知的信息反馈至产妇大脑,可形成条件反射,引导产妇正确控制并训练盆底肌[14-15]。本研究结果显示,研究组产妇治疗后的盆底肌力分级、肌电压、阴道压力正常比率以及治疗满意度均高于对照组,提示研究组产妇的治疗效果更好,说明选用神经肌肉刺激治疗仪进行生物反馈治疗和电刺激的临床效果优于采用自行缩提肛康复治疗。
综上所述,顺产和剖腹产均会对盆底功能产生影响;产后盆底肌功能障碍产妇采用盆底磁电联合治疗可获得更好的效果,有助于盆底肌康复,产妇的治疗满意度高,值得推广与应用。

