小儿全身麻醉后苏醒期躁动的危险因素分析及护理对策研究
李欣 余瑞玲 岑锦泳 陈海云
佛山市顺德区暨南大学附属顺德医院 528305
小儿腺样体切除术和(或)扁桃体切除术在耳鼻咽喉科手术中较为常见,大多数患儿需在气管内插管全麻下进行手术,全身麻醉后苏醒期躁动(Emergence Agitation,EA)是麻醉苏醒期较常见的一种并发症,临床表现为频繁躁动、梦幻、异常兴奋等症状,常伴有言语及行为异常,如大声哭喊、胡言乱语、肢体不受控制的动作等,甚至危及患儿生命安全〔1〕。因此,采取有效措施预防全身麻醉后EA的发生尤为重要。目前,对于小儿全身麻醉后EA发生机制尚不明确,多数学者认为可能与手术类型、麻醉方式或药物、疼痛及相关导管刺激等因素有关〔2-4〕。若不及时处理可增加术后相关并发症的发生,如导致气管痉挛、切口裂开出血等,严重影响着手术效果。本文拟探讨小儿全身麻醉后EA的危险因素及护理对策。
1 资料与方法
1.1 一般资料
选取2019年4~12月在佛山市顺德区暨南大学附属顺德医院行鼻内镜下腺样体切除术和(或)扁桃体切除术于全身麻醉后出现苏醒期躁动的60例患儿作为观察组,另随机选取同期行鼻内镜下腺样体切除术和(或)扁桃体切除术于全身麻醉后未出现苏醒期躁动的60例患儿作为对照组。纳入标准:①美国麻醉师协会(American Society of Anesthesiologists,ASA)分级为Ⅰ~Ⅱ级;②患儿年龄3~11岁;③择期选择鼻内镜下腺样体切除切除术和(或)扁桃体切除术患儿;④患儿家属对本次研究知情同意,并签署知情同意书;⑤本次研究项目获得该院医学伦理委员会审批通过后执行。排除标准:①对本研究所使用麻醉药物过敏者,②近期有上呼吸道感染、发热者,③有精神、神经系统疾病病史,④有先天性心脏病、先天性遗传性疾病或肝肾功能不全者,⑤临床资料不全者,⑥中途退出本次研究者。观察组男39例,女21例;年龄3~11岁,平均(6.54±2.12)岁。对照组男37例,女23例;年龄3~11岁,平均(6.48±2.25)岁。
1.2 方法
收集并记录两组患儿的各项信息资料,包括患儿性别、年龄、术前焦虑、手术时间、麻醉方式、术后疼痛、苏醒时间、术后镇痛等指标,进行单因素和多因素Logistic回归性分析,采用Zung氏焦虑自评量表(SAS)对患儿术前焦虑状态进行评估,总分0~100分,以50为临界值,≥50分为存在焦虑情绪;采用视觉模拟评分法(VAS)对术后疼痛程度进行评分,总分0~10分,疼痛程度越明显则分值越高;苏醒期躁动评级标准:术后30min 采用苏醒期躁动评级(Pediatric Anesthesia Emergence Delirium,PAED)进行评级,1级:睡眠;2级:安静,清醒;3级:哭闹,易激惹;4级:哭闹不能停止,无法安慰;5级:严重烦躁,定向障碍。镇静躁动分级≥4级可判定为EA。
1.3 统计学方法
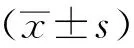
2 结果
2.1 EA患儿的单因素分析
经单因素分析结果显示,两组患儿性别、手术时间、苏醒时间比较差异均无统计学意义(均P>0.05),两组患儿年龄、术前焦虑、麻醉维持方式、术后疼痛比较差异均有统计学意义(均P<0.05),见表1。

表1 EA患儿的单因素分析〔n(%)〕
2.2 EA患儿的多因素Logistic回归性分析
经多因素Logistic回归性分析显示,患儿年龄<5岁、术前焦虑、全凭吸入七氟醚、术后疼痛、留置尿管与全身麻醉后EA的发生相关(P<0.05),见表2。

表2 EA患儿的多因素Logistic回归性分析
3 讨论
3.1 小儿腺样体切除术和(或)扁桃体切除术发生全身麻醉后EA的原因分析
小儿腺样体切除术和(或)扁桃体切除术多采取气管内插管进行全身麻醉,但全麻后苏醒期躁动的发生率较高〔5〕。据国内外文献报道〔6-8〕,儿童全身麻醉后EA发生率占10%~67%,而耳鼻咽喉科手术全身麻醉后EA发生率较其他部位手术比较更高,主要因儿童行耳鼻咽喉科手术后难以承受剧烈的疼痛,且无法及时与父母交流,易使患儿产生恐惧和不安感,增强了苏醒期反应。全身麻醉后EA严重则可能引发术后并发症,对患儿术后康复及正常的生理功能产生较大的影响。因此,研究腺样体切除术和(或)扁桃体切除术全麻患儿EA的影响因素对确保患儿术后病情康复具有重要的临床意义。本研究针对行腺样体切除术和(或)扁桃体切除术后发生EA的患儿进行单因素分析发现,全身麻醉后EA的发生与患儿年龄、术前焦虑、麻醉维持方式、术后疼痛、术后镇痛密切相关,经多因素Logistic回归性分析发现,患儿年龄<5岁、术前焦虑、全凭吸入七氟醚、术后疼痛、术后镇痛与全身麻醉后EA的发生相关。
刘树群〔9〕等研究表示,行腺样体切除术和(或)扁桃体切除术发生EA的患儿中,与6~12岁的学龄儿童比较,3~5岁的学龄前儿童发生全身麻醉后EA的概率更高。分析原因可能与学龄前儿童对外来刺激适应性较差及神经系统发育不成熟有一定关系。本研究中观察组年龄<5岁患儿全身麻醉后EA发生率显著高于≥5岁患儿,且经多因素Logistic回归性分析也发现年龄<5岁是患儿发生EA的一危险因素。对此,针对行小儿腺样体切除术和(或)扁桃体切除术的<5岁患儿麻醒苏醒期应引起重视、提高警惕。术前焦虑临床以烦躁、紧张、易激惹及恐惧不安等为主要表现,患儿术前焦虑的原因包括对麻醉和手术畏惧、与父母分离及对医院环境不适应等〔10〕。据肖乾慧等〔11〕、刘展〔12〕研究报道,接受手术的患儿中出现严重术前焦虑的患儿占65%,而术前焦虑程度的增加可导致全身麻醉后EA发生率增加。本研究结果显示,观察组患儿中发生术前焦虑的患儿占63.33%,显著高于对照组的35.00%,可见,发生EA患儿的术前焦虑发生率显著高于未发生EA患儿,可见术前焦虑是发生EA的影响因素。经多因素Logistic回归性分析也显示,术前焦虑是导致患儿全身麻醉后EA发生的一危险因素。可见,对患儿术前做好心理疏导至关重要。
在麻醉维持方式上,本研究观察组患儿多选择吸入七氟醚,该药物因对呼吸道刺激较少,因此在儿童手术麻醉中较为常用。但Chen〔13〕等研究报道,七氟醚对中枢神经具有兴奋作用,全凭吸入七氟醚麻醉术易导致EA的发生,且随着吸入时间越长,全身麻醉后EA发生率会随之升高,而将芬太尼与七氟醚联合使用可使EA的发生率降低。本研究结果显示,观察组中,全凭吸入七氟麻醉EA发生率明显高于七氟醚联合芬太尼和丙激酚联合芬太尼的EA发生率。经多因素Logistic回归性分析也显示,全凭吸入七氟醚麻醉是患儿发生EA的一主要危险因素。术后疼痛可导致患儿出现生理、心理应激反应,尤其对于低龄儿童,因其神经系统尚未发育完善,对疼痛的反应更为强烈,加之儿童对疼痛的耐受性较差,全麻苏醒后更易发生躁动。表明术后疼痛为EA发生的危险因素。本研究经单因素和多因素Logistic回归性分析也证实,术后疼痛是患儿全身麻醉后EA发生的一危险因素。因此,应根据患儿疼痛引起的躁动情况必要时采取给予镇痛药物〔14-15〕。
3.2 小儿腺样体切除术和(或)扁桃体切除术发生全身麻醉后EA的护理对策
因小儿身心较脆弱,各器官组织尚未发育成熟,易受到外界刺激而使苏醒期发生躁动。EA为一种自限性现象,通常发生在麻醉后前30 min内,若不及时预防及干预措施,可导致手术部位疼痛出血、气管导管脱落及气管痉挛等风险,不仅影响着苏醒质量,还严重影响了手术效果和预后〔16〕。因此,在患儿全麻醒醒后护理人员应采取一系列预防及干预措施,在原因未明确前,需加强防护,防止发生术后严重并发症或意外伤害,具体护理对策如下。
3.2.1 术前访视与心理疏导 术前医护人员、麻醉医师等应对患儿做好术前访视,加强患儿心理疏导,尤其是低龄患儿,可通过给予儿童玩具、播放动画片、儿歌等方式转移患儿注意力,通过小红花、自制手套气球来激励孩子内心勇敢的信心等,并积极鼓励患儿要勇敢,与患儿建立良好护患关系,减少陌生感,以避免患儿产生恐惧感和焦虑情绪〔17〕。同时,加强与患儿家属沟通,尽可能陪伴患儿进入手术室完成麻醉诱导,但应叮嘱患儿家属注意控制自身情绪,避免哭泣、沮丧,以免向患儿传递负面情绪。
3.2.2 苏醒期护理 在患儿苏醒期,护理人员应加强患儿生命体征监测,观察患儿复苏进程和患儿表现,因患儿年龄小,针对出现苏醒期躁动患儿,巡回护士和麻醉师根据患儿躁动情况,在情况允许的情况下给予“妈妈”般怀抱里复苏,让患儿感觉到像自己的妈妈抱着一样有安全感,减少躁动和哭闹,确保患儿安全渡过全身麻醉后苏醒期。必要时可约束四肢,以免躁动期间引起气管导管脱落、手术切口出血等不良事件。同时,为确保患儿保持良好的苏醒状态,应为患儿营造良好的环境,确保病房环境安静、舒适,灯光调低,杜绝噪音,室内温湿度合适〔18〕。此外,耐心解答患儿家属疑问,向家属说明手术情况,以减轻家属焦虑感,以取得家属对护理工作的积极配合。
3.2.3 减少七氟醚用量 为减少因全凭吸入七氟醚引起的苏醒期躁动,应减少单独使用七氟醚,可合理使用芬太尼,在静脉使用小剂量芬太尼后再吸入七氟醚,两者联合使用,可降低因全凭吸入七氟醚引起的EA〔19〕。此外,当患儿因七氟醚出现EA时,应注意严密监护,避免缺氧、呼吸抑制等不良事件的发生,并叮嘱患儿家属加强陪伴,有利于安抚患儿,增加患儿安全感,对于减少患儿全身麻醉后EA具有重要作用〔20〕。
3.2.4 加强镇痛管理 患儿术后疼痛与全身麻醉后EA的发生密切相关。因此,应加强术后疼痛控制,目前临床多采取围手术期多模式镇痛,护理人员应遵医嘱给予患儿镇静剂和止痛药,可采取神经阻滞联合全身麻醉,有效的镇痛可使全身麻醉苏醒期躁动的发生概率降低。使用镇痛药物过程中,应注意监测患儿情况,出现异常情况时及时采取处理措施〔21〕。
总之,行腺样体切除术和(或)扁桃体切除术全麻患儿发生EA是多因素共同作用的结果,患儿年龄小、术前焦虑、麻醉维持方法、术后疼痛等均为危险因素,与全身麻醉后EA的发生均有密切关系。因此,在护理工作中,护理人员应提高警惕,通过术前访视与心理疏导、做好苏醒期护理、减少七氟醚用量、加强镇痛管理及避免不必要的导管刺激等相应的干预措施减少患儿全麻后苏醒期躁动的发生,对提高患儿苏醒质量具有重要的意义。
利益冲突所有作者均声明不存在利益冲突

