3~6岁儿童弱视发生的影响因素
李丹丹 李云鹏 肖盼盼
(1.驻马店眼科医院小儿眼科 驻马店 463000;2.驻马店眼科医院眼科 驻马店 463000)
弱视是儿童眼科常见病的一种,可导致儿童视力减退,影响儿童视觉发育,该病常见发病年龄多在3~6岁,此年龄段也正是儿童视觉发育的关键期[1]。由于弱视不同于近视,近视多佩戴矫正眼镜后视力即可恢复正常,而弱视因涉及视功能发育异常,一旦错过最佳治疗时间,患儿视力将永久性降低,即使佩戴眼镜视力也难以恢复正常[2]。现阶段,临床治疗弱视坚持“三早”原则,以早预防、早发现、早治疗为主。但弱视病因较为复杂,部分儿童由于多种因素发生弱视,影响患儿的身心健康[3]。因此,积极探究儿童弱视发生的影响因素,有助于早预防弱视的发生,对提高患儿视力具有重要意义。鉴于此,本研究将重点观察3~6岁儿童弱视发生情况,并分析影响弱视发生的相关因素,现报道如下。
1 资料与方法
1.1 一般资料
选取驻马店眼科医院2021年3月-2021年9月接收的670例儿童为研究对象。纳入标准:(1)儿童年龄在3~6岁;(2)眼部及眼底检查无器质性病变;(3)儿童及其家属依从性较好,且儿童家属均已签署知情同意书。排除标准:(1)合并心、肺功能不全儿童;(2)既往存在眼部手术史儿童;(3)合并先天性眼部疾病儿童;(4)有明确眼部器质性病变儿童;(5)伴有认知功能障碍儿童。670例儿童中男344例,女326例;年龄3~6岁,平均年龄(4.65±0.35)岁;喂养方式:母乳409例,非母乳261例;父母文化程度:初中及以下265例,高中及以上405例。
1.2 方法
1.2.1弱视诊断方法
依据《弱视诊断专家共识(2011年)》[4]对所有儿童弱视发生情况进行评估。双眼弱视:其中3~5岁儿童双眼视力<0.5,6岁儿童双眼视力<0.7。单眼弱视:视力相差两行及以上,视力较差的眼为弱视眼。将达到上述标准的儿童纳入发生组,其余纳入未发生组。
1.2.2基线资料采集统计方法
由研究人员设计基线资料调查问卷,由儿童父母填写,询问并记录研究所需资料,内容主要包括:(1)儿童情况:性别(男、女)、年龄(<5岁、≥5岁)、居住地(城镇、农村)、喂养方式(母乳、非母乳)、每日看电视时间(<2h、≥2h)、每日睡眠时间(<8h、≥8h)、挑食(是、否);(2)妊娠情况:产次(初产妇、经产妇)、妊娠方式(顺产、剖宫产)、孕期并发症(有、无)、早产(是、否);(3)父母情况:文化程度(初中及以下、高中及以上)、生育年龄(<30岁、≥30岁)、长期吸烟或饮酒(是、否;评估标准:吸烟≥1支/d或饮酒次数≥2次/周,持续1年及以上);(4)其他可能因素:近(弱)视家族遗传史(有、无)、居住环境采光情况(良好、差)等。
1.3 统计学方法

2 结果
2.1 3~6岁儿童弱视发生情况
670例3~6岁儿童经检测,有40例发生弱视,占比为5.97%(40/670);有630例未发生弱视,占比为94.03%(630/670)。
2.2 发生组与未发生组患者基线资料比较
发生组早产、父母长期吸烟或饮酒、近(弱)视家族遗传史、居住环境采光情况与未发生组比较,差异有统计学意义(P<0.05);组间儿童性别、年龄、居住地、喂养方式、每日看电视时间、每日睡眠时间、挑食、产次、妊娠方式、孕期并发症、父母文化程度、生育年龄等其他基线资料比较,差异无统计学意义(P>0.05),见表1。
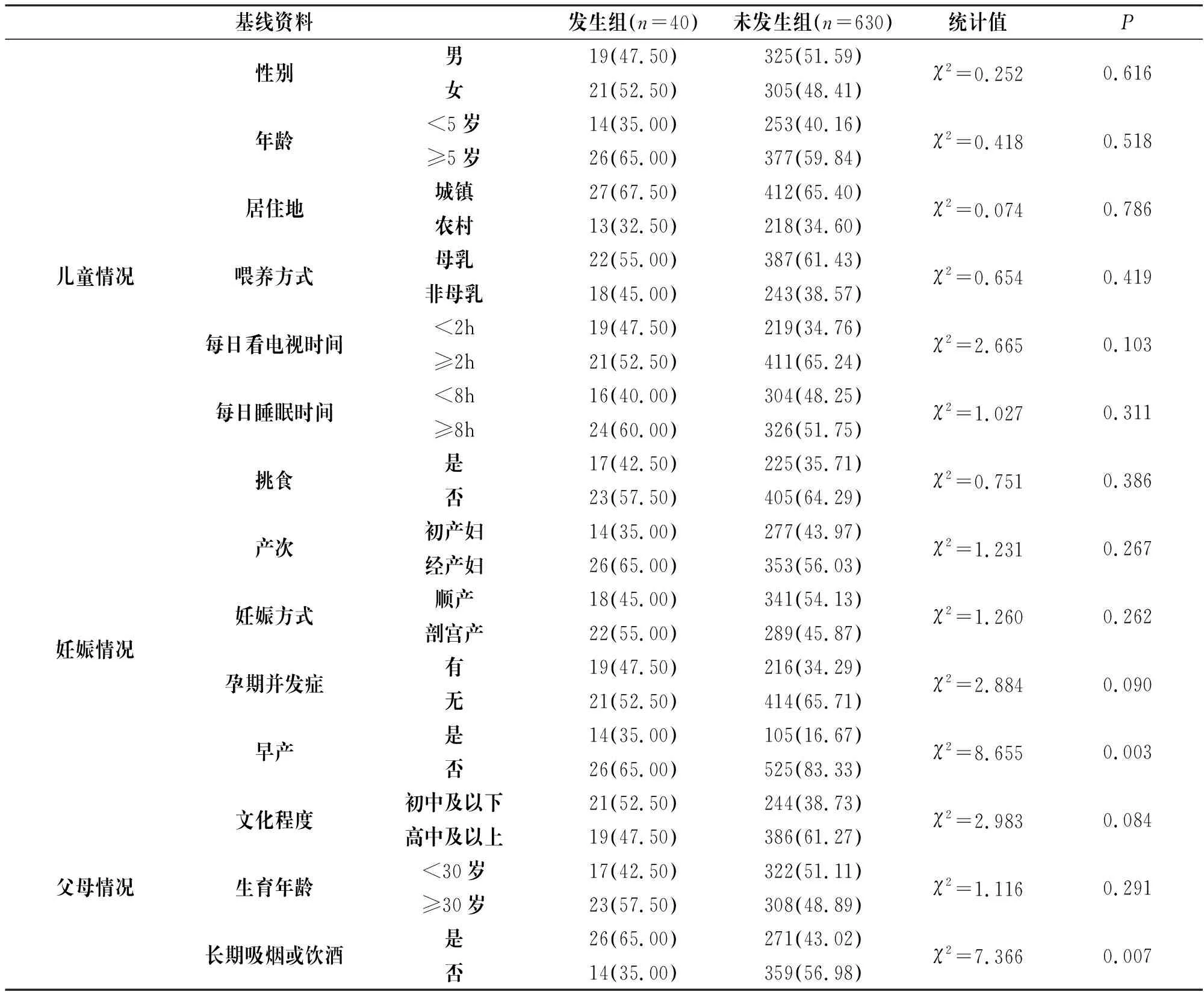
表1 发生组与未发生组患者基线资料比较[n(%)]

续表1 发生组与未发生组患者基线资料比较[n(%)]
2.3 3~6岁儿童弱视发生的影响因素Logistic回归分析
将表1中初步比较有明显差异的早产、父母长期吸烟或饮酒、近(弱)视家族遗传史、居住环境采光情况纳入作为自变量并赋值说明,见表2;再将3~6岁儿童弱视发生情况作为因变量(“1”=发生,“0”=未发生)。经Logistic回归分析,结果显示,早产、父母长期吸烟或饮酒、有近(弱)视家族遗传史、居住环境采光差均是3~6岁儿童弱视发生的影响因素(OR>1,P<0.05),见表3。

表2 自变量赋值情况
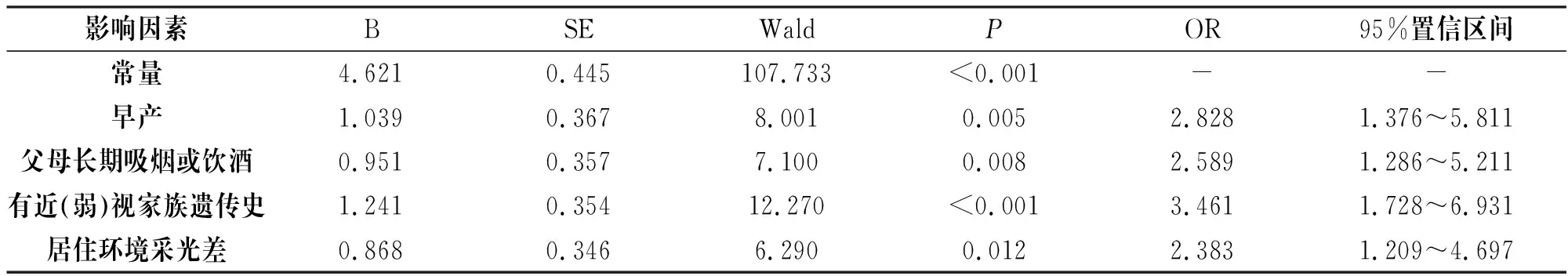
表3 3~6岁儿童弱视发生的影响因素Logistic回归分析结果
3 讨论
随着二胎、三胎政策的推广,我国儿童数量逐年增长,弱视的发病率也随之升高,已逐渐成为影响我国学龄前儿童视觉功能发育的公共卫生问题[5]。弱视患儿眼部无明显器质性病变,临床主要通过药物、屈光矫正训练等方法促进弱视患儿视功能恢复,但对治疗时机要求较为严格[6]。有研究表明,3~6岁儿童弱视的治愈率为89.90%,且随着年龄增加治愈率会逐渐降低[7]。因此,弱视治疗关键期在7岁之前,且越早治疗效果越好。若患儿不及早治疗或治疗不充分,不仅容易影响患儿学习和日常生活,不利于患儿正常学习和人际交往,还可能影响患儿今后眼部正常发育,导致终生视力降低,严重者甚至丧失双眼视功能,导致失明[8]。王小燕等[9]研究结果显示,1200名学龄前儿童中发生弱视的患儿有72例,发病率为6.00%。本研究结果显示,670例3~6岁儿童经检测有40例儿童发生弱视,发病率为5.97%,与上述研究无明显差异,可能跟纳入的研究对象数量过少有关,但结果仍说明3~6岁儿童发生弱视的风险偏高。因此,积极探寻影响3~6岁儿童发生弱视的相关因素,对降低弱视的发生率显得尤为重要。
本研究经初步比较发生、未发生弱视的3~6岁儿童相关基线资料后,经Logistic回归分析,结果显示,早产、父母长期吸烟或饮酒、有近(弱)视家族遗传史、居住环境采光差均是3~6岁儿童弱视发生的影响因素。逐个分析原因可能为:(1)早产:早产儿出生时神经发育尚未完善,视觉发育仍处于敏感期,视网膜功能发育较正常孕周儿童更慢,而视网膜发育不良更容易引起儿童弱视[10]。对此建议,临床应加强对孕妇的产前保健,叮嘱孕妇尽早到医院建立产前检查卡并定期进行产检,避免孕期重体力劳动,以预防早产。同时针对早产儿出生后应持续定期进行视觉筛查,以降低儿童弱视的发生率。(2)父母长期吸烟或饮酒:由于烟草中含有大量尼古丁、烟焦油、一氧化碳等有毒物质,一氧化碳能够降低氧合血红蛋白的亲和力,尼古丁可破坏凝血因子,提高血凝程度,影响机体的凝血功能,导致妊娠期胎儿宫内缺氧缺血,引起儿童视觉系统的发育障碍[11]。此外,长期饮酒容易加速机体中锌元素的大量流失,不利于胎儿视觉器官的发育和形成。对此建议,临床应加大对孕龄男女优生优育的宣传力度,强调吸烟、饮酒对妊娠期胎儿视觉系统的影响,鼓励儿童家属在备孕期和妊娠期时戒烟戒酒,以降低儿童发生弱视的风险。(3)有近(弱)视家族遗传史:有研究报道表明,弱视通常在胚胎期就已经形成了,引起儿童发病的众多因素与遗传密切相关;同时遗传在屈光不正中起到主要作用,易提高儿童弱视患病率[12]。对此建议,临床在今后的优生优育工作中重视家族遗传史方面,对有近(弱)视家族遗传史的儿童在其出生后及早给予早期的筛查,并进行长期的眼科跟踪随访。(4)居住环境采光差:视觉系统的发育与后天环境密切相关,当儿童出生后,其视觉系统存在一段发育可塑期,在此期间视觉系统可根据周围环境的刺激不断改变和调节自身的神经联系和突触结构,而在这期间充足的环境光源可巩固视皮层神经连接,促进视觉系统的发育,促使神经系统发育完善[14]。然而居住环境采光差会导致环境光源不充足,易增加儿童弱视发生的风险。对此建议,临床应叮嘱儿童父母重视家庭居住环境,改善儿童居住环境采光条件,同时可增加儿童户外活动时间,培养儿童良好的用眼习惯,并定期检查儿童视力发育情况,以预防儿童弱视的发生。
综上所述,3~6岁儿童弱视发生可能与早产、父母长期吸烟或饮酒、有近(弱)视家族遗传史、居住环境采光差等因素有关,临床应据此制定针对性的干预措施,以预防儿童弱视的发生。

