认知行为疗法联合奥沙西泮治疗对失眠症患者失眠程度及睡眠状况的影响
石福强,唐俊修
(中山市第三人民医院 石岐门诊睡眠中心,广东 中山 528400)
失眠症是一种临床常见的生理心理疾病,近年来随着人们生活方式改变及生活压力增加,失眠症发生率呈明显升高趋势。药物是临床治疗失眠症的重要手段。奥沙西泮作为治疗失眠的常用药物,可通过与神经中枢系统中的受体结合,产生中枢抑制及骨骼肌松弛效应,从而起到抗焦虑、镇静、催眠的效果,但单一用药疗效不甚理想,常与其他方法联用[1]。相关研究[2-3]表明,认知行为疗法可改变患者非适应性的睡眠习惯,在改善患者睡眠质量方面具有一定效果。鉴于此,本研究旨在探讨认知行为疗法联合奥沙西泮治疗对失眠症患者失眠程度及睡眠状况的影响,现将结果报道如下。
1 资料与方法
1.1 一般资料选择2020年1月至2021年6月我院门诊收治的60例失眠症患者,随机分为对照组和观察组各30例。对照组男16例,女14例;年龄35~52岁,平均(43.50±2.74)岁;病程6个月~5年,平均(2.70±0.65)年。观察组男17例,女13例;年龄36~53岁,平均(44.20±2.59)岁;病程1~4年,平均(2.60±0.35)年。两组患者的一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 入选标准纳入标准:①符合《中国成人失眠诊断与治疗指南》[4]中失眠症相关诊断标准,并经多导睡眠图(polysomnography,PSG)检查确诊;②总睡眠时间<5 h/d;③病程≥6个月;④匹兹堡睡眠质量指数(PSQI)总分>7分;⑤认知功能正常;⑥对本研究知情同意并签署同意书。排除标准:①近期使用过镇静安神类药物;②工作、生活环境等因素引起的继发性失眠;③精神类药物依赖;④对研究药物过敏。
1.3 方法对照组采用奥沙西泮片(北京益民药业有限公司,规格:15 mg,国药准字H11020894)治疗,口服,2片/次,3次/d。观察组在对照组基础上采用认知行为疗法,具体措施如下:①刺激限制治疗:告知患者感到困倦时才上床,如无法在15~20 min入睡,则离开卧室,待再次感受到倦意才回到卧室;每天按时起床,不计算睡眠时间,叮嘱患者切勿在卧室内进行与睡眠无关的活动,如看电视,小说等;白天切勿长时间睡眠。②睡眠限制治疗:叮嘱患者缩短在床上的时间,尽量使床上时间与睡眠时间相等。③放松治疗:嘱患者进行瑜伽锻炼,内容由易至难,逐步过渡,覆盖全身,可在睡前2 h进行。④认知治疗:采取视频、图片等形式对患者进行健康教育,转变患者不正确的睡眠信念及态度,如不切实际的睡眠期望,过分夸张失眠后果等,并通过真实案例告知患者日常生活中睡眠注意事项,如睡前4~6 h切勿服用含尼古丁或咖啡因的食物及药品、睡前戒酒、上床前切勿剧烈运动等,并告知患者将卧室光线、噪音、温度等调节到适宜状态,让患者了解睡眠能力是随着年龄增长而下降,若睡眠时间较短也切勿过于担忧等。
1.4 评价指标①失眠程度:于治疗前及治疗3个月后采用阿森斯失眠量表(AIS)[5]评价两组患者的失眠情况,该量表包括8个条目,每个条目0~3分,满分24分,分数越高表示失眠程度越严重。②睡眠状况:于治疗前及治疗3个月后使用多导睡眠记录仪EMBLA S4500(国械注进20162213148,Embla Systems)记录两组患者的睡眠潜伏期(SOL)、入睡后觉醒时间(WASO)、总体睡眠时间(TST)及睡眠效率(SE)等。
1.5 统计学方法采用SPSS 25.0统计软件处理数据。计量资料以±s表示,采用t检验,P<0.05为差异有统计学意义。
2 结果
2.1 失眠程度治疗3个月后,两组的AIS评分均低于治疗前,且观察组的AIS评分明显低于对照组(P<0.05)。见表1。
表1 两组的AIS评分比较(±s,分)
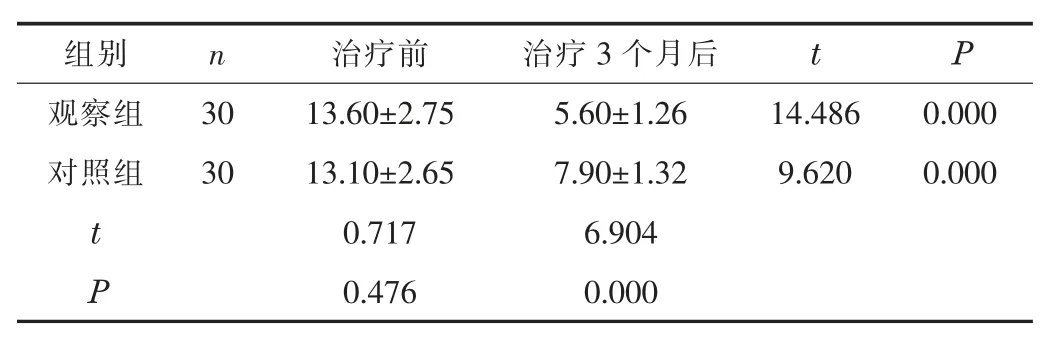
表1 两组的AIS评分比较(±s,分)
组别 n 治疗前 治疗3个月后 t P观察组 30 13.60±2.75 5.60±1.26 14.486 0.000对照组 30 13.10±2.65 7.90±1.32 9.620 0.000 t 0.717 6.904 P 0.476 0.000
2.2 睡眠状况治疗3个月后,两组的SOL、WASO短于治疗前,TST长于治疗前,SE高于治疗前(P<0.05);与对照组相比,观察组的S O L、WASO明显更短,TST明显更长,SE明显更高(P<0.05)。见表2。
表2 两组的睡眠状况比较(±s)

表2 两组的睡眠状况比较(±s)
注:与该组治疗前比较,*P<0.05。
时间 组别 n SOL(min) WASO(min)治疗前 观察组 30 44.30±8.15 110.50±19.43对照组 30 42.20±9.08 107.10±18.89 t 0.943 0.687 P 0.350 0.495治疗3个月后 观察组 30 22.40±6.24*69.20±4.48*对照组 30 34.80±6.95*76.90±11.71*t 7.272 3.364 P 0.000 0.001 TST(min)247.50±37.27 251.80±35.88 0.455 0.651 362.70±31.39*295.30±32.74*8.139 0.000 SE(%)62.50±10.93 61.77±9.34 0.278 0.782 77.60±4.05*71.30±4.37*5.792 0.000
3 讨论
失眠症主要表现为入眠困难、睡眠维持障碍等,可导致注意力不集中、记忆力减退等症状,并可使患者出现紧张、情绪低落等负性情绪,对患者身心健康影响极大。奥沙西泮作为临床治疗失眠症的常用药物,虽可在一定程度改善睡眠情况,但长期使用会造成部分患者出现药物依赖,增加嗜睡、头昏等不良反应发生风险[6]。认知行为疗法是一种综合疗法,通过刺激限制治疗、睡眠限制治疗、放松治疗等多维度干预,帮助患者建立正确的睡眠认知,减少患者自主及认知上唤醒,进而有效提高患者睡眠质量[7]。本研究结果显示,治疗3个月后,与对照组相比,观察组AIS评分较低,SOL、WASO较短,TST较长,SE较高,提示认知行为疗法联合奥沙西泮在缓解失眠症患者失眠程度、提高睡眠质量方面效果显著。分析原因为:认知行为疗法中的刺激限制治疗能帮助患者重新建立睡眠与卧室、床之间的联系,通过减少与睡眠无关的活动,强制执行睡眠或觉醒计划,形成条件反射,当患者进入卧室后即进入准备睡眠状态,从而缩短患者入眠时间;睡眠限制治疗通过缩短患者在床上时间,使其在床上时间尽量与所需睡眠时间相接近,只有当睡意来临时才进入卧室休息,避免花过多时间努力睡眠,避免过于期望睡眠导致的睡眠焦虑,进而提高睡眠质量;放松治疗可减轻焦虑导致的肌肉紧张状态,降低患者心理生理唤醒水平,同时适当运动可增加患者身体疲劳感,利于快速入眠;心理因素是造成失眠的重要原因,通过认知治疗能帮助患者建立正确的睡眠观念及习惯,降低其心理负担,缓解睡眠焦虑、紧张等负性情绪,使患者身心做好睡眠准备,保证睡眠质量。
综上所述,认知行为疗法联合奥沙西泮治疗能够有效缓解失眠症患者的失眠程度,提高其睡眠质量。

