中国优质医疗资源配置水平的区域差异及动态演进研究
杨 欢
(青岛科技大学经济与管理学院,山东青岛 266061)
一、引 言
优质医疗资源作为公共卫生的重要组成部分,其配置水平的均衡性是维护全民健康的有力保障。早在2009年的《中共中央国务院关于深化医药卫生体制改革的意见》就指出,中国医疗事业发展中优质医疗资源分布不均现象尤为突出,这不仅引发了“看病难、看病贵”等一系列社会问题(蒋文峰,王文娟,2017[1]),同时也影响着全国医疗服务体系的运转效率(王俊豪、贾婉文,2021[2])。对于优质医疗资源的均衡配置一直是国家卫生事业关注的重点,2021年3月习近平总书记在三明考察时强调,要均衡布局优质医疗资源,这一工作在“十四五”时期要大大加强,在2021年7月举行的国务院例行吹风会中对于促进优质医疗资源均衡布局,推动形成有序的就医格局提出了战略指导。因此,对我国优质医疗配置水平的区域差异与动态演进趋势的考察,有助于准确把握我国优质医疗资源的不均衡配置趋势,对于深化卫生体制改革具有重要意义。
自20世纪70年代英国学者Townsend(1974)在《柳叶刀》上发表关于卫生服务不均等问题的讨论以来[3],国际上关于医疗公平性的研究已取得较大进展,国外学者从国家、城市、社区等不同层面(Alexander et al,2017[4];Treacy et al,2018[5];Fylkesnes et al,2021[6])对医疗资源分配均衡性、医疗服务公平性、医疗设施可达性等领域展开行了大量研究(Glasziou et al,2017[7];Castillo&Harris,2021[8];Evans&Sekkarie,2017[9])。受经济水平与社会环境的影响国内对于医疗公平性的研究起步较晚,但近20年随着人民生活水平大幅度改善,人民对医疗健康服务的需求日益提高,国家对于医疗服务公平性的重视程度不断提升,国内许多学者逐渐对医疗公平性展开了研究,主要包括医疗服务设施的可达性(黄安等,2018[10];曾伏娥等,2021[11])、医疗资源利用效率评价(于之倩等,2020[12];王俊豪、贾婉文,2021[4])以及医疗卫生资源配置的均衡性(马志飞等,2018[13];幸冲冲等,2020[14];陈志勇、韩韵格,2021[15])等方面。
对于我国医疗资源均衡性的分析,国内学者大多以基础医疗资源为研究对象,指出我国基础医疗资源配置的不均衡显著存在于区域之间,空间格局总体呈现“东高西低”的分布特征(幸冲冲等,2020[14];陈志勇、韩韵格,2021[15]),并且城乡间医疗配置水平差异较大(白雪洁、程于思,2019)[16]。“十九大”报告指出“中国特色社会主义进入新时代,我国社会主要矛盾已经转化为人民日益增长的美好生活需要和不平衡不充分的发展之间的矛盾”,医疗方面已经突出表现为人民对优质医疗服务的需求与优质医疗资源分布不均衡的矛盾,对此国家陆续提出“医联体”“分级诊疗”“优质医疗下沉”等举措来促进优质医疗资源均衡分布。学术层面,近几年部分学者才逐渐展开对我国优质医疗资源配置水平的研究,故现下成果较少,主要是对优质医疗资源的区域差异、供给不足的机制分析以及提升路径方面的研究。对于优质医疗资源的区域差异,赵雪雁等(2020)基于不同尺度进行了分析,发现中国优质医疗资源水平趋于提升,区域差异缩小,尺度越小,优质医疗资源的差异越大,空间集聚程度越低[17];张录法(2019)研究了“新医改”后上海市医疗资源配置情况,指出上海市不同层级各类医疗资源持续增长,但依然呈现“中心城区强、郊区弱”的分布状况,优质医疗资源配置不均衡仍然较为突出[18]。对于优质医疗资源供给不足机制的分析,彭聪、许坤(2018)指出主要体现在三个方面:第一,就医者对自身所需医疗服务的不明确,一味选择优质医疗服务;第二,医疗机构等级分类体系和等级评价规则,使就医者拥挤高等级医疗机构;第三,医疗市场价格管制、医疗保障制度和居民不断上升的收入,使不同质量医疗服务的相对供给成本不足以抵消质量加成收益,导致服务购买者集中与更高质量梯级的医疗机构缔约[19]。对于优质医疗资源扩容与均衡性提升路径方面的研究,学者们分别分析了改革供给侧结构和发展移动医疗行业(张颖熙、夏杰长,2016)[20]、政府投资进入规制(赵建国、李贤儒,2019)[21]、实施分级诊疗模式(龚秀全,孙晨晗,2021)[22]、增加地方财政卫生投入(汤旖璆等,2021)[23]等对医疗质量提升的效果,努力探索促进优质医疗资源均衡布局的有效路径。
优质医疗资源的合理配置是卫生事业可持续发展的需要,更是满足人们日益增长的对多样化卫生服务需求基础前提。随着医疗改革的不断深化,中国优质医疗资源配置水平在“新医改”前后的区域差异大小是否有所降低?全国及各区域优质医疗资源配置水平的极化程度是否有所减弱?全国各省份优质医疗资源配置水平的高低动态变化趋势如何?以上问题的探究对于促进区域医疗服务的协同发展具有重要的参考价值。
梳理已有研究发现,目前对于我国优质医疗资源配置水平区域差异性的研究甚少,对于我国优质医疗资源配置水平的空间极化程度与动态演进缺乏深入研究,更缺少“新医改”前后的对比分析。鉴于此,本文选取2003~2020年省际面板数据,采用Dagum基尼系数及其分解法考察“新医改”前后中国优质医疗资源配置的区域差距的大小及来源,并使用Kernel密度估计法对全国及东中西三大区域优质医疗资源配置的分布态势展开描述,最后采用Markov链方法揭示中国优质医疗资源配置水平的动态演进特征。本文旨在为促进医疗卫生服务均等化,实现优质医疗资源共享提供参考。
二、研究方法与指标选取
(一)研究方法
1.Dagum基尼系数及其分解
本文采用Dagum基尼系数分解方法对全国优质资源配置水平差异进行测度,该方法克服了传统的基尼系数和泰尔指数的局限性(吕承超等,2021[24]),能有效分析区域差异的缘由,解决子群之间的交叉重叠问题,实现区域间差距净值对总体区域差距贡献的精确分解。总体Dagum基尼系数G的定义如下:
其中,n表示中国省份个数,k表示区域划分个数,n j和n h分别表示区域j和区域h包含省份个数为全国省际优质医疗资源配置水平的均值,y ji表示j区域i省份优质医疗资源配置水平;y hr表示h区域r省份的优质医疗资源配置水平。
将总体基尼系数G分解为区域间差异贡献G nb、区域内差异贡献G w和超变密度贡献G t三部分,其关系满足G=G w+G nb+G t,具体计算公式可参考Dagum基尼系数的原始文献(Dagum,1997)[25]。
2.核密度非参数估计方法
Kernel密度估计法主要通过运用连续的密度曲线刻画变量的分布状态,目前被广泛用于空间非均衡分布的研究中。假设随机变量x的概率密度函数为f(x),如式(2)所示:
其中,n为观测值个数,h为带宽,K(·)为核函数,其本质上为一种权重函数,x i为独立同分布的样本值,x为样本均值,本文选择较常使用的Gaussian核函数,其表达式为:
观察核密度曲线可得到变量的分布位置、分布态势、分布延展性、极化趋势等信息(陈明华等,2020)[26],分布位置能够反映区域优质医疗资源配置水平的高低;波峰的高度反映优质医疗资源配置水平差距的大小,波峰的数量反映优质医疗资源配置水平的极化程度;分布延展性可以反映优质医疗资源配置最高水平与最低水平个体间的差距。
3.Markov链分析方法
Markov链分析方法能够通过转移矩阵来分析变量的内部动态性及其演变过程(Bernard,1997)[27]。Markov链是一个离散事件随机过程{X(t),t∈T}的状态空间,对于时间t的任何n个随机的数值满足随机变量X在n时期处于状态j的概率仅取决于X在n-1时期的状态,与之前的状态无关,即:
如将本文所研究的优质医疗资源配置水平划分为完备的、不交叉的N种类型,则得到一个N×N维的转移概率矩阵P=(Pi)j,其中Pij表示由状态i转移到状态j的概率,满足P ij>0且。采用极大似然估计法求解得,其中nij表示样本期内由状态i转移到状态j的出现次数,ni表示第i类状态出现的总次数。将基础的Markov链进行扩展(张虎、周迪,2016)[28],考虑多年转移概率,记d年转移概率为即属于状态i的区域在T年后转移到状态j的概率,其计算方式为:
(二)指标选取与区域划分
优质医疗资源指医疗服务体系中高质量的资源,包括高水平的医疗人才、先进的技术、高端仪器设备以及先进医疗信息系统,三级医院是依照中国现行《医院分级管理办法》等的规定划分的医疗机构级别,通过对《三级医院评审标准(2020年版)》的解读,三级医院具有医疗条件好、技术水平高、医疗设备与信息系统先进等特点,并且参考赵雪雁等(2020)对优质医疗资源指标的选取方式,三级医院覆盖率可在一定程度上表征优质医疗资源配置水平[17],因此本文以三级医院覆盖率作为优质医疗资源配置水平指标,数据来源于《中国卫生健康统计年鉴(2004~2021)》。为了对比“新医改”前后优质医疗资源的配置情况,并考虑到数据的可得性,本文将2003~2020年作为样本期,其中2003~2009年时间段为“新医改”前,2010~2020年时间段为“新医改”后。
本文将中国31个省份划分为东、中、西三大地区,参照国家统计局的划分方式,其中东部地区包括北京、天津、河北、山东、辽宁、江苏、浙江、上海、广东、福建、海南,共计11个省份;中部地区包括内蒙古、吉林、黑龙江、山西、安徽、江西、河南、湖北、湖南,共计9个省份;西部地区包括广西、重庆、四川、贵州、云南、西藏、陕西、甘肃、青海、宁夏、新疆,共计11个省份。
三、优质医疗资源配置水平的区域差异和来源
(一)典型事例
1.东、中、西三大区域平均优质医疗资源配置水平
由图1可知,样本期内全国及三大区域优质医疗资源配置水平整体均呈现上升趋势,经计算年均增长率分别为5.74%、4.32%、7.02%和6.99%。三大区域中,东部区域优质医疗资源配置水平始终高于中部和西部区域,西部区域优质医疗资源平均水平属三区域中最低,但年均增长率最高。分阶段分析:“新医改”前(2003~2009年),全国优质医疗资源配置水平经历了“下降-上升-下降”的变化过程,年均增长率为2.31%,东部区域与全国变化趋势一致,配置水平属三区域中最高,年均增长率为1.31%,中部和西部区域优质医疗资源配置水平除个别年份有略微下降外,其他年份均呈现上升趋势,年均增长率分别为5.64%和1.90%,由此说明“新医改”前中部区域优质医疗发展最快,与东部的差距逐渐缩小,并且逐渐拉大了与西部区域的差距。“新医改”后(2010~2020年),全国及三大区域优质医疗资源配置水平均呈现明显的上升趋势,年均增长率均高于“新医改”前,分别为7.62%、5.96%、7.77%、9.78%。综上表明,“新医改”政策推出后,东、西部区域优质医疗资源配置水平在快速提高,而中部区域年均增长速度虽然也高于“新医改”前,但增长率的提升幅度较小。特别值得注意的是西部区域医疗发展突飞猛进,呈不断追赶趋势,至2016年后人均三级医院覆盖率已经超过了中部区域。
2.三大区域内部优质医疗资源配置水平的空间差异
为了进一步反应三大区域内部各省份优质医疗资源配置水平的发展差异,以东部区域为例进行分析,东部区域各省优质医疗资源配置水平的演变趋势如图2所示。全样本期整体来看,北京优质医疗配置水平最高,河北最低,并且北京、河北与其余省份的差距呈扩大趋势,除北京与河北外的其余9个省份间的差距随着时间的推移整体呈缩小趋势。从年均变化率来看,东部11个省(直辖市)优质医疗资源配置水平总体发展均呈现上升态势,其中海南年均增长率最高为12.62%。分时段来看,“新医改”前,北京优质医疗资源配置水平经历了显著的下降过程,天津也呈现显著的“下降-上升-下降”变化,其下降的主要原因可能是由于京津地区人口的大量涌入,使得优质医疗资源的人均覆盖率明显下降;辽宁和浙江表现为较显著的上升趋势,其余7个省份的演变过程为小幅波动上升趋势,北京、天津与其他省份的差距逐渐缩小。“新医改”后,北京优质医疗发展迅猛,配置水平显著提高,逐渐拉大了与其他省份的差距;天津上升幅度较小,而辽宁优质医疗资源配置水平提升较快,到2015年已超过天津,居东部第二,其主要原因一方面是由于辽宁地区优质医疗资源的提升,另一方面是人口流失严重,而使得人均优质医疗覆盖率的大幅度提升;河北优质医疗资源配置水平提升较小,依然属于东部水平最低省份,而其余7个省份演变过程均呈现小幅波动上升趋势,优质医疗资源配置水平最低的河北与其他省份的差距呈现扩大趋势。
(二)优质医疗资源配置水平的区域差异大小及其来源
为了研究我国优质医疗资源配置水平的区域差异大小及其来源,本文以2003~2020年我国省际三级医院覆盖率为原始数据,应用Dagum基尼系数及其分解方法测算了全国及区域内与区域间优质医疗资源配置水平的Dagum基尼系数。
1.中国优质医疗资源配置水平的总体差距及其演变
图3刻画了全国优质医疗资源配置水平总体差距的演变趋势。由图3可见中国优质医疗资源配置水平总体差距呈现下降趋势,年均变化率为-3.060%。总体差距的演变呈现一定程度的波动性和阶段性,“新医改”前,Dagum基尼系数整体呈下降趋势,由2003年的0.344下降至2005年的0.301,2006年出现小幅上升,此后经过连续三年的下降,到2009年Dagum基尼系数下降至0.281,以2003年为基期年均变化幅度为-3.282%。“新医改”后,总体Dagum基尼系数先是经历了三年的持续下降,到2012年下降为0.214,之后2013~2020年间呈反复小幅度先上升后下降的波动趋势,其中2020年达到样本期的最小值为0.198,以2010年为基期,年均变化率为-2.570%。由此可见,“新医改”前后中国优质医疗资源配置水平的总体差距均呈缩小趋势,但“新医改”后年均缩小速度慢于“新医改”前。
2.中国优质医疗资源配置水平的区域差距及其来源
(1)优质医疗资源配置水平的区域内差距。图4为东中西三大区域优质医疗资源配置水平的区域内差距演变趋势图,由图4可见样本期内东部区域的内部差距最大,其次是中部区域,西部区域的差距相对最小,东、中部域内各省优质医疗资源配置水平的差距呈现缩小趋势,而西部区域内优质医疗资源配置水平差距呈现略微扩大趋势。分时段来看:“新医改”前,东部区域的区内差距仅在2005年出现小幅度上升,其余年份均呈下降趋势,年均变化率为-3.012%;中部区域的区内差距呈现“M”型变化态势,年均变化率为-1.169%;西部区域的区内差距以2005年、2006年和2008年为拐点呈现“W”型变化趋势,年均变化率为-0.809%,三大区域内各省间优质医疗资源配置水平差距均逐渐缩小,缩小速度呈现“东部>中部>西部”的特征。“新医改”后,东部和中部区域的区域内均差距经过三年明显下降,2013年后,东部区域的区内差距呈现小幅度反复波动趋势,2018年基尼系数为样本期的最小值0.199,中部区域内部差距仅在2014年和2020年下降,其中2014年基尼系数为样本期的最小值0.183,其余年份均为上升变化;西部区域的区内差距依然呈现反复“上升-下降”波动趋势,但波动幅度较“新医改”前有所减小,三大区域“新医改”后优质医疗资源配置水平的年均变化率分别为-2.734%、-1.032%和0.334%。由此可见“新医改”后,东部各省优质医疗资源配置水平差距逐渐缩小,且缩小速度大于“新医改”前,中部各省优质医疗资源配置水平虽呈现缩小趋势,但缩小速度较“新医改”前有所减慢,而西部区域的区内差距呈现出小幅度的扩大趋势。
(2)优质医疗资源配置水平的区域间差距。图5为东中西三大区域优质医疗资源配置水平的区域间差距演变趋势图。结合表1和图5可知,样本期内三大区域间差距整体下降幅度远高于上升幅度,表明优质医疗资源配置水平的区域间差距逐渐缩小。分时段来看:“新医改”前,东部-中部区域间差距下降趋势明显,东部-西部区域间差距呈现反复“上升-下降”趋势,中部-西部区域间差距在2003~2006年、2007~2009年呈现“上升-下降”态势。“新医改”前三大区域优质医疗资源配置水平的区间差距呈现缩小的变化趋势,年均下降率由大到小顺序为“东部-中部(3.980%)、东部-西部(2.511%)、中部-西部(2.532%)”。“新医改”后,三大区域的区间差距均经过三年的持续下降。2013~2020年间,三大区域的区间差距变化各不相同,东部-中部区域间差距呈现“M”型态势,2014~2018年有小幅度扩大趋势,2019年和2020年均呈下降趋势;东部-西部区域间差距除2013年和2017年有小幅度上升外,其余年份均为下降趋势,2020年基尼系数达到样本期内的最小值0.198;中部-西部区域间差距呈现反复“上升-下降”趋势,2017和2018年连续两年出现了扩大变化,而2019年和2020年均为下降趋势。“新医改”后,东-中、东-西、中-西部区域的区间差距年均变化率分别为-2.686%、-3.767%和-1.040%。“新医改”前后对比发现,东-西部的区间差距在“新医改”后的缩小速度较“新医改”前显著加快了,东-中部、中-西部的区间差距缩小速度有所减慢,主要原因在于“新医改”后西部区域医疗卫生事业发展迅速,优质医疗资源配置水平提升较快。
(3)优质医疗资源配置水平的区域间差距来源。图6刻画了全国优质医疗资源配置水平总体差距来源的演变趋势,可见样本期内区域内差距对总体差距的贡献率基本保持平稳,在30%上下浮动且波动幅度较小。相比于区域内差距贡献率,区域间差距贡献率波动幅度较大,整体上呈现明显下降趋势。超变密度对总体区域差距的贡献呈上升趋势,平均贡献率38.273%。“新医改”前,区域内差距、区域间差距和超变密度的年均贡献率分别为30.579%、38.660%和30.762%,而“新医改”后的年均贡献率分别为31.075%、25.069%和43.856%。由此可见,“新医改”前优质医疗资源配置水平总体差距的主要来源为区域间差距,而“新医改”后超变密度是影响我国医疗资源配置水平总体差异的主要原因。其原因可能是“新医改”前由于经济发展水平、教育水平、人力资源禀赋严重影响着医疗资源的配置水平,使优质医疗资源配置水平的区域差异尤为显著,成为全国总体差距的主要来源;“新医改”后,区域间差距逐渐降低,而社会发展过程中的部分交叠问题逐渐突出,例如:全国城镇化步伐加快,但一些城市配套基础设施规划相对滞后,优质医疗配置成为突出短板;大城市原有的三甲医院多位于老城区,建设拥挤基本无法就地扩容,优质医疗资源的补充速度远小于人口流入速度,使其三甲医院普遍面临床位紧张,环境拥挤的问题。
四、优质医疗资源配置的分布动态演进——Kernel密度估计
为了反映全国及三大区域优质医疗资源配置水平绝对差异的分布动态和演变规律,本文采用核密度估计法对样本期内中国优质医疗资源配置水平的分布位置、分布态势、分布延展性及极化趋势等方面进行分析,全国及三大区域的三维核密度图如图7~10所示。
(一)中国优质医疗资源配置水平的分布动态
由图7可见,全国优质医疗资源配置水平分布及其变化呈现如下特征:从分布位置看,核密度曲线总体表现为逐渐右移趋势,且密度中心右移;从波峰形态看,2003~2009年主峰整体呈现上升趋势,宽度略微变小,2010~2020年,主峰高度除2014年有所上升外,其余年份珠峰高度均呈下降趋势,宽度逐渐变大;从延展性看,2003~2009年右尾部延展性呈收敛趋势,2010~2020年间2013年前右尾部延展性呈收敛趋势,而2014年后右尾部增厚,延展性呈现逐渐拓宽趋势;从波峰数量看,2003~2005年无侧峰,2006~2012年,右尾部出现侧峰,但侧峰较低,且高度逐渐降低,宽度变大,到2013年消失,2014~2020年出现两个侧峰。综上表明,全国优质医疗资源配置水平逐渐提高,“新医改”前全国优质医疗资源配置水平高的省份比重在持续增大,绝对差异逐渐小幅度缩小,由无极化逐渐呈现了微弱的两极分化,而“新医改”后绝对差异显著扩大,由两极化转变为多极化,极化程度升高。
(二)三大区域优质医疗资源配置水平的分布动态
1.东部区域优质医疗资源配置水平的分布动态
由图8可见,东部区域优质医疗资源配置水平分布及其变化呈现如下特征:从分布位置看,核密度曲线总体表现为右移趋势;从分布形态看,2003~2009年主峰高度先上升后下降,宽度逐渐下降,2010~2020年主峰高度经历了先下降后上升,宽度先变大后变小的过程,整个样本期表现为主峰高度略微上升,宽度略微变小态势;从延展性看,2003~2009年右尾部延展性呈收敛趋势,2010~2020年以2012年为拐点延展性呈现出现收敛后拓宽态势;从波峰数量来看,2003~2009年有一个主峰和两个侧峰,2010~2020年由两个侧峰转变为一个侧峰,且侧峰较低。综上表明,样本期内东部区域优质医疗资源配置水平呈现逐渐提高趋势,区域内部差距呈现逐渐缩小态势,“新医改”前呈现三级分化现象,但最高水平与最低水平差距逐渐缩小,“新医改”后东部优质医疗资源配置水平的极化程度降低,由三级分化转化为两极分化,但最高水平与最低水平差距在2013年后却出现了扩大趋势。
2.中部区域优质医疗资源配置水平的分布动态
由图9可见,中部区域优质医疗资源配置水平分布及其变化呈现如下特征:从分布位置看,核密度曲线始终表现为逐渐右移趋势;从主峰高度来看,2003~2009年,主峰高度经历了“上升-下降”的演变过程,宽度变小,2010~2020年主峰高度经历了“上升-下降-上升”的演变过程,宽度变大;从延展性性来看,2003~2009年左尾逐渐收敛,右尾延展性基本不变,2010~2020年左尾逐渐收敛,右尾在2012年前延展性基本不变,2013年后逐渐延拓,且区间跨度增大;从波峰数量来看,2015年前无侧峰,2016后由一个主峰和一个侧峰构成,但侧峰较低。综上表明,样本期内中部区域优质医疗资源配置水平逐渐由低向高演变,“新医改”前区域内整体差异在逐渐缩小,并且最高水平与最低水平之间的差距呈现缩小趋势,无极化现象,在“新医改”后区域内整体差距逐渐扩大,最高与最低水平差距呈现先缩小后拉大趋势,逐渐出现了微弱的两极化特征。
3.西部区域优质医疗资源配置水平的分布动态
由图10可见,西部区域优质医疗资源配置水平分布及其变化呈现如下特征:从分布位置看,核密度曲线总体表现为右移趋势;从主峰高度看,“新医改”前,主峰高度经历了“上升-下降”的演变过程,宽度先变小后变大,总体表现为主峰高度下降,宽度变大,“新医改”后,主峰高度经历了“先下降后上升”的演变过程,宽度先变大后变小,总体表现为主峰高度上升,宽度变小;从延展性看,样本期内左尾逐渐收敛,右尾在2012年前延展性基本不变,2013年后逐渐延拓,且区间跨度增大;从波峰数量来看,2012年前无侧峰,2013后由一个主峰和一个侧峰构成,但侧峰较低。综上表明,全样本期内西部区域优质医疗资源配置水平保持逐渐提高态势,“新医改”前西部区域内的整体差异有扩大趋势,但最高水平与最低水平差距逐渐缩小,无极化现象,“新医改”后西部区域优质医疗资源配置水平的整体差异呈现缩小趋势,最高与最低水平差距缩小,但由无极化向微弱两极化转变。
五、优质医疗资源配置水平的转移动态演进——Markov链
为了详细刻画各省份在其所在区域中优质医疗资源配置水平的相对位置的变动以及变动的可能性,本部分基于Markov链分析方法,将31个省份优质医疗资源配置水平的差异将其划分为低、中低、中高和高水平4种类型①低水平类(L):低于全国平均值的50%;中低水平类(LM):介于全国平均值的50%~100%之间;中高水平(MH):介于全国平均值的100%~150%之间;高水平类(H):高于全国平均值的150%。,分别设定时间跨度T为1年、2年、3年,进一步探究“新医改”前后中国优质医疗资源配置水平的转移动态演变趋势。
(一)全样本期优质医疗资源配置水平的转移动态
全样本期全国优质医疗资源配置水平的转移概率结果如表1所示。时间跨度为1年时,各类型省份主对角线上概率值均明显大于非对角线上概率值,且主对角线概率依次递增,表明全国优质医疗资源配置水平保持初始状态的稳定性较高,内部流动性较小,且配置水平越高越稳定。低水平省份上升为中低水平的概率为28.20%,不存在跨类型转移,意味着低水平省份医疗配置水平在短时间内取得跨越式进步是十分困难的。中低水平省份保持原水平的概率为82.50%,转移为中高水平概率为11.10%,大于向下转移为低水平的概率5.10%,且存在正向跨类型转移,但转移概率较小为1.30%,说明中低水平省份医疗配置水平提高的可能性大于退步的可能性,并且存在短时间大幅度提高的可能。中高水平省份保持原水平的概率分别为85.50%,向下与向上转移的概率分别为2.20%和12.30%。高水平省份在四种类型中稳定性最高,保持原水平概率95.70%,向下转移的概率较小,仅为4.30%,且不存在负向跨类别转移,意味着医疗配置水平高的省份稳定性较高,且短时间不存在配置水平大幅度下滑的可能。随着时间跨度的增大,低、中低和中高水平省份优质医疗资源配置水平正向流动性不断增强,中高水平区域始终不存在负向跨越式转移,即中高水平省份优质医疗资源配置水平不存在大幅度下降现象,高水平省份稳定性较高,保持原状态概率始终在90.00%左右。
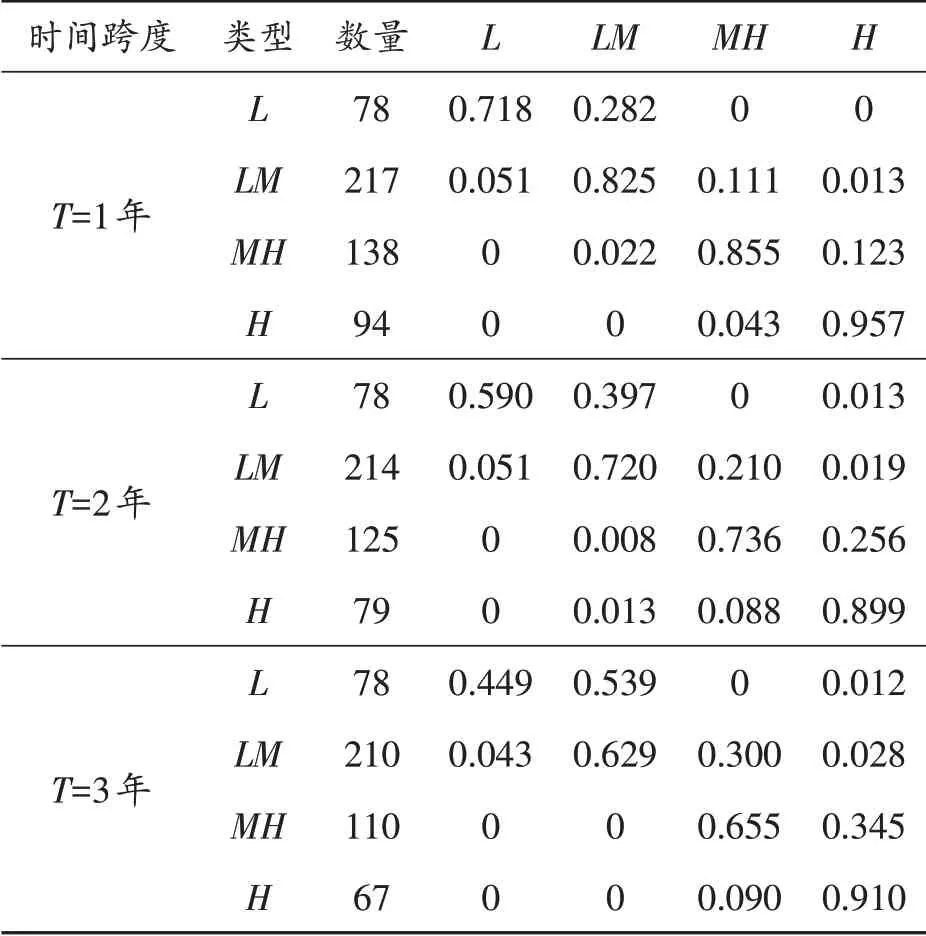
表1 全样本期中国优质医疗资源配置水平的转移概率矩阵
(二)“新医改”前后优质医疗资源配置水平转移动态差异分析
优质医疗资源配置水平在“新医改”之前与之后的动态转移概率见表2。“新医改”前,当时间跨度T=1时,转移概率矩阵主对角线上概率值明显大于非对角线上概率,表明优质医疗资源配置水平保持初始状态的稳定性较高,内部流动性较小。随着时间跨度的增大,低水平和中低水平省份优质医疗资源配置水平的流动性增大,正向流动性不断增强,中高和高水平类型主对角线上概率虽然有小幅度变化,始终保持在80%以上,表明中高水平和高水平省区保持其原状态水平的稳定性较高。“新医改”后,随着时间跨度的增加,低、中低和中高水平省份保持原状态的概率逐渐降低,三种类型省份优质医疗资源配置水平上移概率不断增大,表明时间跨度越大三种类型提高的可能性逐渐增大,与“新医改”前的对应概率相比可知,“新医改”后优质医疗资源配置水平发展加快,低、中低和中高水平省份正向转移概率比“新医改”前增大,高水平省区在“新医改”后保持原状态概率受时间跨度影响较小,概率始终保持在90%以上,略高于“新医改”前,稳定性小幅度增强。
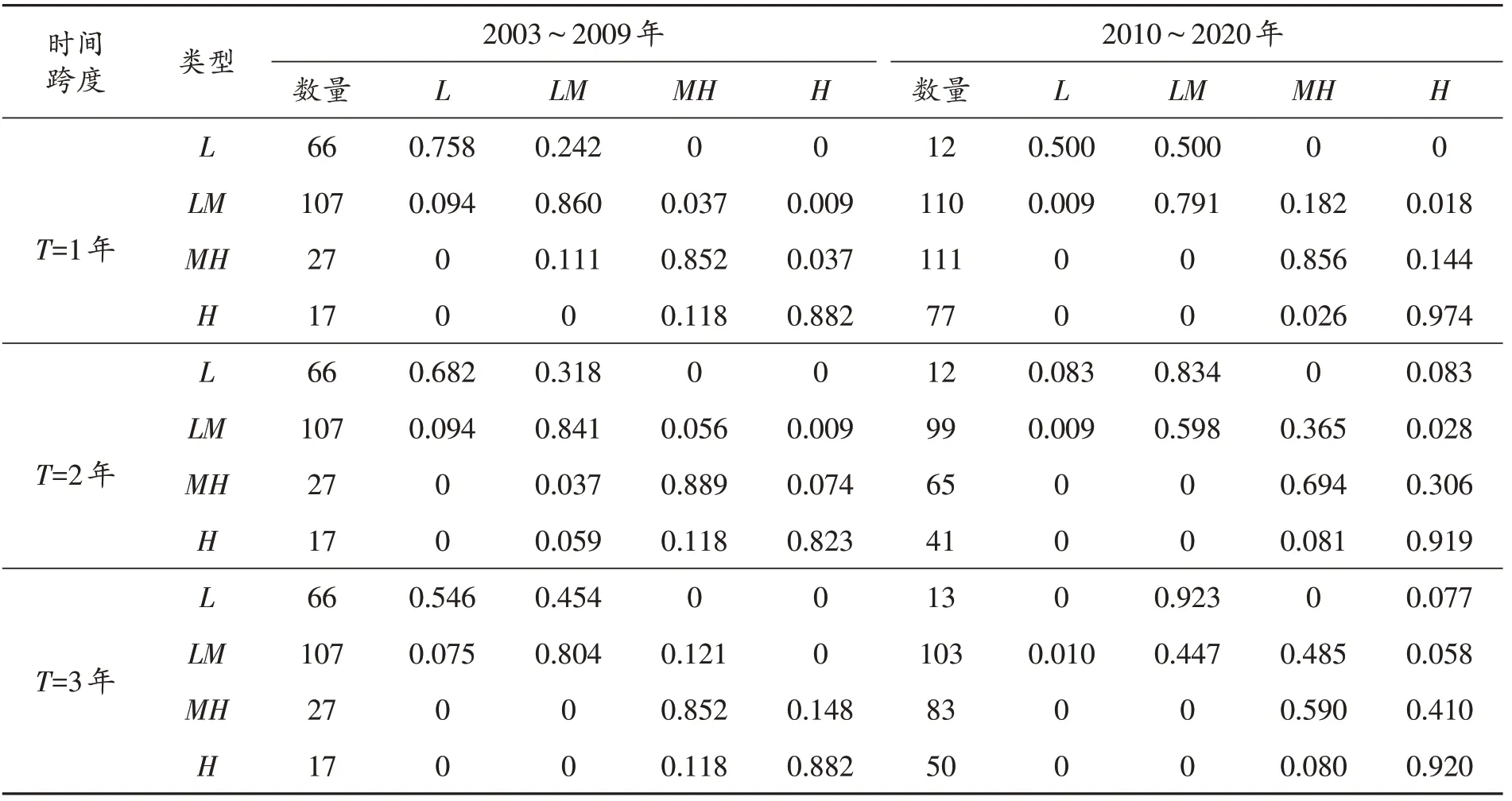
表2 “新医改”前后中国优质医疗资源配置水平的转移概率矩阵
利用似然比统计量(Le,2004)[29]检验“新医改”前后优质医疗资源配置水平转移程度是否存在显著性差异,原假设认为中国优质医疗资源配置水平的类型转移具有平稳性,即在“新医改”前后不存在显著差异,备择假设为优质医疗资源配置水平类型的转移在两个时期存在显著差异,表3为似然比统计量检验结果。当时间跨度为1年时,Q统计值小于临界值,P值为0.044,说明“新医改”前后优质医疗资源配置水平的转移差异在5%水平上显著。当时间跨度为2年和3年时,Q统计值大于临界值,表明随着时间跨度的增大,两个时间段的转移程度均在1%水平上存在显著性差异。

表3 “新医改”前后Markov转移概率显著性检验
六、主要结论与政策建议
本文基于2003~2020年全国31个省际面板数据,采用Dagum基尼系数、Kernel密度估计法、Markov链分析方法探究了“新医改”前后中国优质医疗资源配置水平的区域差距及其动态演进。本文的分析表明:1.我国优质医疗资源配置水平在逐渐提高,虽然区域不均衡状态仍然存在,但全国总体的区域差距在逐渐缩小,影响总体区域差距的主要因素由区域间差距逐渐转变为超变密度,因此有理由认为解决医疗改革过程中的部分交叠变异问题是现下促进全国促进优质医疗配置均衡性的关键。2.从各区域来看,“新医改”后东部各省份间优质医疗资源配置水平的绝对差距逐渐缩小,而中、西部区域内各省份间优质医疗资源配置水平的绝对差距却有所扩大,由此需要加快中、西部区域“以点带面,以城带乡”的优质医疗网络的建设来缩小区域内部差异。3.我国优质医疗资源配置水平逐渐向着中高水平和高水平发展,虽“新医改”后提升幅度有所加快,但仍然属于稳步小幅度提升态势,对此需要加快优质医疗资源的扩容,促进其合理布局。
基于以上结论,加快优质医疗资源扩容,促进优质医疗资源均衡分布是当下深化医疗卫生改革的关键。笔者认为应从“开发”和“挖掘”两个方向齐头并进,加快优质医疗资源的扩容与均衡分布的提升。“开发”是指建立提升优质医疗资源软硬件的“扩增量”举措。一方面,借助市场化与社会化扩大优质医疗资源供给,鼓励社会力量支持和参与医疗事业,建立包括公共筹资、社会集资和企业出资等多元化医疗投资体系,整合多种投资主体,提升医疗事业财力投入,进而从提升诊疗环境、增加先进医疗设备等方面,促进优质医疗硬件的增量提升;另一方面,建立“培育优质医疗资源的通道”,例如通过区域医疗中心建设,促进高新技术研发和高层次卫生人才培养等,提升优质医疗软实力。“挖掘”是指建立“普及优质医疗资源”路径的“改存量”举措。对于优质医疗资源丰富的地区,一则,可就近对周围资源欠缺的地区通过建设分中心、分支机构等方式对口帮扶,促进龙头医院的辐射作用;二则,可通过“医院托管”“互联网+医疗”“3+2+1模式”“医联体”等现行政策促进优质医疗资源下沉。浙江省“双下沉、两提升”工程取得了良好的成效,值得其他省份结合自身发展情况合理借鉴。对于优质医疗资源欠缺的地区,应充分发展现有医疗资源,政府也应综合考虑其经济水平、人口结构、地理环境和交通状况等因素,结合城乡区域特点和社会资本状况,进行有针对性的医疗资源配置规划,通过加强医疗资源配置结构的合理性,来提升其整体医疗水平,努力推进基础医疗资源向优质医疗资源的转化。✿

