负压封闭引流延长带管时间在颈部淋巴结核术中的应用及对切口愈合不良率和术后复发率的影响
张 磊,李义帅,段小亮,秦学博,陈 亮,魏 兰
(河北省胸科医院,河北 石家庄 050041)
颈部淋巴结核(cervical tuberculous lymphadenitis,CTL)主要是由结核分枝杆菌感染侵犯颈部淋巴结所致,是一种最常见的肺外结核[1]。常表现为体温高、夜间出汗、颈部肿块伴轻度疼痛等,但CTL早期发病隐匿,大多数患者确诊时已发生脓肿破溃,形成经久不愈的窦道,增大诊疗难度[2]。目前临床上常以手术切除联合抗结核药物治疗为主,而此类手术治疗后,若不注重切口感染、脓液引流等问题,易造成术后切口愈合不良、复发率增高[3]。因此,全面彻底清除病灶以及持续引流是手术成功的关键[4]。负压封闭引流装置(vacuum sealing drainage, VSD)是利用真空工作原理早腔体内产生负压,从而将体内的液体、坏死组织等物质导引出来,达到排污、净化的目的[5]。有文献报道,VSD在骨科、腰椎等疾病中应用广泛且得以良好的治疗效果[6]。本文探讨CTL术后应用VSD的治疗效果,以及对患者切口愈合不良率、术后复发率的影响。
1 资料与方法
1.1 一般资料2014年6月至2019年6月我院行外科手术治疗的84例CTL患者,纳入标准:①经CT检查以及病理组织活检诊断为CTL[7];②首次确诊CTL;③患者及家属均签署知情同意书。排除标准:①单纯药物治疗;②颈部有外伤者,创面较大无法直接缝合;③ 药敏实验结果为耐多药结核者;④合并其他恶性肿瘤者;⑤患有精神疾病者。按照引流方式不同分为对照组36例和观察组48例,两组一般资料比较,差异无统计学意义(P>0.05)。见表1。

表1 两组一般资料比较 [n(%)]
1.2 方法
1.2.1药物治疗 所有入组CTL患者手术前进行治疗,采取异烟肼-利福平-吡嗪酰胺-乙胺丁醇药物治疗方案,连续治疗半个月。存在细菌性感染者,需应用抗生素治疗,待水肿等症状明显减轻后即可准备手术。术后继续口服抗结核药物9个月,停药后按时复查,每3个月复查1次且随访2年。治疗期间需谨遵医嘱,不得自行停药、减药。
1.2.2手术方法 术前采用超声和颈部CT薄层增强扫描,评估脓腔位置、大小范围以及淋巴结病变情况。采取病灶清除+区域淋巴结清扫+VSD治疗。
1.2.3术后引流 对照组采用硅胶管引流,硅胶管引流另行戳口,不经原切口引出。观察组按照创面大小和形状使整个创面覆盖生物透性敷料,使其密闭性良好,防止渗液漏气。将负压调节在-450~-125 mmHg后,检测负压效果,打开吸引阀门,查看生物透性敷料是否有下陷,薄膜下有无液体淤积。当敷料无下陷,有渗液淤积时说明负压吸引效果不好。两组均确保术后引流管畅通,避免感染。
1.3 观察指标两组引流拔管指征[6]:对照组24 h引流量小于5 ml,切口无红、肿、热、痛等感染,方可拔除引流管,并在切口处应用宽弹力带加压包扎。观察组24 h引流量小于2 ml,手术切口无红、肿、热、痛等感染,颈部彩色超声显示手术区无积液,手术创面已有肉芽组织填充,引流管皮肤内长度≥5 cm 分次拔除,<5 cm一次拔除,拔出后切口处不作加压包扎。统计带管至拔管期间的总天数,术后住院时间,带管期间所引流出的总液体量,切口愈合不良:住院期间以及出院后1个月出现切口感染、脓肿、积液等为切口愈合不良[6]。术后复发:随访1年,观察患者是否出现切口感染、淋巴结持续肿大、化脓、破溃等。切口疼痛度:术后1天采用视觉模拟量表(VAS)对两组患者进行疼痛评估,“0”代表无痛,“1~3”代表轻度疼痛,“4~6”代表中度疼痛,“7~10”代表重度疼痛[6]。比较两组总疼痛率情况。
1.4 统计学方法采用SPSS 22.0统计软件进行数据处理。计量资料以均数±标准差表示,比较行t检验;计数资料以n(%)表示,比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组术后带管时间、住院时间、引流量比较与对照组相比,观察组带管时间明显延长,引流量明显增多(P<0.05),但两组住院时间比较差异无统计学意义(P>0.05),见表2。

表2 两组术后带管时间、住院时间、引流量比较
2.2 两组术后切口愈合及复发情况比较观察组术后切口不良率为10.42%,术后1年复发率为14.58%,均显著低于对照组(P<0.05),见表3。
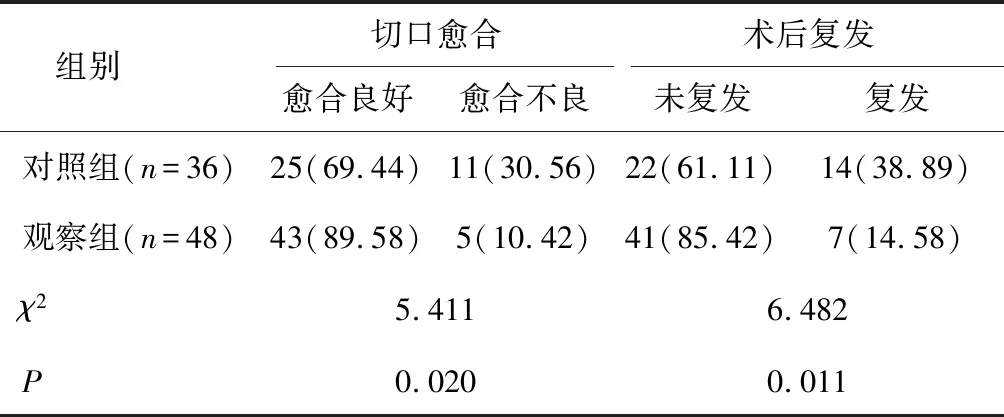
表3 两组术后切口愈合及复发情况比较 [n(%)]
2.3 两组切口疼痛情况比较术后1天,两组总疼痛率比较差异无统计学意义(P>0.05),见表4。

表4 两组切口疼痛情况比较 [n(%)]
3 讨论
据资料统计,CTL约占淋巴结结核的78%,好发于青少年[8]。CTL患者大多数结核分枝杆菌是从口腔内龋齿或扁桃体入侵,经淋巴管侵犯颈部淋巴结[9]。通常采用手术联合药物治疗,术后进行VSD辅助治疗,能在很大程度上减轻患者的痛苦,改善切口愈合,提高治疗效率[10]。
现阶段对于VSD应用较为广泛,VSD技术是将创面与外界隔绝,对其进行持续负压吸引的新型引流方式[11]。既往发现VSD治疗能保护创面避免交叉感染;负压引流让创面无坏死组织,减少了渗出液聚积,同时减少组织及肉芽水肿,增加创面血液循环,刺激肉芽组织生长[12,13]。另外闫永宏等[14]发现VSD在深度烧伤患者中的应用,可促进移植胶原代谢,利于植皮成活,促进伤口愈合,缩短治疗时间。赵大卫等[15]认为VSD的主动引流在某些方面优于被动引流,如VSD是主动负压吸引的方式,则可以引流出较多的创面渗出液,另一方面为避免拔管后加压包扎影响切口愈合,则选择延长带管时间。本文结果显示,VSD能明显延长带管时间、引流量明显增多,与上述研究结果一致,但两组住院时间无明显差异,提示VSD延长带管时间未明显延长患者住院治疗时间。针对两组拔管后不能立即出院,原因在于:出院指征需根据患者身体的综合恢复情况(如体温正常,不适症状消失,引流管已拔除,手术切口愈合良好,精神状态佳,血常规等各项实验室指标均正常);而两组拔管后不同时间出院是由于观察组延长了带管时间,创面愈合、引流量等对照组更好才进行拔管,故拔管后住院时间会减少。
对于患者切口愈合及术后复发情况,有研究提出与管道引流堵塞、引流不彻底、细菌炎症液体聚集等有关[16]。本研究结果显示,观察组术后切口不良率以及复发率明显低于对照组,说明VSD治疗能有效控制切口不良率以及术后复发率。另一方面,VSD敷料的密闭性为切口创面修复创造了有利条件。可见VSD在彻底引流出渗出液后,清除细菌聚集,同时注重带管期间的管道护理,避免管道不畅通,能有效改善切口愈合及复发率。
既往研究显示[17,18],VSD应用于骨科急性软组织损伤、胰十二指肠切除术、烧伤等疾病中能缓解患者的疼痛。黎鸿章等[19]将VSD应用于53例深度烧伤患者中治疗7 d后,发现患者血清中致痛因子明显降低,可见VSD能抑制致痛因子生成,达到有效缓解疼痛的目标。然而,目前临床上关于CTL术后应用VSD对患者疼痛度的影响研究甚少,本文结果显示,两组切口总疼痛度比较,差异无统计学意义。说明相较于常规引流管引流,CTL患者术后应用VSD治疗并未增加患者的疼痛程度,符合黄崇根等研究[20]。但至于VSD是否可以改善患者疼痛效果,还需扩大研究标本进一步探究。
综上,VSD能有效降低CTL患者的切口愈合不良率和术后复发率,应用效果良好。

