不同放射治疗技术对全脑全脊髓放疗患者血液学毒性的影响
张扬琼,杨华君,罗日顺,邓官华,张平,蔡林波
广东三九脑科医院肿瘤综合治疗中心,广东 广州 510510
前言
全中枢神经系统放疗又称全脑全脊髓放疗(Craniospinal Irradiation,CSI),其放疗照射范围包括全脑和全脊髓,临床上多应用于恶性程度较高、易发生脑脊液播散的中枢神经系统肿瘤,如髓母细胞瘤、中枢神经系统恶性淋巴瘤和生殖细胞瘤等[1-2]。目前,三维适形放疗(Three-Dimensional Conformal Radiation Therapy,3DCRT)和调强放疗(Intensity-Modulated Radiotherapy,IMRT)是实现CSI的两种常规技术。相对于3DCRT 技术,IMRT 技术可通过多叶光栅的运动来调整射线强度,降低周围正常组织和危及器官受照射剂量,提高靶区剂量的适形度[3-6]。目前3DCRT 和IMRT 计划对全中枢神经系统肿瘤患者血液毒副作用的报道较少,因此本研究针对上述问题进行一个回顾性分析。
1 资料与方法
1.1 临床资料
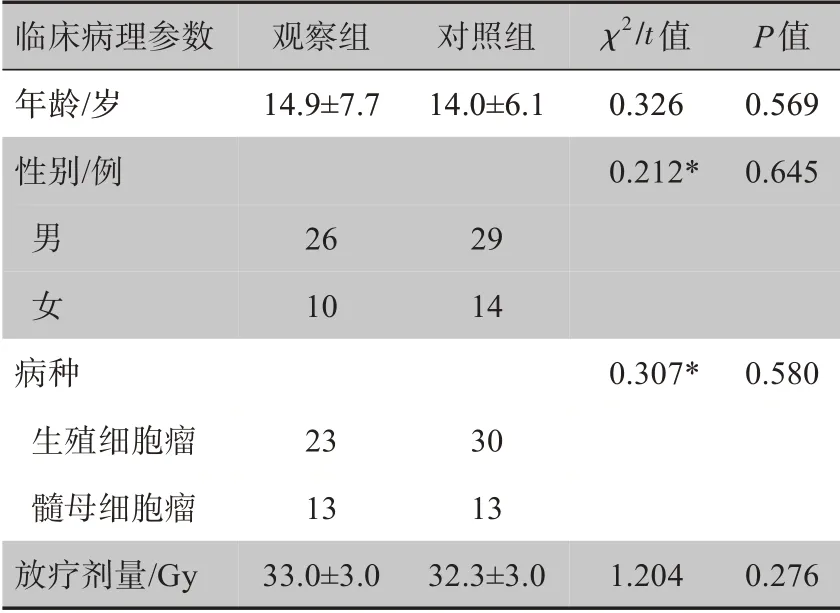
表1 79例CSI患者临床资料Table 1 Clinical data of 79 patients receiving craniospinal irradiation(CSI)
1.2 放疗主要仪器设备
Varian Unique 型直线加速器、Varian Eclipse 13.6放疗计划系统;BrainLab ExacTrac 图像引导系统;Simens16 排大孔径CT 模拟机、头体一体式固定板、真空垫、头颈肩热塑膜及体膜热塑膜(广州科莱瑞迪医疗器材股份有限公司)。
1.3 方法
1.3.1 模拟定位将真空垫放于头体一体板适当位置,患者仰卧于真空垫上,双上臂伸直置于身体两侧,肩部放松,两肩齐平,两侧外耳孔等高,使体中线与板轴一致,真空垫吸气使人与垫充分贴合,分别用头颈肩热塑膜及体膜固定颅顶至股骨上段等身体部分(图1)。待30 min 热塑膜完全冷却后,于头部、胸部、腹部贴3 组标记点,开始行Simens 大孔径CT 扫描,层厚5 mm,扫描范围为颅顶至坐骨结节下2 cm。CT扫描完成后,将图像传输至放疗计划系统。

图1 CSI定位示意图Figure 1 Example of CSI positioning
1.3.2 靶区勾画及计划设计医师依据RTOG 及ICRU 83 号报告,依次勾画靶区(Planning Target Volume,PTV)和危及器官(Organs-at-Risk,OAR)。对照组患者行3DCRT,全脑采用两野对穿照射,脊髓根据长度分1~2 段单射野照射,90% 等剂量线覆盖PTV;观察组行IMRT,全脑采用3~5 射野照射,脊髓根据长度分1~2 段照射,每段2 斜野照射,95%等剂量线覆盖PTV。PTV处方剂量为28.8~36.0 Gy/18~22次,分次剂量为1.6~2.0 Gy,两组剂量分布如图2所示。
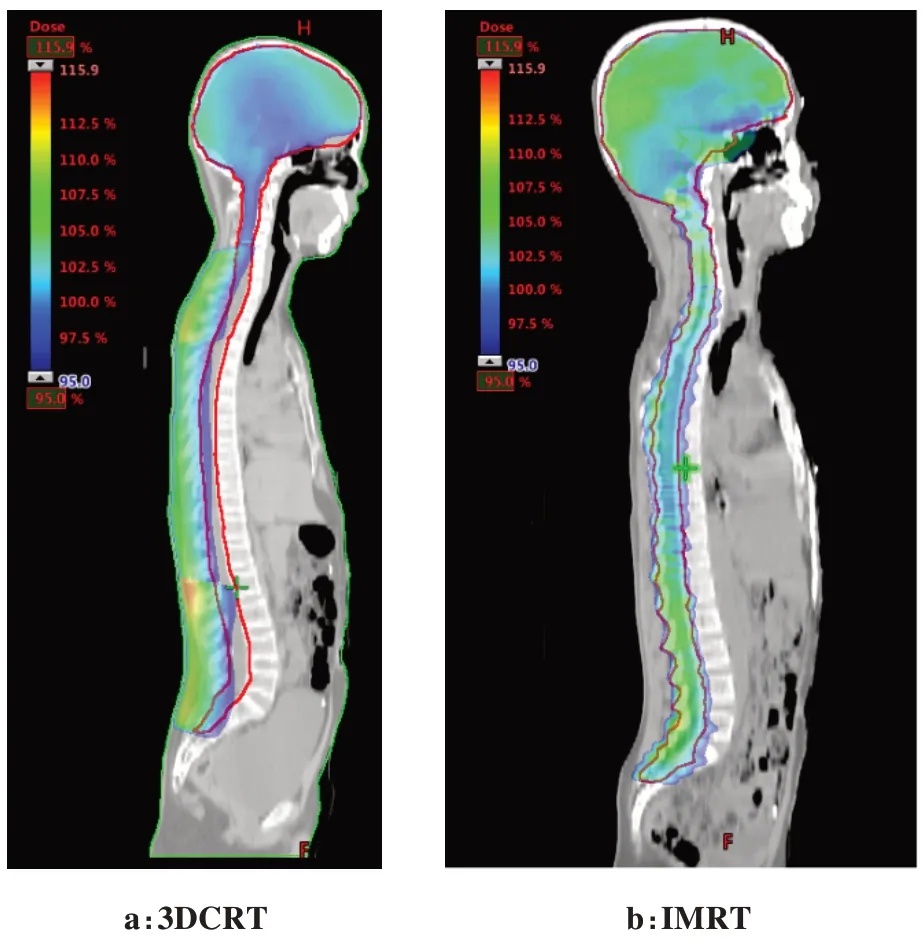
图2 3DCRT和IMRT计划剂量分布图Figure 2 3DCRT and IMRT planned dose distributions
1.3.3 治疗方法和监测指标患者均在同一台加速器(Varian Unique)上摆位治疗,射线能量为6 MV,剂量率设定为400 MU/min,5 次/周,放疗期间、放疗后两周每周复查血象一次,记录白细胞、血小板、血红蛋白等变化,当出现3~4级骨髓抑制时暂停放疗并给予升白细胞或血小板等对症处理。骨髓抑制等级的判断标准参照WHO 的血液学急性、亚急性毒性反应分度标准[7]。
1.4 统计学分析
采用SPSS 21.0 软件对数据进行统计学分析,计量资料用均数±标准差表示,采用非参数Mann-WhitneyU检验分析,P<0.05 认为差异具有统计学意义。
2 结果
观察组和对照组的平均治疗计划完成时间分别为(29.2±6.0)和(25.9±5.0)d,差异具有统计学意义(P<0.05),如图3所示。
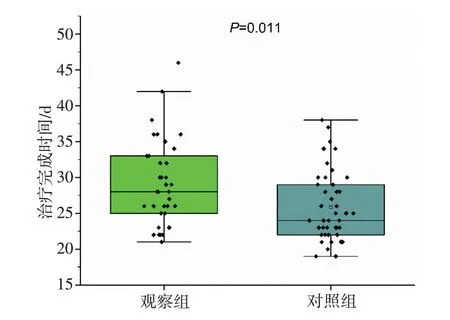
图3 观察组与对照组的治疗计划完成时间Figure 3 Treatment time between observation group and control group
2.1 放疗期间两组患者血液毒性变化
观察组在放疗期间的血红蛋白抑制程度高于对照组,两组差异具有统计学意义(z=-2.272,P=0.023);而白细胞和血小板抑制程度无统计学差异(P>0.05),见表2。
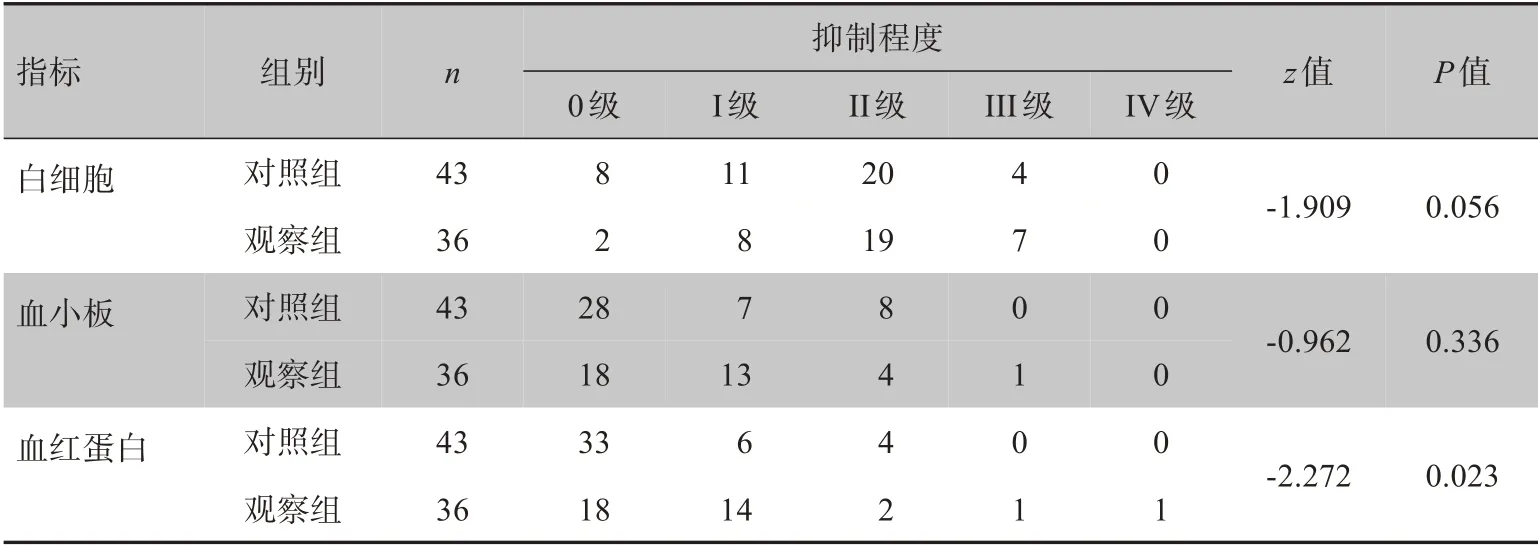
表2 两组患者放疗期间的血液毒性变化(例)Table 2 Changes of blood toxicity during radiotherapy between observation group and control group (cases)
2.2 放疗后两组患者血液毒性变化
放疗结束后2周内,观察组的白细胞和血红蛋白抑制程度高于对照组,差异具有统计学意义(z=-3.163,P=0.002;z=-3.053,P=0.002);而血小板抑制程度无统计学差异(P>0.05),见表3。

表3 两组患者放疗结束后的血液毒性变化(例)Table 3 Changes of blood toxicity after radiotherapy between observation group and control group (cases)
2.3 是否同步放化疗对血液毒性的影响
单纯放疗(60 例)与同步放化疗(19 例),两组患者的白细胞抑制程度差异具有统计学意义(z=-2.404,P=0.016);而血小板和血红蛋白抑制程度差异无统计学意义(P>0.05),见表4。
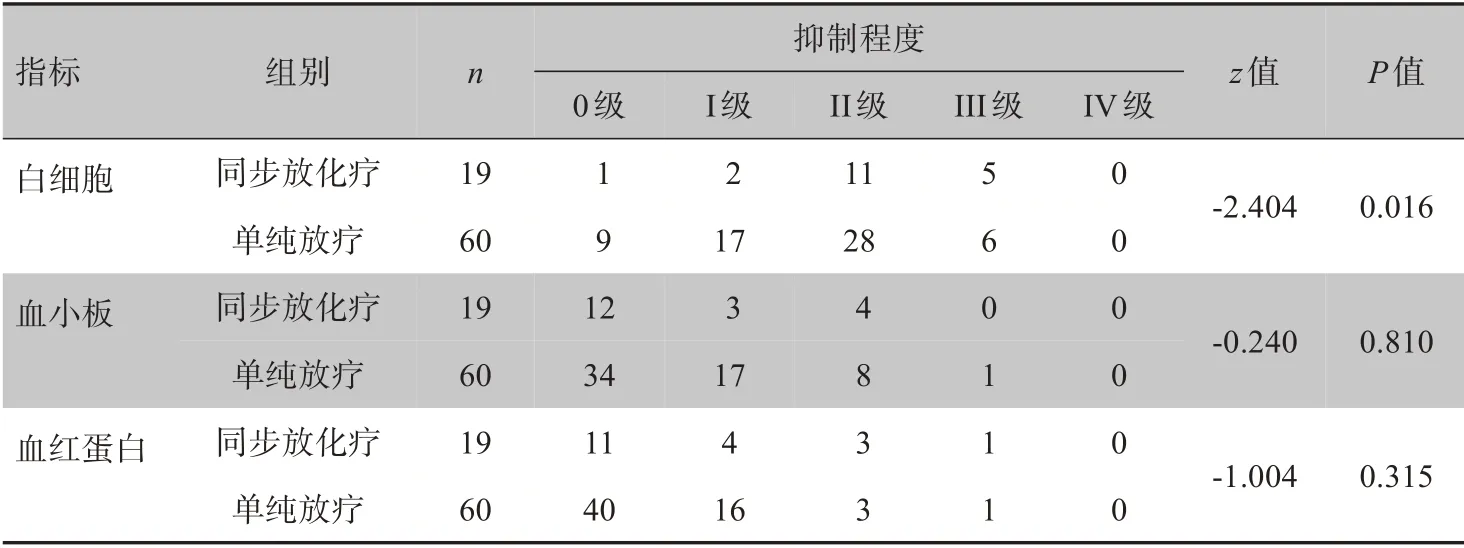
表4 化疗与否对血液毒性的影响(例)Table 4 Effect of chemotherapy on blood toxicity(cases)
2.4 全中枢后局部推量对血液毒性的影响
比较全中枢放疗和全中枢加局部推量,两组患者的白细胞、血小板及血红蛋白抑制差异均无统计学差异(P>0.05),见表5。

表5 局部推量对血液毒性的影响(例)Table 5 Effect of local boost on blood toxicity(cases)
2.5 不同年龄对血液毒性的影响
比较年龄≤14 岁和年龄>14 岁,两组患者的白细胞、血小板及血红蛋白抑制程度差异均无统计学意义(P>0.05),见表6。

表6 年龄对血液毒性的影响(例)Table 6 Effects of age on blood toxicity(cases)
3 讨论
CSI照射范围包括胸骨、肋骨、骨盆等。骨髓为辐射敏感组织,其创伤可引起骨髓造血功能障碍,抑制骨髓内细胞的增殖、成熟和释放。本研究发现90%的患者在放疗期间或放疗后两周出现不同程度的骨髓抑制,这与赵向飞等[8]、杨美玲等[9]及Jefferies等[10]研究结果一致。
本研究发现与对照组相比,观察组放疗期间的血红蛋白、放疗结束后白细胞和血红蛋白的抑制程度尤为严重。这可能是由于3DCRT采用源皮距单射野照射,剂量无法均匀覆盖靶区,腰椎与骶骨衔接处欠量;而IMRT 采用等中心照射,可通过多叶光栅的运动来调制射线强度,能更好地提高靶区剂量的均匀性和适形度[11-13]。相同处方剂量情况下,观察组的脊髓能接受更高的放疗剂量,进而导致观察组的骨髓抑制比对照组严重。Peñagarícano 等[14]的研究结果表明相较常规全中枢放疗,全中枢螺旋断层放疗的全身累积剂量要比常规放疗高6.5%。黎静等[15]的研究表明IMRT 计划的靶区剂量适形度及射野衔接部位的剂量均匀性均优于3DCRT 计划,然而在6 Gy以下的低剂量照射区域,IMRT计划要比3DCRT计划照射范围大。虽然3DCRT 计划在低剂量区要优于IMRT 计划,但IMRT 具有照射调控的优势,可以把高剂量区最大限度地限制在靶区范围内,从而避免正常组织的损伤[16-18]。此外,对于低剂量照射区域较大是否会加重患者的骨髓抑制程度尚存争议[19-20]。
中枢神经系统肿瘤具有易播散的特点,常在术后行CSI,而化疗可以延长某些高危险患者的存活期,术后放疗联合化疗能减少放疗的剂量和毒副作用[21]。髓母细胞瘤术后放化疗联合治疗的5年生存率为50.1%[22],但是肿瘤化疗药物在抑制癌细胞和杀伤癌细胞的同时,也会对肿瘤患者的正常组织器官产生损害,其中,骨髓抑制是化疗药物使用中最为常见的剂量限制性毒性[23]。本研究表明同步放化疗比单纯放疗的骨髓抑制程度更为严重(P<0.05),这与唐滟等[24]、Elting等[25]及Manus等[26]研究结果一致。
急性血液学毒性是CSI最为常见的一种副反应,直接影响放疗的连续性和疗效,增加治疗时间和经济负担[27]。滕开原等[28]观察了63 例髓母细胞患者,发现因血液学毒性导致放疗时间明显延长(超过50天),且患者预后较差。本研究发现观察组治疗完成时间要比对照组长,差异有统计学意义(P<0.05)。这可能是由于观察组的骨髓抑制比对照组更为严重,导致治疗时间增加。因此,应严密观察病人在IMRT中血象变化。Huang等[29]报道患者年龄越小,脊椎骨在骨骼的构成比例越大,在接受放疗时可能有更多椎骨接受照射,急性血液学毒性更明显。本研究通过比较年龄≤14 岁与年龄>14 岁的骨髓抑制程度,发现两者差异并无统计学意义(P>0.05),这可能与本研究在年龄分组和病例较少有关系。
如何制定一个合理的放疗计划,既能保证靶区所需的照射剂量,又能同时降低靶区周围正常组织和危及器官的受照剂量,进而减少患者血液毒副作用,是一个非常重要的问题。相对于3DCRT 计划,IMRT 计划的靶区剂量分布比较理想,但每个角度下子野数较多,治疗时间较长,不适用于病情较危重的患者[30-31]。3DCRT 计划的治疗速度相对较快,放疗期间血红蛋白及放疗后白细胞、血红蛋白抑制程度较低,可用于急诊放疗患者。总而言之,在选择放疗方案时应从靶区剂量、正常组织的照射量以及病情程度等多方面综合考虑来选择最优的计划方案。

