左心房CT指导下房间隔穿刺研究
谭明,商丽华,孙晓燕,张艺民,谭鹏进,刘建国
房间隔穿刺通过卵圆窝进入左心房,是进行肺静脉、左侧旁道消融及左心耳封堵等的关键步骤。右心房位于心脏解剖位置的偏前、偏右,左心房位于偏后、偏左,因此房间隔呈一定程度的顺时针转位;由于心脏处于自上向下的顺时针扭转状态,因此低位房间隔比高位房间隔的顺时针转位角度更大[1]。真性房间隔,即原发隔为卵圆窝及其环绕的前部、下部肌束。卵圆窝为房间隔最薄处,其周围包绕较粗肌束。继发隔为卵圆窝上部、后部肌束,主要为上腔静脉与右上肺静脉间心房折叠部分,其内层填充心外膜脂肪组织。卵圆窝后下部分为下腔静脉延续;前下部分与欧式嵴(Eustachian ridge)相连,该部位外侧为房室沟。卵圆窝前上部为心包横窦和主动脉根部[2]。因此,卵圆窝是穿刺房间隔的唯一通路,穿刺导管通过卵圆窝后因阻力较小,易于操作,且进入左房空间合适,易于操作。卵圆窝解剖位置与角度存在个体差异,穿刺点偏离卵圆窝往往使导管操作困难,任何非通过卵圆窝的穿刺均可能穿过右房壁再进入左房,造成心脏填塞。若穿刺偏前、偏上损伤主动脉可造成严重并发症。因此,准确定位卵圆窝是房间隔穿刺成功的关键。
鉴于卵圆窝及其周围解剖的复杂性,二维X线定位卵圆窝缺乏明确的解剖标志,熟练操作需积累一定经验,初学者穿刺失败风险较高。房间隔穿刺需要首先定位冠状窦及左房下缘,冠状窦电极是重要标志物。左房肺静脉CT可以明确心大静脉走行及位置,并且可以准确评估卵圆窝角度与范围[3],因此,可指导X线房间隔穿刺针高度及右前斜(RAO)角度,增加穿刺成功率,缩短穿刺时间,降低并发症风险,提高穿刺效率及安全性。
1 研究方法
1.1 研究对象本研究纳入2019年1月至2020年6月于清华大学第一附属医院北京华信医院行房颤消融并完善左房CT患者86例。入选标准:①症状性房颤且抗心律失常药物控制不佳;②年龄18~85岁。排除标准:①合并恶性肿瘤,或疾病终末期,预期寿命<1年;②风湿性心脏病主动脉瓣或者二尖瓣中-重度狭窄,二尖瓣重度关闭不全;③未纠正的甲状腺功能亢进或减低;④急性心肌梗死或者冠状动脉支架植入术后<1月;⑤既往消化道大出血、颅内出血病史;⑥肝硬化;⑦拒绝或者不耐受抗凝药物。完善左房CT检查,若左房CT提示心耳血栓,则进一步完善经食道心脏超声明确血栓诊断,并抗凝3月后复查血栓消失后再行消融。所有患者围术期均接受规律抗凝。
1.2 左房CT成像方法本研究CT影像资料采用Philips256层螺旋CT扫描。受试者采用仰卧位,单次呼气末屏气扫描,屏气时间4~7 s,扫描范围从主动脉弓至心底部。扫描参数为80~120 kV,280~350m As/转,准直128×0.625,螺距0.18,旋转时间330 ms,矩阵512×512,层厚0.9 mm、间隔0.45 mm,扫描视野250 mm。患者肘静脉采用单筒高压注射器以4~5 ml/s的速度注入非离子型对比剂碘海醇(350 mgI/ml),剂量1.0 ml/kg。注射对比剂3 min后采集图像。
1.3 CT定位穿刺点原始图像通过Sante DICOM软件读取,利用多平面重组(MPR)技术重建冠状面、矢状面。首先,在横断面定位卵圆窝穿刺点:由左房顶部向底部扫描,卵圆窝为房间隔开始变薄处,一般与右下肺静脉开口处于同一水平或略低。其次,在横断面测量卵圆窝与竖直线的角度(以A表示),穿刺角度即为右前斜位RAO(90°-A)。在矢状面定位心大静脉最低水平面(即为冠状窦电极最低位置)及冠状窦开口平面;同时,在矢状面再次确认心大静脉走行于左房最低部。选择Field of View(FOV)标记穿刺点,在矢状面测量预计穿刺点距心大静脉最低点及冠状窦开口的距离(以D及D'表示)。测量该点临近单个椎体高度(以S表示,由椎体上缘至下一椎体上缘)。以椎体倍数为单位计算该点距冠状窦电极最低点距离(D/S)及该点距冠状窦距离(D'/S),根据以上两个距离指导穿刺针高度。若D'/S值较小,则要避免穿刺偏低误入冠状窦。在右前斜RAO(90°-A)时,指导穿刺针顺时针转至垂直于该平面进行穿刺,图1。
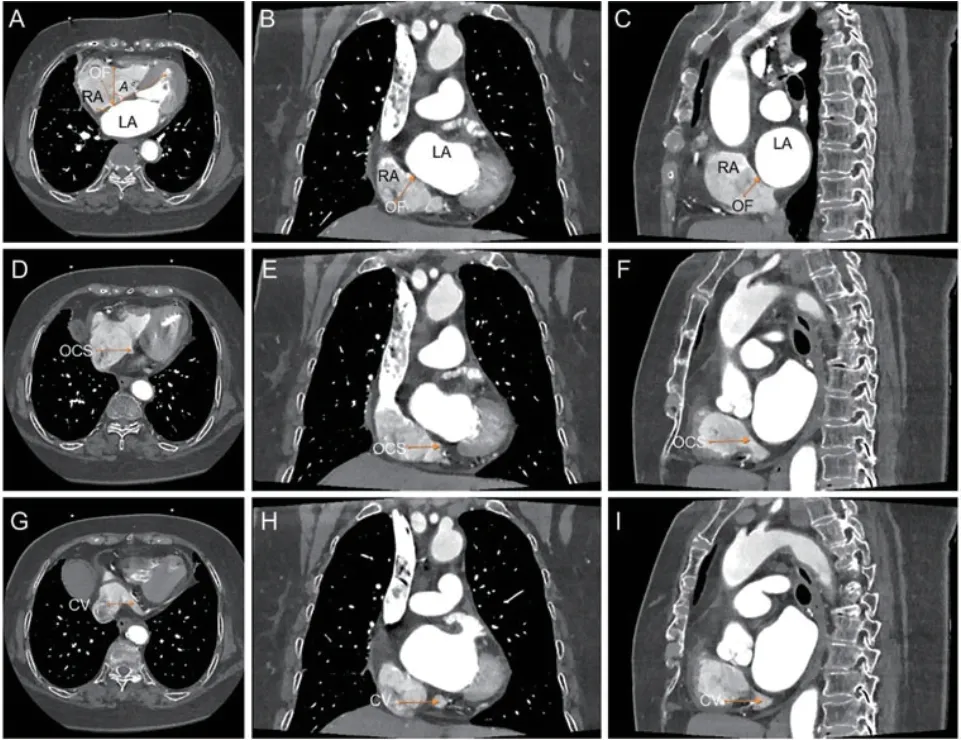
图1 左房CT定位卵圆窝穿刺点方法
1.4 穿刺方法在X线透视下,经左侧锁骨下静脉放置冠状窦电极,以此标示左房下缘。将指引导丝送至上腔静脉,沿导丝送入穿刺鞘和扩张鞘。将带针芯的房间隔穿刺针送至距扩张鞘远端3 cm处,撤出针芯。在正前后位(AP)从上腔静脉回撤穿刺管至右房。根据D/S值估计卵圆窝距冠状窦电极的椎体高度,并根据穿刺鞘管两次跳跃明确卵圆窝穿刺点。于RAO(90°-A)将房间隔展至最大,将穿刺鞘顺时针旋转垂直抵住卵圆窝,穿刺针快速推进即可穿过卵圆窝膜部。通过注射造影剂,可见造影剂呈线状喷出,证实穿刺针进入左房,小心推送穿刺鞘管,避免推送过多损伤左房顶部或左心耳基地部。在LAO40再次送入导丝进入左上肺静脉,进一步推送扩张鞘进入左心房。回抽鞘管并用肝素盐水冲管。第二次房间隔穿刺步骤同前,位置较第一次穿刺点偏前,图2。
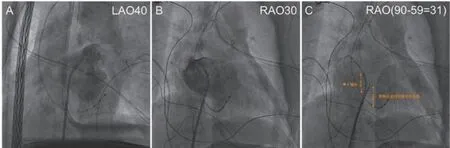
图2 X线下房间隔穿刺术
1.5 观察指标收集患者房颤病程时间、房颤类型、NYHA心功能分级,心脏超声指标及化验资料。心脏超声测量左心房前后径(LA)、左心室舒张末期内径(LVEDD)、右心房前后径(RA)、右心室舒张期末径(RV)及左心室射血分数(LVEF),射血分数采用Simpson二平面法测量。左房CT所提供的卵圆窝角度、卵圆窝距冠状窦静脉最低点及开口的距离。
1.6 统计方法所有统计分析应用IBM SPSS 22.0版本。对于基线数据,符合正态分布的计量资料数据采用均数±标准差(±s),非正态分布采用中位数及四分位数间距表示;计数资料数据采用例数及百分率。符合正态分布及方差齐性者线性回归选择Pearson相关性分析,不符合正态分布者采用Spearman相关分析。P<0.05为差异具有统计学意义。
2 结果
2.1 患者基线资料收集完成房颤消融并完善左房CT患者86例,平均年龄为(67±9)岁,女性占37.2%,持续性心房颤动患者占25.6%,房颤病程中位数12月。患者一般检查及实验室指标见表1。

表1 患者基线资料
2.2 卵圆窝解剖特点分析86例房颤患者左房CT,卵圆窝与竖直线的角度为(57.3±8.5)°,最小37°,最大79°;计算穿刺时RAO角度(32.7±8.5)°。预计穿刺点距心大静脉最低点的竖直距离(28.4±7.4)mm,最小14.0 mm,最大51.0 mm;预计穿刺点与冠状窦开口竖直距离(19.8±5.9)mm,最小8.2 mm,最大32.4 mm。单个椎体高度为(23.9±2.1)mm。通过计算上述参数,预计穿刺点距冠状静脉最低点约(1.2±0.3)个椎体,距冠状窦开口约(0.8±0.3)个椎体。
2.3 左房CT指导的房间隔穿刺根据左房CT提供参数,个体化定位穿刺点,所有患者均成功实施房间隔穿刺,无并发症发生。对于房间隔顺时针转位过小(A<45°)患者,RAO 45°为穿刺时投射角度,若房间隔顺时针转位偏大(A超过60°),RAO 30°为投射角度。对于房间隔转位角度过大患者,为使穿刺针垂直房间隔而过度转动穿刺鞘管可能会使鞘管尖端滑出卵圆窝。因此,在保证穿刺针在卵圆窝的前提下,尽量使其垂直卵圆窝穿刺,可提高穿刺成功率与安全性。
2.4 卵圆窝角度的相关性分析我们进行卵圆窝角度的相关性分析,未发现其与心脏超声提示的左房、右房前后径大小相关,未发现其与年龄、身高、体重、房颤病程等具有相关性(表2)。提示卵圆窝解剖具有一定个体差异及独立性,术前进行左房CT检查对于评估卵圆窝解剖具有一定的指导意义。
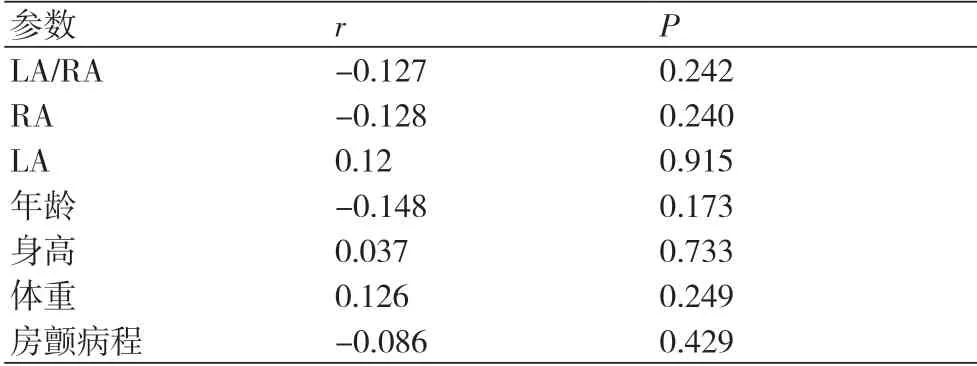
表2 卵圆窝角度的相关性分析
3 讨论
本研究是首次通过左房CT综合评估卵圆窝解剖、距心大静脉及冠状窦距离指导房间隔穿刺的研究,为优化房间隔穿刺提供依据。卵圆窝解剖存在个体差异,我们依据左房CT精确定位房间隔,提高穿刺安全性和成功率,尤其适于初学者穿刺提供解剖参考。
房间隔穿刺的关键为定位卵圆窝。卵圆窝仅占房间隔面积(18.3±9.0)%,上下径(12.1±3.6)mm,前后径(14.1±3.6)mm[4]。左房CT可明确卵圆窝范围大小和成角。CT定位的卵圆窝如何转化到二维X线的临床实践是关键。冠状窦及冠状静脉在X线下不显影,通过冠状窦电极可确定心大静脉走行。结合CT测量穿刺点到心大静脉最低点距离,可通过冠状窦电极最低点距离指导穿刺针距离。测量CT冠状窦距穿刺点距离,判断穿刺针高度的安全距离,避免误入冠状窦。其次垂直穿刺卵圆窝,避免误伤心耳、左房后壁等结构。当穿刺鞘垂直抵住卵圆窝时,推送穿刺针对卵圆窝作用力最大,且穿透卵圆窝后指向左侧肺静脉,心房内留给穿刺针的安全空间足够大。根据X线椎体和冠状窦电极定位,对卵圆窝穿刺提供解剖定位,优化穿刺步骤,缩短穿刺时间,提高穿刺安全性。
我们研究发现,左房CT提示RAO 32.7°左右是穿刺的最佳角度,可最大程度展开房间隔。实际操作中,RAO 35°~40°是较常用的投射角度。研究与既往常用的穿刺RAO 45°不同[5],我们认为45°可能是室间隔展开最大角度,而非房间隔。王珏等[6]报道增强心脏CT显示房间隔角度为(33.03±6.86)°,与我们的研究基本一致。房间隔比室间隔要更顺钟向转位,因此穿刺RAO角度应更小。
对于房间隔膜部瘤患者,垂直卵圆窝穿刺可增加穿刺成功率,缩短穿刺时间。但是,对于房间隔修补术后患者,精准定位卵圆窝最薄处十分必要,此时CT定位的穿刺点转化到X线下仍有误差。心腔内超声(ICE)可实时显示心脏解剖结构,对于指导房间隔穿刺有重要作用[7,8]。心腔内超声对于指导房间隔穿刺具有安全性、高效性,对于特殊病例,如房间隔膜部瘤[9,10]、房间隔修补术后、二尖瓣置换术后等有显著指导意义[11-13]。
左房CT作为常规术前检查,可评估肺静脉和心耳解剖,协助房颤消融手术。CT作为目前评估房间隔解剖最精确的检查,分辨率可达0.6 mm,对于指导房间隔穿刺有重要价值。在本项研究中,左房CT作为常规术前检查,不仅提供卵圆窝解剖,而且提供肺静脉和心耳解剖结构。虽然经食道心脏超声是鉴别左心耳血栓的金标准,但左房CT对于评估左心耳血栓同样具有较高的诊断价值[14]。阵发房颤已接受规律抗凝行射频消融患者,不进行经食道心脏超声检查对于高血栓风险患者是安全可行的[15]。因此,对于阵发房颤患者,我们的经验认为左房CT可作为替代经食道超声的术前检查,不仅可明确有无左心耳血栓,且能提供房间隔及肺静脉解剖,指导卵圆窝穿刺。
本研究中,所有患者均成功实施房间隔穿刺,并顺利完成左房操作,无并发症发生。房间隔穿刺失败主要原因为无法定位卵圆窝,虽然对于有经验的术者其发生率较低,但是误伤其他组织可能导致严重并发症,甚至威胁生命。房间隔穿刺严重并发症包括急性心包填塞,发生率0.8%~1.3%[16,17];系统性栓塞及主动脉穿孔[18]。定位卵圆窝失败可能导致穿刺偏后刺穿心房后壁,或偏前误伤主动脉。对房间隔解剖不熟悉是导致并发症的主要原因,通过我们的研究,左房CT可以明确卵圆窝解剖特点,协助定位穿刺高度与角度,降低穿刺风险。
本研究为小样本研究,大部分患者心脏解剖正常。对于房间隔修补及先心病术后患者,左房CT能否进一步指导穿刺有待进一步研究。左房CT检查体位为双臂置于头顶,与房间隔穿刺时双臂置于身体两侧不同,可能因膈肌高度对心脏位置产生影响。但是我们认为以冠状窦静脉最低点作为原点可消除此干扰,并不影响卵圆窝定位。我们操作中的冠状窦电极均由左侧锁骨下静脉入路放置,与经股静脉入路放置不同,电极高度可能会有3 mm偏差。
本研究完整提供以左房CT定位卵圆窝及穿刺角度辅助X线下房间隔穿刺方法,提高穿刺效率及安全性,降低并发症风险,可为理解房间隔穿刺提供解剖支持。

