颞下经小脑幕入路显微手术治疗高血压脑干出血的临床效果
冷景兴 刘诗衡 向 晖
1.江西省人民医院神经外科,江西南昌 330038;2.江西省瑞昌市人民医院神经外科,江西瑞昌 332200
高血压脑干出血是一种由高血压引发的脑内毛细血管或动静脉破裂而导致的脑血管病变,多发于老年人,具有疾病进展快、病情危急、个体差异大、临床症状复杂、病死率高的特点,较为凶险,如果没有及时进行治疗危害巨大,严重的会对患者的生命安全造成影响[1]。脑干部分含有较多的网状结构、神经核团以及神经传导纤维, 是各种复杂生命功能开展的关键点,因此大部分患者会存在严重的后遗症[2]。 由于脑干出血手术难度较大,因此之前针对此类患者,国内外均给予保守治疗,如今医疗技术不断发展,显微技术也得到提高,外加神经电生理监测的实时应用,促使高血压脑干出血患者的手术治疗成为现实,不仅可以给予患者有效的救治,且能保证患者预后良好。 相关研究指出,颞下经小脑幕入路手术治疗脑部病变效果较好[3]。 本研究探讨高血压脑干出血患者应用颞下经小脑幕入路手术治疗的效果。
1 资料与方法
1.1 一般资料
选取2018年1月至2021年3月江西省人民医院收治的50 例高血压脑干出血患者作为研究对象,按照随机数字表法将其分为对照组与研究组,每组各25 例。 对照组中,女10 例,男15 例;病程3~14 h,平均(10.65±1.30)h;年龄45~61 岁,平均(58.47±1.18)岁。研究组中,女11 例,男14 例;病程3~14 h,平均(9.99±1.29)h;年龄46~61 岁,平均(57.91±1.15)岁。 两组患者的一般资料比较,差异无统计学意义(P>0.05),具有可比性。 本研究经医院医学伦理委员会审核批准(2022017)。 患者、家属均对本研究知情同意,且签订知情同意书。 纳入标准:①患者通过头颅CT 确诊为高血压脑干出血;②研究组患者家属自愿选择手术治疗;③患者既往存在高血压病史;④入院时患者的血压为140/90 mmHg(1 mmHg=0.133 kPa)。 排除标准:①存在其他导致脑干出血的疾病, 例如海绵状血管瘤、肿瘤卒中等;②存在心、肾、肝功能障碍者;③存在凝血障碍者。
1.2 方法
对照组应用保守治疗,即给予预防肺部感染、控制血压、抑酸、镇静、脱水、止血、生命支持、护脑等治疗。 研究组应用颞下经小脑幕入路手术治疗,25 例患者中有24 例给予电生理监测,1 例未给予。 1 例患者的切口选择耳前直切口, 剩余24 例选择颞枕开颅马蹄形切口,上端均略微向后拐。 将一骨孔选择在颧弓根上方,洗大小为5 cm×5 cm 的一个骨瓣,骨窗下缘和颅底持平,通过骨蜡将乳突气房(开放的)进行封堵,2/3 的骨瓣出于外耳道前房。 将硬膜剪开,逐渐将颞叶抬起,将脑脊液缓慢地释放出来,在将小脑幕的游离缘剪开时需要充分保护好患者的滑车神经,将蛛网膜锐性剪开后打开环池,纵行切开脑干的色泽改变处,同时进入血肿腔并清除血肿。
1.3 观察指标及评价标准
比较两组患者的死亡率、并发症发生率、住院时间、治疗3 周后的美国国立卫生研究院卒中量表(National Institutes of Health scale score,NIHSS)[4]、 格拉斯哥预后评分(Glasgow outcome score,GOS)[5]以及治疗效果。①并发症包含轻度面瘫、消化道出血、深静脉血栓、肺部感染。 ②治疗效果通过NIHSS 进行评估,其中显效为治疗后患者的NIHSS 评分降低60%~100%;有效为治疗后患者的NIHSS 评分降低30%~<60%;无效为患者治疗后的NIHSS 评分降低<30%。总有效率(%)=(显效+有效)例数/总例数×100%。
1.4 统计学方法
采用SPSS 20.0 统计学软件进行数据分析, 符合正态分布的计量资料用均数±标准差(±s)表示,两组间比较采用t 检验,不符合正态分布者转换为正态分布后行统计学分析;计数资料采用率表示,组间比较采用χ2检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者死亡率、并发症发生率的比较
研究组患者的死亡率、并发症发生率均低于对照组,差异有统计学意义(P<0.05)(表1)。
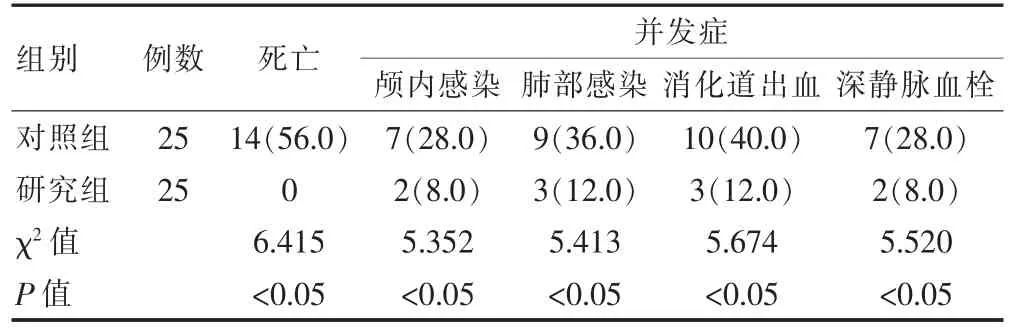
表1 两组患者死亡率、并发症发生率的比较[n(%)]
2.2 两组患者住院时间及GOS、NIHSS 评分的比较
研究组患者的住院时间短于对照组,差异有统计学意义(P<0.05)。治疗前,两组患者的NIHSS 评分、GOS评分比较,差异无统计学意义(P>0.05);治疗后,两组患者的NIHSS 评分低于治疗前,GOS 评分高于治疗前,且研究组患者的NIHSS 评分低于对照组,GOS 评分高于对照组,差异有统计学意义(P<0.05)(表2)。
表2 两组患者住院时间及GOS、NIHSS 评分的比较(分,±s)
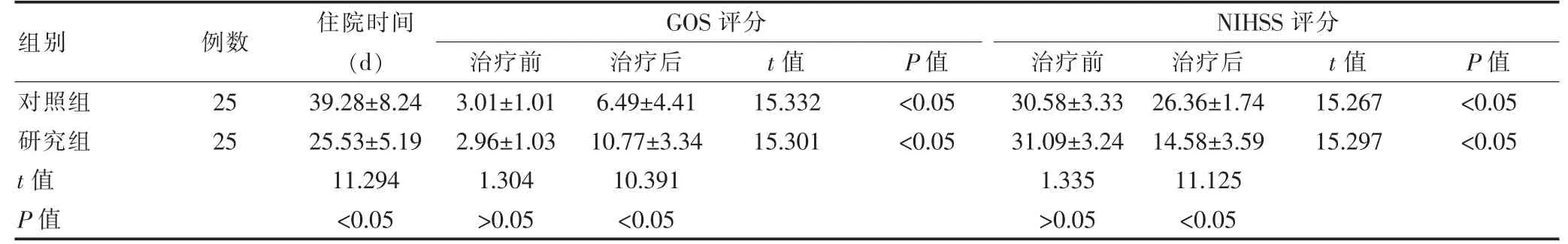
表2 两组患者住院时间及GOS、NIHSS 评分的比较(分,±s)
注 GOS:格拉斯哥预后评分;NIHSS:美国国立卫生研究院卒中量表
组别 例数 住院时间(d)GOS 评分治疗前 治疗后 t 值 P 值NIHSS 评分治疗前 治疗后 t 值 P 值对照组研究组t 值P 值25 25 39.28±8.24 25.53±5.19 11.294<0.05 3.01±1.01 2.96±1.03 1.304>0.05 6.49±4.41 10.77±3.34 10.391<0.05 15.332 15.301<0.05<0.05 30.58±3.33 31.09±3.24 1.335>0.05 26.36±1.74 14.58±3.59 11.125<0.05 15.267 15.297<0.05<0.05
2.3 两组患者治疗效果的比较
研究组患者的治疗总有效率高于对照组,差异有统计学意义(P<0.05)(表3)。

表3 两组患者治疗效果的比较[n(%)]
3 讨论
脑干是人们开展各项复杂的生命活动的关键,具有较为复杂的解剖结构,因此手术的风险较高,难度较大。高血压脑干出血是高血压导致的一种常见的脑血管疾病,因患者的血压长期处于增高状态,因此会导致动脉壁透明变性,增加其促性;另外还会导致部分细小的囊状动脉壁或动脉瘤扩张, 降低动脉耐受性,因此导致疾病发生,如果治疗不及时会导致患者死亡,严重影响患者的生命安全。 以往针对此类患者临床多给予保守治疗,但实际效果不佳,患者的病死率仍居高不下。
微创技术的不断发展,促使其微创手术方式在高血压脑干出血患者中有所应用,且效果较好,不仅可以有效清除患者颅内的血肿,还可以在降低颅内压的同时加速患者的脑血液循环[6]。 颞下入路是比较成熟的一种入路方式,可以有效处理环池、脑桥中上部及侧方的病变,安全性更高。 颞下经小脑幕入路不仅路径短,还可以最少地切开患者的脑干皮层[7]。选择外耳道上方的发迹内为入路骨窗的位置,微微往下扩张就可以达到岩骨桥的最高点,方便经颞叶提起的同时又不会导致过度牵拉[8]。 切口呈马蹄形可以保证显露更加充分,保证操作者的操作空间;直切口的选择可以更好地保护Lab 静脉。本研究选择的突破口为小脑幕游离缘和弓状隆起的中点, 电凝并将小脑幕逐层切开,可以最大程度降低损害滑车神经的概率[9-10]。 在处理脑中的血肿时, 仅通过颞下入路将小脑幕切开即可,通常无需将岩尖磨除,也无需对岩上窦进行结扎操作。 将脑干进行纵向切开之后,进入到患者的血肿腔,严格依据手术相关操作标准进行操作,取出较大的凝血块,同时避免过度牵拉脑干[11-12]。如果实际操作中患者存在活动出血的情况应通过吸引器快速找到患者的实际出血点,之后通过双极电凝(小功率)精准快速地进行止血操作[13-14]。
本研究结果显示,研究组患者的死亡率、并发症发生率均低于对照组,差异有统计学意义(P<0.05),提示高血压脑干出血患者应用颞下经小脑幕入路手术治疗可以有效降低死亡率,同时可以降低并发症的发生率。 本研究结果显示,研究组患者的住院时间短于对照组,NIHSS 评分低于对照组,GOS 评分高于对照组,治疗总有效率高于对照组,差异有统计学意义(P<0.05), 提示手术治疗可以有效提高治疗效果,改善患者的神经功能缺损情况和GOS 评分, 缩短患者的康复时间。 分析原因在于,手术操作通过合理的入路方式的选择,术中有效保护重要的解剖结构、精准、快速的止血等操作,有效保证手术治疗的效果,因此对患者的康复有利[15]。
综上所述,高血压脑干出血患者应用颞下经小脑幕入路手术治疗的效果较好,降低患者发生并发症的概率以及死亡率,同时可以改善患者的神经功能缺损情况和预后效果,缩短其住院时间,值得推广应用。

