盆底肌电刺激法联合直肠功能训练在脊髓损伤后神经源性肠功能障碍患者中的应用
顾巧萍 徐伟 周慧青

[摘要] 目的 探討盆底肌电刺激法联合直肠功能训练在脊髓损伤(SCI)后神经源性肠功能障碍(NBD)患者中的应用。方法 选择2017年1月~2020年12月浙江省台州医院收治的SCI后NBD患者76例,随机分为观察组与对照组,每组各38例。对照组患者予直肠功能训练,包括腹部按摩、直肠和肛门刺激训练和排便体位锻炼。观察组患者在对照组基础上加盆底肌电刺激法,两组均连续治疗12周。观察并比较两组患者治疗前后肠道功能定性指标(排便时间、排便频率和大便控制评分)的变化,并比较临床效果。结果 治疗12周后,两组患者的排便时间明显缩短,排便频率明显减少,大便控制评分明显上升,差异有统计学意义(P<0.05或P<0.01),且治疗后观察组患者变化幅度较对照组更明显,差异有统计学意义(P<0.05);观察组患者直肠功能恢复情况总有效率(94.74%)高于对照组(78.95%),差异有统计学意义(P<0.05)。结论 盆底肌电刺激法联合直肠功能训练用于SCI后NBD患者效果确切,能明显缩短排便时间和排便频率,提高大便控制评分,有效改善肠道功能。
[关键词] 脊髓损伤;神经源性肠功能障碍;直肠功能训练;盆底肌电刺激法
[中图分类号] R454.1 [文献标识码] B [文章编号] 1673-9701(2022)16-0082-04
Application of pelvic floor muscle electrical stimulation combined with rectal function training in patients with neurogenic bowel dysfunction after spinal cord injury
GU Qiaoping1,2 XU Wei1,2 ZHOU Huiqing3
1.Department of Orthopedics, Taizhou Hospital of Zhejiang Province affiliated to Wenzhou Medical University, Taizhou 317000, China; 2.Department of Orthopedics, Taizhou Hospital of Zhejiang Province affiliated to Wenzhou Medical University, Taizhou 318050, China; 3.Department of Rehabilitation, Luqiao Hospital, Taizhou Enze Medical Center (Group), Taizhou 318050, China
[Abstract] Objective To explore the application of pelvic floor muscle electrical stimulation combined with rectal function training in patients with neurogenic bowel dysfunction (NBD) after spinal cord injury (SCI). Methods A total of 76 post-SCI NBD patients treated in our department from January 2017 to December 2020 were selected. They were divided into the observation group and the control group using random number table method, with 38 patients in each group. The control group were given rectal function training, including abdominal massage, rectal and anus stimulation training, and bowel posture exercises. The observation group were treated with pelvic floor muscle electrical stimulation based on the control group. Both groups were treated for 12 weeks. The changes in the qualitative indicators of bowel function (defecation time, defecation frequency, and stool control score) before and after treatment were observed and compared between the two groups. The clinical effects were compared. Results After 12 weeks of treatment, the defecation time and defecation frequency in the control group and the observation group were significantly shorter than those before treatment, and the stool control scores in both groups were significantly higher than those before treatment, with statistically significant differences (P<0.05 or P<0.01). The changes in the observation group were more significant than those in the control group, with statistically significant differences (P<0.05). At the same time, the rectal function recovery in the observation group (94.74%) was better than that in the control group (78.95%), with statistically significant difference (P<0.05). Conclusion Pelvic floor myoelectric stimulation combined with rectal function training has definite effect in post-SCI NBD patients. It can significantly shorten the defecation time and frequency, increase the stool control score, and effectively improve the intestinal function.
[Key Words] Spinal cord injury; Neurogenic bowel dysfunction; Rectal function training; Pelvic floor muscle electrical stimulation
脊髓损伤(spinal cord injury,SCI)是因创伤或疾病导致脊髓结构和功能受损,可引起感觉及运动功能障碍,亦可导致泌尿及胃肠道等内脏功能紊乱[1,2]。神经源性肠功能障碍(neurogenic dysfunction,NBD)是SCI患者主要的胃肠道并发症,表现为大便失禁、便秘和排便困难,给患者带来巨大痛苦。因此,尽早重建SCI后NBD患者发直肠功能尤为重要[3,4]。直肠功能训练法是目前治疗SCI后NBD患者的最常用手段,但部分患者治疗后效果不够理想[5,6]。盆底肌电刺激法作为一种新型的无创治疗方法,治疗SCI后NBD患者具有一定的效果,但有关盆底肌电刺激法联合直肠功能训练法治疗SCI后NBD患者的效果临床报道不多[7,8]。本研究总结盆底肌电刺激法联合直肠功能训练在SCI后NBD患者中的应用,现报道如下。
1 资料与方法
1.1 一般资料
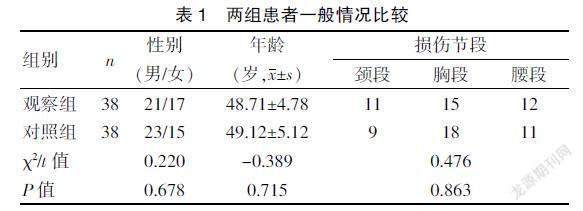
选择2017年1月~2020年12浙江省台州医院收治的SCI后NBD患者76例。纳入标准[9]:①符合《脊髓损伤神经学分类国际标准》[10]中的SCI诊断标准;②合并不同程度的排便功能障碍,且符合罗马Ⅲ诊断标准。排除标准[11]:①脊髓休克期的SCI患者;②既往有肠道手术或严重的胃肠道疾病者。通过随机数字表法将患者为观察组与对照组,每组各38例。两组一般情况比较,差异无统计学意义(P>0.05),具有可比性。见表1。本研究经浙江省台州医院医学伦理委员会审批通过,所有患者均签署知情同意书。
表1 两组患者一般情况比较
1.2 方法
(1)对照组患者予直肠功能训练,包括:①腹部按摩:于进餐30 min后,取平躺体位,顺时针按摩腹部,并以适当力量下压前推,促进肠道活动;②直肠和肛门刺激训练:将涂抹润滑剂指套戴在食指上,缓缓插入肛门,把直肠壁向肛门一侧缓慢牵拉扩大直肠腔,诱发肠道反射;③排便体位锻炼:排便时取蹲位或坐位使肛门直肠角变大,使大便易通过。(2)观察组患者在对照组直肠功能训练基础上加予盆底肌电刺激法,患者取侧卧位,将治疗棒置于直肠内,电极棒两端接电流刺激盆底组织,使盆底肌肉产生收缩运动,强度以患者能耐受为宜,20 min/次,1次/d,每周5 d。两组均治疗12周。
1.3 观察指标及评价标准
观察并比较两组患者治疗前后肠道功能定性指标(排便时间、排便频率和大便控制评分)的变化,并比较临床效果。
1.3.1 肠道功能定性指标 包括排便时间、排便频率和大便控制评分。排便时间是指坐上坐便器到完成肛周清洁时间;排便频率是指患者两次排便的间隔时间,用d/次表示;大便控制评分是参照改良Barthel指数计分法进行评估,分数为0~10分[12];其中0分为完全依赖,2分为需极大帮助,5分为需中等帮助,8分为需少量帮助,10分为完全独立。
1.3.2 直肠恢复情况评估 显效:患者治疗后形成定时规律性排便情况,1~2 d排便1次,大便性质为Bristol分型Ⅱ型或Ⅲ型;有效:患者治疗后形成定时规律性排便,1~2 d排便1次,大便性质为Bristol分型Ⅳ型;无效:未达上述诊断标准。总有效率(%)=(显效+有效)例数/总例数×100%[13]。
1.4 統计学方法
应用SPSS 21.0统计学软件进行数据分析,计量资料以均数±标准差(x±s)表示,组间比较采用t检验,计数资料以[n(%)]表示,组间比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者治疗前后的排便时间、排便频率及大便控制评分比较
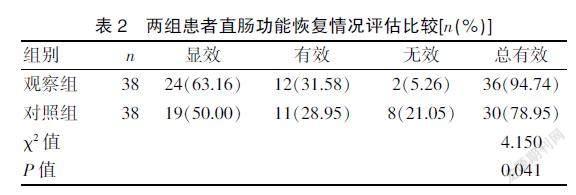
治疗前,两组患者的排便时间、排便频率及大便控制评分比较,差异无统计学意义(P>0.05)。治疗12周后,两组患者的排便时间明显缩短,排便频率明显减少,大便控制评分明显上升,差异有统计学意义(P<0.05或P<0.01),且治疗后观察组患者变化幅度较对照组更明显,差异有统计学意义(P<0.05)。见表2。
2.2 两组患者的直肠功能恢复情况评估比较
治疗12周后,观察组患者直肠功能恢复情况总有效率(94.74%)高于对照组(78.95%)(P<0.05)。见表2。
3 讨论
SCI作为一种临床严重的致残性中枢神经损伤,发病率为45%~85%,不仅对患者感觉功能和肢体运动功能造成严重损害,且影响膀胱及直肠功能[14,15]。NBD是SCI后重要的合并症之一,其发病率占SCI患者的45%~85%,处理最棘手,其发生机制主要是由于肠道部分或完全失去体神经的支配,使得结肠动力下降,加上大脑对肛门括约肌控制的丧失,肠道的生理状况改变,引起直肠功能障碍,影响患者的日常生活能力,对患者回归社会产生终身影响[16,17]。目前,对SCI后NBD患者国内外尚无有效的治疗方法,常规治疗方法很难使SCI后NBD患者的直肠功能得到恢复。
直肠功能训练法是目前最常用的肠道管理及锻炼方法,包括腹部按摩、直肠和肛门刺激训练和排便体位锻炼[18,19]。腹部按摩可促进肠道感觉反馈传入及传出反射,加上腹部的机械性刺激,可增强肠蠕动动力,减少粪便于结肠的传输时间;直肠和肛门刺激训练可把直肠壁向肛门周围牵拉,肠壁向肛门一侧缓慢牵拉扩大直肠腔,缓解肛门括约肌的痉挛,刺激肛门直肠反射,促进乙状结肠和直肠收缩,加快粪团的排出,形成直肠排便反射,保护残存的肠道功能;排便体位锻炼可使肛门直肠角变大加上重力作用有利于排便。但单纯的直肠功能训练法治疗效果毕竟有限,部分病情顽固者疗效不甚理想。
盆底肌电刺激法将治疗棒插入直肠内通过低频电流刺激盆底肌使其收缩,增强肌肉筋膜的弹性及灵敏性,协调肛门运动[20~23];还能增强盆底肌的收缩力,提高盆底肌的肌张力;还能改善肛周的局部血流,调节骶神经,局部皮肤神经纤维及肠道周边的交感、副交感神经对肠道的调控,从而提高肠道控制能力,缩短肠道管理时间,改善肠道功能[24~26]。本研究结果显示,治疗12周后,观察组患者排便时间和排便频率缩短幅度、大便控制评分上升幅度较对照组更显著,且观察组患者直肠功能恢复情况好于对照组。表明盆底肌电刺激法联合直肠功能训练在SCI后NBD患者中的应用效果优于单纯直肠功能训练,能明显缩短排便时间和排便频率,提高大便控制评分,有效改善肠道功能。
综上所述,盆底肌电刺激法联合直肠功能训练在SCI后NBD患者中的应用效果确切,能明显缩短排便时间和排便频率,提高大便控制评分,有效改善肠道功能。
[参考文献]
[1] Oyinbo CA. Secondary injury mechanisms in traumatic spinal cord injury: A nugget of this multiply cascade[J].Acta Neurobiol Exp(Wars),2018,71(2):281-299.
[2] Mourelo Fari?a M,Salvador de la Barrera S,Montoto Marqués A,et al. Update on traumatic acute spinal cord injury.Part 2[J].Med IntensⅣa,2018,41(5):306-315.
[3] 赖建华,陈舜喜.脊髓损伤的神经源性肠的研究进展[J].吉林医学,2020,41(12):3012-3014.
[4] 吴承杰,马勇,郭杨,等.脊髓损伤后神经源性肠道功能障碍发生机制及诊疗研究进展[J].中华创伤杂志,2019, 35(7):618-624.
[5] 冒海敏,张翠红.肠道功能训练联合饮食指导对脊髓损伤患者肠道康复的效果研究[J].检验医学与临床,2017, 14(Z1):287-288.
[6] 朱世琼,唐芳.综合直肠功能训练对脊髓损伤患者直肠功能重建的影响[J].实用医院临床杂志,2010,7(6):71-73.
[7] 韦春霞,孙乐蓉,廖雁琳.盆底生物反馈结合盆底肌训练治疗神经源性肠道[J].中国康复,2012,27(5):367-368.
[8] 胡群芳,朱燕飞,胡密淑,等.盆底肌康复训练联合生物反馈电刺激治疗盆底功能障碍性疾病的临床效果[J].中国妇幼保健,2018,33(18):4108-4110.
[9] Piatt JA,Nagata S,Zahl M,et al. Problematic secondary health conditions among adults with spinal cord injury and its impact on social participation and daily life[J].J Spinal Cord Med,2016,39(6):693-698.
[10] 李建军,周红俊,孙迎春.脊髓损伤神经学分类国际标准(第6版,2006)[J].中国康复理论与实践,2007,10(1):25-26.
[11] 张洁,杨德刚,李建军,等.国际脊髓损伤肠道功能基础数据集最新修订及解读[J].中国康复理论与实践,2017, 23(10):1236-1240.
[12] 张文豪,杨德刚.脊髓损伤后神经源性肠道功能障碍评估方法的研究进展[J].中国康复理论与实践,2018,24(4):401-404.
[13] 周天健,李建军.脊柱脊髓损伤现代康复与治疗[M].北京:人民卫生出版社,2006:880-881.
[14] Elliott CS,Dallas KB,Zlatev D,et al. Volitional voiding of the bladder following spinal cord injury: Validation of bilateral lower extremity motor function as a key predictor[J].J Urol,2018,200(1):154-160.
[15] Stoffel JT,Van der Aa F,Wittmann D,et al. Neurogenic bowel management for the adult spinal cord injury patient[J].World J of Urol,2018,36(10):1587-1592.
[16] Furlan JC,Urbach DR,Fehlings MG. Optimal treatment for severe neurogenic bowel dysfunction after chronic spinal cord injury: A decision analysis[J].Br J Surg,2018, 94(9):1139-1150.
[17] 朱黎婷,朱毅.脊髓損伤神经源性肠道功能障碍的诊断、评价和康复治疗现况[J].中国康复医学杂志,2013,28(12):1163-1167.
[18] 高濤,朱晓中,鲍丙波,等.脊髓损伤神经源性肠道功能障碍研究进展[J].上海交通大学学报(医学版),2018, 38(9):1116-1121.
[19] Liu CW,Huang CC,Yang YH,et al. Relationship between neurogenic bowel dysfunction and health-related quality of life in persons with spinal cord injury[J].J Rehabil Med,2019,41(1):35-40.
[20] 曹效,吴慧楠,赵海红,等.盆底肌电生物反馈电刺激对脊髓损伤患者肠道功能障碍的效果观察[J].中国康复,2019,34(11):575-578.
[21] 卢萍丹,卢惠苹,陈昕,等.盆底肌锻炼联合生物反馈刺激治疗脊髓损伤患者排便功能障碍的疗效观察[J].中国骨与关节损伤杂志,2020,35(1):80-82.
[22] Cadeddu F,Salis F,De Luca E,et al. Efficacy of biofeedback plus transanal stimulation in the management of pelvic floor dyssynergia a randomized trial[J].Tech Coloproctol,2018,19(6):333-338.
[23] Mazor Y,Jones M,Andrews A,et al. Anorectal biofeedback for neurogenic bowel dysfunction in incomplete spinal cord injury[J].Spinal Cord,2018,54(12):1132-1138.
[24] Katelyn NB,Ryan AH,Andrew DM. Neural circuits: Descending propriospinal neurons mediate restoration of locomotor function following spinal cord injury[J].J Neurophysiol,2017,117(1):215-229.
[25] 张建梅,李娜,朱亮,等.盆底生物反馈电刺激联合下肢康复机器人训练对脊髓损伤患者肠道功能的影响[J].脑与神经疾病杂志,2021,29(1):53-57.
[26] Zhang F. Structure-function evaluation of stem cell ther-apies for spinal cord injury[J].Curr Stem Cell Res Ther,2018,13(3):202-214.
(收稿日期:2021-04-19)

