标准大骨瓣减压术+额颞叶部分切除手术治疗双侧瞳孔散大脑疝患者的临床效果
陈庆锋 唐伟泰 莫浩伟 陈伟幸 梁杰培
罗定市人民医院神经外科,云浮 527200
重型颅脑损伤(STBI)是因暴力直接或间接作用于头部引起颅脑组织的严重损伤,病情严重时还会出现脑疝,主要临床症状为反复呕吐或头痛,还可能发生昏迷状态,各项生命体征发生严重紊乱,STBI颅内高压导致双侧瞳孔散大时,病死率高达60%~90%,瞳孔散大时间越长预后越差[1-3]。脑疝是由于颅内压力增高超过了脑部的自身代偿能力,脑组织从压力高处向低处转移,压迫脑干、血管及脑神经,所导致的脑干损伤及脑脊液循环通路受阻而产生的一系列严重反应。颅脑损伤后脑疝发展致双侧瞳孔散大,说明脑干功能受到严重损害,加重脑部损害,增加致残率和病死率,给患者家庭和社会带来了较为沉重的负担,需要对患者采取及时的紧急抢救治疗,纠正休克,给予清创、抗感染治疗[4-5]。标准大骨瓣减压术可迅速有效控制和降低颅内压,且骨窗较大,可以显著保证血肿及坏死脑组织得到有效清除[6]。本研究通过运用标准大骨瓣减压术+额颞叶部分切除术治疗双侧瞳孔散大脑疝患者,取得了较为满意的效果,现报道如下。
资料与方法
1、一般资料
选择2018年8月至2021年8月罗定市人民医院收治的双侧瞳孔散大脑疝患者60 例(包括重型颅脑外伤、脑出血等患者)。纳入标准:⑴均经头颅CT 和/或MRI 确诊,且患者均可耐受治疗;⑵患者的意识出现障碍并且双侧瞳孔散大不超过6 h,有自主呼吸;⑶患者的年龄<70 岁,依从性良好,临床资料完整。经罗定市人民医院医学伦理委员会审核通过。所有参与研究的患者及家属均知晓,并签署知情同意书。排除标准:⑴合并传染性疾病、严重的心肝肾等脏器功能不全及血液系统疾病;⑵依从性差,具有精神疾病、认知功能障碍、恶性肿瘤的患者;③临床资料不完整、中途退出或不配合的患者。随机数字表法将其分为对照和观察组,各30 例。对照组男20 例,女10 例,年龄19~68(36.64±5.89)岁;受伤至入院时间25 min~23 h;治疗前格拉斯哥昏迷量表(Glasgow Coma Scale,GCS)[7]评分3~8(4.19±0.51)分。观察组男21例,女9例,年龄18~69(36.85±5.79)岁;受伤至入院时间20 min~24 h;治疗前GCS 评分3~8(4.21±0.47)分。两组患者年龄、性别、受伤至入院时间等差异均无统计学意义(均P>0.05),具有可比性。
2、方法
2.1、对照组 给予标准大骨瓣减压术治疗,术后要加强病情观察,在血气监测下早期行气管切开,保持呼吸道通畅,颅内压监测,冬眠亚低温、激素、脱水药应用,积极抗感染,早期应用抗癫痫药物,注重纠正水、电解质酸碱代谢紊乱,神经营养药物应用,预防各种并发症,早期高压氧等综合治疗,能够减少病死率和伤残率,提高救治成功率和生活质量。
2.2、观察组 在对照组治疗基础上,术中做额颞叶部分切除治疗,颞极减压范围如下。⑴优势半球颞极减压范围:前4.0 cm 颞极,上部分自颞上回,深部达侧副沟或部分海马旁回,底部自颞尖向后不超过5.0 cm;⑵非优势半球减压范围:前6.0 cm 颞极,上部始自颞上回,深部达侧副沟或部分海马旁回,底部自颞尖向后不超过6.0 cm。额极减压范围:右侧前6.0 cm 额极,内侧至大脑镰,深部包括部分内侧眶回、前眶回和外侧眶回;左侧前5.0 cm 额极,内侧至大脑镰,深部包括部分内侧眶回、前眶回和外侧眶回。有效降低颅内压,预防脑膨出及恶性脑水肿发生。两组患者在接受常规护理(饮食指导、病情观察及健康教育等)的同时进行强化术后护理,主要包括监测患者术后生命体征,监测患者颅内压,引流管护理,术后并发症预防(脑梗死、肺部感染、心理护理)。
3、观察指标与疗效判断标准
⑴两组所有患者治疗前、治疗后分别行GCS 评分[8]:肢体活动、语言及睁眼反应3 个方面评价患者的意识状况,共计总分15 分,总分越高则证明患者越清醒,反之则意识障碍越重。⑵日常生活活动能力(Barthel)指数评分[9]:共10 个条目,如进食、穿衣以及洗澡等,总评分共100 分,评分越高表示患者的日常生活能力越好。⑶神经功能缺损评分[10]:分数越低,说明神经受损程度越轻。⑷观察并记录两组患者不良反应发生情况及生存率,动态复查头颅CT 或MRI,并随访6 个月以上。⑸疗效判定标准。①治愈:患者神经功能明显好转,日常生活活动能力恢复良好;②显效:患者神经功能有所好转,日常生活活动能力有所恢复;③有效:患者抢救成功,但神经功能恢复差,日常生活活动能力丧失;④无效:患者死亡。总有效=治愈+显效+有效。
4、统计学处理
运用SPSS 23.0 计算分析,符合正态分布的计量资料以均数±标准差()表示,两组患者治疗前GCS 评分、Barthel指数评分及神经功能缺损评分采用独立样本t检验,治疗前后用配对t检验,两组患者临床疗效及不良反应发生率采用χ2检验,P<0.05为差异有统计学意义。
结果
1、两组患者GCS评分结果情况
两组患者治疗前GCS评分差异无统计学意义(t=0.372 5,P>0.05);治疗后7、14、28d时,观察组GCS评分均高于对照组(t=3.925 1、5.823 4、7.601 7,均P<0.05)。见表1。
表1 两组双侧瞳孔散大脑疝患者治疗前后格拉斯哥昏迷量表评分比较(分,)
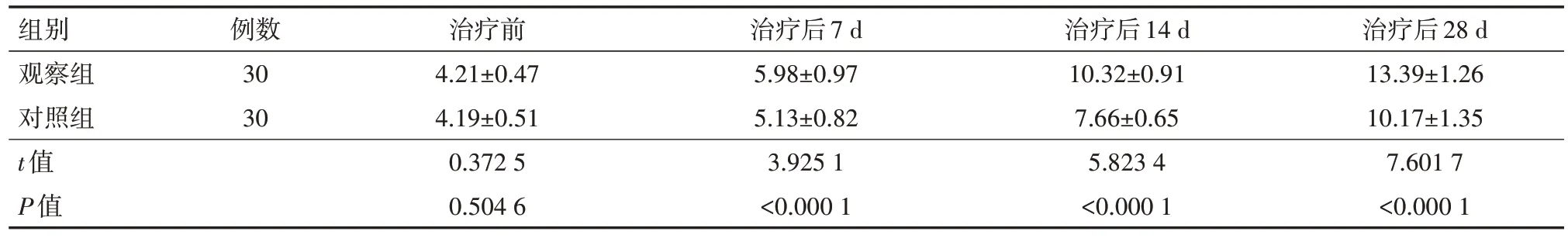
表1 两组双侧瞳孔散大脑疝患者治疗前后格拉斯哥昏迷量表评分比较(分,)
注:对照组标准大骨瓣瓣减压术治疗;观察组在对照组治疗基础上,术中做额颞叶部分切除治疗
2、两组日常生活活动能力(Barthel)指数评分结果情况
两组患者治疗前Barthel 指数评分差异无统计学意义(t=0.571 8,P>0.05);治疗后7、14、28 d 时,观察组Barthel 指数评分均高于对照组(t=5.824 6、13.716 9、15.082 6,均P<0.05)。见表2。
表2 两组双侧瞳孔散大脑疝患者日常生活活动能力(Barthel)指数评分比较(分,)

表2 两组双侧瞳孔散大脑疝患者日常生活活动能力(Barthel)指数评分比较(分,)
注:对照组标准大骨瓣瓣减压术治疗;观察组在对照组治疗基础上,术中做额颞叶部分切除治疗
3、两组神经功能缺损评分的结果情况
两组患者治疗前神经功能缺损评分差异无统计学意义(t=0.528 1,P>0.05);治疗后28 d,观察组神经功能缺损评分低于对照组(t=14.309 5,P<0.05)。见表3。
表3 两组双侧瞳孔散大脑疝患者神经功能缺损评分比较(分,)

表3 两组双侧瞳孔散大脑疝患者神经功能缺损评分比较(分,)
注:对照组标准大骨瓣瓣减压术治疗;观察组在对照组治疗基础上,术中做额颞叶部分切除治疗
4、两组患者临床疗效结果情况
治疗28 d 后,观察组总有效率为93.33%(28/30),明显高于对照组的73.33%(22/30)(χ2=4.320 0,P<0.05),见表4。

表4 两组双侧瞳孔散大脑疝患者临床疗效比较[n(%)]
5、两组患者术后不良反应发生率及生存率结果情况
治疗28 d后,观察组总不良反应发生率为6.67%(2/30),明显低于对照组的33.33%(10/30)(χ2=6.666 7,P<0.05),而生存率显著高于对照组[23.33%(7/30)比6.67%(2/30)](χ2=3.268 0,P<0.05),见表5。

表5 两组患者术后不良反应发生率及生存率结果情况[例(%)]
讨论
重度颅脑损伤(severe head injury,SHI)及脑出血合并脑疝(cerebral hemorrhage with brain herniation,CHWBH)是神经外科最常见的急重症,救治SHI及CHWBH 的患者临床医师必须遵循争分夺秒、时间即是大脑的原则。脑疝(brain herniation,BH)是由急剧的颅内压增高而引起的,脑疝发生时间离散性大,部分脑组织由于颅内压而造成移位,从而将会导致部分神经组织、血管等结构遭受压迫而产生相应的症状群,而BH 是临床较为凶险的临床危重症,起病急,短时间内能够引起患者的生命体征紊乱,导致脑疝,引发患者的急性死亡,具有较高的致残、致死率,因此神经外科临床医师首先给予患者降低颅内压、解除脑疝是提高生存率的关键因素[11-13]。
脑疝指脑出血性疾病压迫周围脑组织,影响脑脊液的回流,BH 发生时间离散性大,让患者的颅内压力升高;颅内压增高是一个复杂的病理生理过程,从而引起部分脑组织从颅腔其他部分通过或超过相关硬膜,容易导致脑水肿、动脉瘤再破裂、急性脑积水以及大脑动脉闭塞等。加重脑组织微循环障碍,反折进入颅腔其他部位,或者通过颅骨缺损疝流至颅外,增加疾病的危险程度,脑疝的治疗相对复杂,需不断探索和总结经验。疝出脑组织(herniated brain tissue,HBT)的变化:HBT可因血液循环障碍发生充血、出血或水肿,对临近组织压迫加重。按照BH 的发展规律,可将BH 分为三期。⑴BH 前驱期(BH 初期):BH 形成前的阶段,为颅内压增高促使脑缺氧加重所致。⑵BH 代偿期(BH 中期):BH 已经形成,脑干受压迫,但机体还可以通过一系列的调节代偿作用,勉强维持生命的阶段;⑶BH 衰竭期(BH晚期):脑干持续受压,代偿功能耗尽,患者则会发生功能衰竭[14-15]。治疗BH 前只有明确患者的出血位置,才能提出更理想的具有针对性的治疗方案,还可以明确预后情况。
按照BH 的发病机制及分期,治疗BH 的关键在于根据患者的病情迅速完成开颅术前准备,颅脑损伤后脑组织血氧供给不足和结构损伤均会加重炎性应激反应,释放大量的炎性因子,对患者的机体器官产生直接炎性损伤。临床医师应尽快手术去除病因,如清除颅内血肿或切除脑肿瘤等。对血肿量大、伴有严重颅内高压甚至脑痛患者,特别是脑疝早期,应首先选择手术,对于有绝对手术适应证的颅脑损伤患者,实施正确的手术方案是控制病情、保存和恢复神经功能、提高生存质量(quality of life,QOL)、挽救患者生命的重要治疗环节。标准大骨瓣减压术可以有效清除约95%单侧幕上急性颅内血肿,直视下可对额、颞、顶叶及前、中颅窝的挫伤组织和血肿进行清除和术中止血,减压充分,有效改善脑组织缺血、缺氧状态的作用,从而促进病情恢复[16-17]。
标准大骨瓣减压术合理的切口设计,充分的手术范围,简便的手术步骤,有效控制疾病的恶化并改善患者临床症状,清除颅内血肿较彻底,缓解颅内压升高,很好地控制术后再出血和脑脊液渗漏。由于骨窗范围前达额骨颧突,下缘达颧弓,额颞叶分工不同,另外也与其本身解剖结构的特点有关,额叶位于颅前部,颞叶位于颅侧部,颅骨结构多较平坦,不能传导外力,抗压能力弱,颞鳞部和蝶骨嵴外1/3被咬除,消除了脑肿胀对侧裂血管、大脑凸面静脉的压迫,显著清除坏死的脑组织和颅内血肿,可以明显促进血液回流,能有效保护神经系统;白细胞介素2主要由活化的T淋巴辅助细胞产生,大大降低脑膨出,稳定脑血流动力学指标,改善脑代谢,从而促进脑组织恢复,达到充分外减压的目的。但双侧瞳孔散大的患者属于BH中晚期,术中及术后发生脑肿胀的概率极高,切除额极、颞极充分内减压,使颅内组织有显著代偿空间,有助于缓冲颅内压增高,顺利度过脑水肿高峰期,有助于提高患者QOL、挽救患者生命[18-19]。
综上所述,标准大骨瓣减压+额颞叶部分切除手术治疗双侧瞳孔散大脑疝患者显著提高患者的临床疗效及生存率,且大大改善患者GCS评分及Barthel指数评分,有效降低神经功能缺损评分及患者不良反应发生率,值得基层医院大力推广应用。

