术前常规胃镜检查对拟行减重手术患者临床应用价值
胡瑞翔,杨华,王华曦,宋二飞,董志勇,王存川,姜舒文
(暨南大学附属第一医院/暨南大学第一临床医学院胃肠外科,广东广州 510632)
数据[1]显示中国已成为世界肥胖人口大国,肥胖症患者人数众多,部分患者需通过减重手术来减轻体重和缓解2 型糖尿病等代谢疾病。中国地区人群因饮食等相关因素致胃癌发病率高[2],而胃镜对早期胃癌诊断有重要价值[3-4],因此对我国肥胖症患者,术前胃镜检查具有独特意义;另有报道指出应选择性地对有消化系统症状的减重手术患者行术前胃镜检查,但对于无症状的患者中行常规术前胃镜检查应谨慎考虑[5-6],是否应将胃镜作为术前常规检查仍存在争议[7]。有研究[8]表明,腹腔镜胃旁路术(laparoscopic gastric bypass,LRYGB)因术后远端胃无法探及,因此,应术前常规行胃镜检查,但腹腔镜袖状胃切除术(laparoscopic sleeve gastrectomy,LSG)前是否常规行胃镜检查意见不统一。目前国外研究仍在探讨是否应术前常规行胃镜检查[9],而我国对术前是否胃镜检查相关的研究较少。本研究目的为分析术前消化系统症状与胃镜结果间的联系,并分析术前消化系统症状是否可能成为改变手术方式的依据,对比分析术前胃镜与术后病理结果间的差异及联系,重点评估术前胃镜检查在减重手术中术前评估的应用价值。
1 资料与方法
1.1 一般资料
回顾性分析2019年11月—2021年11月期间在暨南大学附属第一医院胃肠外科/减重中心行减重手术且行术前胃镜检查458 例患者的病历资料,观察指标包括:患者一般信息[年龄、性别、身高、体质量指数(body mass index,BMI)]、术前消化系统症状(恶心、呕吐、腹痛、反酸、腹胀和腹泻等)、术前胃镜结果、手术方式、石蜡病理结果等。
1.2 纳入标准及排除标准
纳入标准:⑴年龄18~65 岁;⑵保守治疗未能有效减重的主动寻求减重手术者。排除标准:⑴严重的精神心理疾病,或难以配合者;⑵酒精或药物依赖者;⑶暴食症或厌食症;⑷合并其他手术或者肿瘤的患者;⑸合并肝病毒感染或药物诱导的肝病患者;⑹1 型糖尿病患者;⑺自身免疫性疾病患者等。
1.3 统计学处理
采用SPSS 13.0 统计软件进行数据分析,对患者术前有无消化系统症状与术前胃镜结果是否异常、患者术前有无消化系统症状与是否改变原手术方式的比较,采用χ2检验;判断胃镜结果与术后病理结果是否一致,采用一致性检验。P<0.05 为差异有统计学意义
2 结果
2.1 患者基本信息
共纳入458 例患者,103 例(22.5%)有消化系统症状,355 例(77.5%)为无症状的患者。371 例(81.0%)行LSG、87 例(19.0%)行LRYGB。82 例患者术中改变手术方式,在原计划LSG 或LRYGB的基础上加行食管裂孔疝修补术、胃间质瘤切除术、胃底切除术和胃底折叠术(表1)。

表1 458例患者基本信息Table 1 Basic information of the 458 patients
2.2 胃镜结果
458 例患者中胃镜检查发现异常的有456 例(99.6%),胃镜检查可同时发现多种异常结果。117 例(25.7%)发生食管相关病变,其中食管炎居首位(94.0%);456 例均发生胃相关病变,胃炎发生最多,其次在胃镜检查中可有效观察到胃溃疡、息肉等病变;十二指肠相关病变发生较少,包含炎症、溃疡等(表2)。

表2 458例患者术前胃镜结果[n(%)]Table2 Preoperative gastroscopic results of the 458 patients[n(%)]
2.3 消化系统相关症状与胃镜结果及手术方式改变的分析
行减重手术患者中,患者有无消化系统症状与胃镜结果之间差异无统计学意义(P>0.05),是否改变手术方式与消化系统症状之间差异有统计学意义(P=0.008)。独立分析LSG 与LRYGB 的结果显示,行LSG 的患者术前消化系统症状与改变手术方式间有统计学差异(P=0.008);而在行LRYGB的患者中,消化系统症状与改变手术方式间差异无统计学意义(P=1)(表3)。

表3 术前胃镜结果、手术方式的改变与术前消化系统症状的相关性分析[n(%)]Table 3 Analysis of the correlation between the changes of surgical methods and the preoperative symptoms of digestive system[n(%)]
2.4 胃镜结果与术后病理结果的一致性分析
371 例行LSG 患者的术前胃镜结果及术后胃石蜡切片病理结果行一致性检验,两者对胃部疾病诊断不一致(κ=0.072,P=0.000)(表4)。
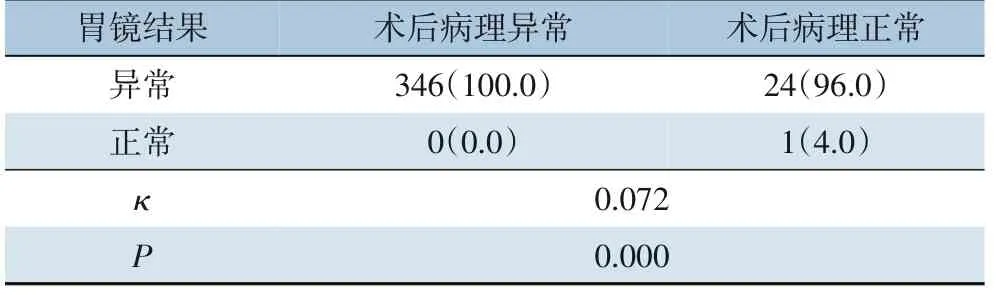
表4 行LSG 患者术前胃镜和术后病理结果的一致性分析[n(%)]Table 4 Consistency analysis of preoperative gastroscopy and postoperative pathological results inpatients undergoing LSG[n(%)]
3 讨论
我国减重外科飞速发展,手术技术已逐渐推广至诸多医院[10],现需进一步细化、规范如围手术期管理等各类相关诊疗方案,术前检查项目的规范更为重中之重,其对患者病情的深入了解,治疗方案的制定,手术方式的选择有重要意义。我国治疗指南中已提到术前应常规行消化系统检查,但对使用何种检查方式并未明确[11],另外在国外研究中,术前是否常规行胃镜检查也存在分歧[7,12-16]。
多数国际专家认为,LSG 与LRYGB 术前应常规行胃镜检查,胃镜检查可发现患者有无活动性胃炎、胃溃疡、幽门螺旋杆菌感染等疾病,在术前进行治疗,其次对患者术后恢复,及出现并发症的原因有一定的预测和指导作用[12-16]。Madhok等[16]和Wolter 等[17]均提出,胃部疾病如胃炎、息肉、间质瘤等,多无消化系统症状表现,消化系统症状可能与胃镜结果是否异常不相关,与本研究结果相似。美国减重外科组织发出立场声明,表明症状不能作为明确诊断的依据,术前胃镜可作为有效的诊断方法,但具体临床实际需外科医生结合实际情况[9,18]。另有部分学者认为,仅在胃镜结果提示有占位病变时才需术前处理,其他诊断对治疗流程整体影响较小,因此术前无需常规胃镜检查[7],且胃镜检查常被认为是有创检查,是否需行术前胃镜检查应结合患者症状、危险因素决定[19]。
结合本中心治疗经验,更支持术前常规胃镜检查的观点。首先,多数患者虽无明显消化系统症状,但术前胃镜检查下存在上消化系统疾病表现,胃镜检查结果对患者术后药物治疗有指导作用,如术前发现胃炎、幽门螺旋杆菌感染(helicobacter pylori infection,HPI)等术后需使用特定药物治疗等。其次,胃镜检查对上消化道内膜及相关功能结构在无特殊疾病时为无创检查,在麻醉下患者整体感觉良好,耐受程度强,因此,胃镜检查更应常规推广使用。
有学者[17]提出,LSG 术前胃镜检查因其能早期诊断反流性食管炎、食管裂孔疝等,可一定程度上预防术后胃食管反流症状的加重,可能影响手术方案的选择。本研究也发现术前消化系统症状与手术方式变更有关,其中LSG 患者中更为明显。
结合本中心临床经验,如患者术前出现进食吞咽感异常、反酸、烧心等胃食管反流症状,术中均需探查食管裂孔处有无明显疝或结构疏松表现,行单纯性食管裂孔疝修补,极少数情况下使用补片加固或行胃底折叠术[20-21]。本研究中,54 例患者术前无消化系统症状,通过术前胃镜检查发现食管炎,术中除行LSG 或LRYGB 外,探查见食管裂孔处结构疏松或间质瘤,均行食管裂孔疝修补或间质瘤切除,可见术前胃镜检查对无症状患者同样重要,对手术方式的制定有重要意义。如今内镜技术快速发展,除普通上消化系统病变外,已达到可在内镜下发现如早期癌变、神经内分泌瘤、胃间质瘤等病变[4,22],可有效帮助外科医师制定手术方式,减少术中意外情况,保障手术安全[23-24]。另有研究表明术前常规胃镜检查能发现胃炎、溃疡或HPI 等增加术后吻合口溃疡、瘘发生率的疾病[25-26],若术前及时发现并予以药物治疗,可有效减少此类并发症的发生[12-13,27]。结合我国已有数据库的相关报道,我国现LSG 例数远超LRYGB 例数[26,28],对于无消化系统症状的肥胖症患者,术前胃镜检查也是必要的,结合胃镜和术后石蜡切片病理进行分析,有利于提高诊断的精准性。
本研究中,LSG 术前胃镜和术后石蜡切片病理对胃部疾病诊断的结果并不完全一致,术后石蜡切片病理中诊断胃组织正常者,96.0%在术前胃镜检查中均提示有胃部病变,其原因可能为:⑴LSG 标本取出时可能出现挤压、撕脱的情况,石蜡切片取材位置主观性较强,不同位置结果不同[29];⑵胃镜检查中,操作医生对胃黏膜改变观察更具直观性和整体性,可更加细致、全面地观察黏膜病变,致使胃镜对胃部病变的诊断更具优势[25-26],更加完善。
部分学者持反对意见,认为术前不应常规行胃镜检查。主要原因在于部分国家认定胃镜为有创检查,费用昂贵[30],且检查结果多无需外科干预[14],对肥胖症合并代谢疾病患者的整体治疗方案影响较小[7],因此在无症状患者中术前无需常规胃镜检查。
综上所述,在无消化道症状患者中开展术前胃镜检查可有助于早期发现消化系统疾病,术前消化系统症状可能成为改变手术方式的依据,对于无消化系统症状的肥胖症患者,术前胃镜检查也是必要的,结合胃镜和术后石蜡切片病理进行分析,有利于提高诊断的精准性。
利益冲突:所有作者均声明不存在利益冲突。

