两种去甲基化药物对骨髓增生异常综合征患者免疫功能及生存质量的影响
唐琳洁 罗泉芳 王薇 朱世为 缪志超




[摘要]目的 探讨地西他滨与阿扎胞苷治疗骨髓增生异常综合征患者的效果及对免疫功能、生存率、生存质量的影响。方法 选取2019年3月至2020年9月广西壮族自治区南溪山医院血液科收治的60例骨髓增生异常综合征患者进行研究,采用随机数字表法分为研究组和对照组,每组各30例。对照组予以阿扎胞苷治疗,研究组予以地西他滨治疗。比较两组患者治疗4个疗程后的总有效率、细胞免疫功能、体液免疫功能、1年生存率、不良反应总发生率及生存质量。结果治疗后,两组的总有效率比较,差异无统计学意义(P>0.05);研究组的细胞免疫水平、体液免疫水平低于治疗前和对照组,差异有统计学意义(P<0.05);研究组的1年生存率、生存质量高于对照组,差异有统计学意义(P<0.05)。两组不良反应总发生率比较,差异无统计学意义(P>0.05)。结论地西他滨治疗骨髓增生异常综合征的疗效和不良反应与阿扎胞苷相当,可抑制细胞免疫和体液免疫功能,提高患者的近期生存率和生存質量。
[关键词]地西他滨;阿扎胞苷;骨髓增生异常综合征;免疫功能;生存率;生存质量
[中图分类号]R551.3
[文献标识码]A
[文章编号]2095-0616(2022)12-0009-04
骨髓增生异常综合征是一种血液系统恶性疾病,该病具有高度的异质性,不同危险级别患者的预后不同,治疗后的个体差异性较大[1]。因此,需要寻找能够改善骨髓增生异常综合征预后的药物。去甲基化药物是一种强度较低的化疗药物,能够改善骨髓增生异常综合征的病程,降低骨髓增生异常综合征向急性髓系白血病的转化率[2]。研究发现,骨髓增生异常综合征患者机体调节性T细胞的比例显著高于正常人群[3]。目前,临床上去甲基化药物有阿扎胞苷与地西他滨,而国内外对于二者在骨髓增生异常综合征治疗中的差异的报道较少。鉴于此,本研究旨在探讨地西他滨与阿扎胞苷治疗骨髓增生异常综合征患者的效果及对免疫功能、预后的影响。
1资料与方法
1.1一般资料
选取2019年3月至2020年9月广西壮族自治区南溪山医院血液科收治的60例骨髓增生异常综合征患者进行研究,采用随机数字表法分为研究组和对照组,每组各30例。对照组中,男18例,女12例;年龄33~75岁,平均(50.26±5.87)岁;病程1~6年,平均(2.32±0.67)年。研究组中,男20例,女10例;年龄33~75岁,平均(50.33±5.89)岁;病程1~5年,平均(2.36±0.69)年。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究通过医院医学伦理委员会许可,且患者均签署知情同意书。
纳入标准:1符合骨髓增生异常综合征诊断标准者[4];2预期生存期在4个月以上者。
排除标准:1合并严重精神障碍者;2合并恶性肿瘤者;3既往有使用过去甲基化药物者;4对本研究药物过敏者;5合并心脑血管、肝、肾等重要脏器功能异常者。
1.2方法
对照组使用阿扎胞苷(BaxterOncologyGmbH,国药准字H20170238,规格:100mg×1瓶)静脉输注治疗,剂量为75mg/(m2·d),连续给药7d,28d为1个疗程,共治疗4个疗程。
研究组使用地西他滨(杭州中美华东制药有限公司,国药准字H2016324)静滴治疗,剂量为20mg(/m2·d),滴注时间在3h以上,连续给药5d,28d为1个疗程,共治疗4个疗程。
1.3观察指标及评价标准
比较两组患者的治疗效果、免疫功能、生存率、不良反应总发生率(III~IV骨髓抑制、消化道反应、继发感染、肝功能损害)、生存质量。
免疫功能指标监测:采集两组患者外周静脉血5ml,在治疗前、治疗4个疗程后采用流式细胞仪检测两组患者细胞免疫指标T淋巴细胞亚群水平(CD3+、CD4+、CD8+、CD4+/CD8+比值),严格按照试剂说明书进行操作。在治疗前、治疗4个疗程后采用微量免疫比浊法检测两组患者体液免疫指标水平,包括免疫球蛋白A(immunoglobulin A,IgA)、免疫球蛋白G(immunoglobulin G,IgG)、免疫球蛋白M(immunoglobulin M,IgM),严格按照试剂说明书进行操作。
生存质量评定[5]:采用EORTCQLQ-C30生存质量测定量表评定两组患者治疗前、治疗4个疗程后的生存质量,主要测定5个功能子量表(躯体功能、认知功能、情绪功能、角色功能和社会功能),得分越高,生存质量越好。
临床疗效[6]:参考《血液病诊断及疗效标准》进行评价,包括1完全缓解(completeresponse,CR),BM:原始细胞≤5%,各系细胞成熟正常,PB:Hb>110g/L,ANC≥1.0×109/L,PLT≥100×109/L,且持续时间≥8周;2部分缓解(partialresponse,PR),BM:原始细胞较治疗前减少≥50%,但仍>5%,PB:Hb>110g/L,ANC≥1.0×109/L,PLT≥100×109/L;3稳定(stabledisease,SD):未达到PR的最低标准,但至少8周以上疾病无进展;4治疗失败(failure,F):未达到以上标准。总有效率=(CR+PR)例数/总例数×100%。
1.4统计学方法
使用SPSS20.0统计学软件进行数据处理,计量资料用均数±标准差(x±s)表示,采用t检验,计数资料用[n(%)]表示,采用χ2检验,P<0.05为差异有统计学意义。
2结果
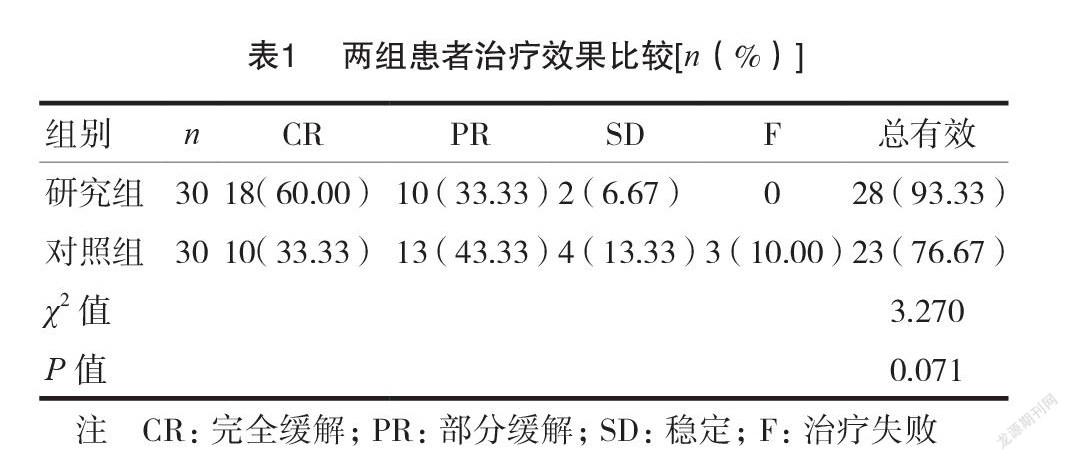
2.1两组患者治疗效果比较
治疗后,两组的总有效率比较,差异无统计学意义(P>0.05)。见表1。
2.2两组患者免疫功能比较
治疗前,两组的细胞免疫水平、体液免疫水平比较,差异无统计学意义(P>0.05);治疗后,两组的细胞免疫水平、体液免疫水平均低于治疗前,且与对照组比较,研究组的细胞免疫水平、体液免疫水平更低,差异有统计学意义(P<0.05)。见表2~3。
2.3两组患者生存率比较
研究组的1年生存率为93.33%(28/30),高于对照组的53.33%(16/30),差异有统计学意义(χ2=12.270,P=0.001)。
2.4两组患者不良反应总发生率比较
两组患者不良反应总发生率比较,差异无统计学意义(P>0.05)。见表4。
2.5两组患者生存质量比较
研究组各项生存质量评分均高于对照组,差异有统计学意义(P<0.05),见表5。
3讨论
以往国内外多采取对症治疗骨髓增生异常综合征,对于合并感染患者同时实施抗感染治疗,对于合并贫血及血小板减少患者实施输血治疗。相关研究报道显示[7],在骨髓增生异常综合征疾病进展及向白血病转化的过程中,高度甲基化发挥了重要的作用,利用去甲基化药物治疗骨髓增生异常综合征可有效改善患者的生存预后。阿扎胞苷与地西他滨是两种常用的去甲基化药物,近年来广泛用于临床治疗中[8]。地西他滨是一种特异性的DNA甲基化转移酶抑制剂,通过抑制DNA甲基化转移酶的产生,促进抑癌基因恢复至正常状态,还能够诱导肿瘤细胞向正常细胞分化转化,并诱导肿瘤细胞发生凋亡[9]。阿扎胞苷是一种胞嘧啶类似物,具有显著的DNA去甲基化和细胞毒作用,能够明显降低DNA甲基化水平,细胞毒作用能够与骨髓内的异常造血细胞发生直接作用,对细胞产生的杀伤作用进行快速分裂,DNA去甲基化可使过度的甲基化抑癌基因发生可逆性变化,恢复甲基化抑癌基因的正常功能,可延长骨髓增生异常综合征患者的生存期[10-11]。目前,国内外对于阿扎胞苷与地西他滨治疗疗效比较的报道较少。因此,本研究探讨了两种去甲基化药物对骨髓增生异常综合征患者的疗效。
卢玉华等[12]研究显示,地西他滨治疗后的治疗总有效率与阿扎胞苷组相当,阿扎胞苷组对老年患者的不良反应率更低,差异有统计学意义(P<0.05)。本研究结果显示,研究组采用地西他滨治疗后的总有效率与采用阿扎胞苷治疗的对照组比较,差异无统计学意义(P>0.05);地西他滨治疗后的1年生存率、生存质量均高于阿扎胞苷,差异有统计学意义
(P<0.05);地西他滨治疗后的细胞免疫水平、体液免疫水平低于治疗前和阿扎胞苷,差异有统计学意义(P<0.05)。地西他滨治疗后的不良反应总发生率与阿扎胞苷比较,差异无统计学意义(P>0.05)。本研究结果与卢玉华等[12]的结果基本一致,且在一定程度上抑制了患者的细胞免疫和体液免疫功能。提示地西他滨治疗高危骨髓增生异常综合征患者的效果优于阿扎胞苷。分析原因可能为:1小剂量的地西他滨即可以发挥较好的治疗效果,地西他滨在磷酸化后直接掺入DNA,能够显著抑制甲基化转移酶的活性,使DNA低甲基化,降低DNA甲基化水平,对细胞的衰老凋亡系统产生重启作用,激活抑癌基因,从而增强了药物的功效[13]。阿扎胞苷治疗骨髓增生异常综合征也具有一定的疗效,但停用后,会发生疗效丧失或者疾病迅速进展,大多数患者均出现疾病复发,中位生存时间仅为5.4个月[14]。2地西他滨能够建立起稳定的调节性T细胞系,还能够诱导T细胞向调节性T细胞进行分化,间接发挥出抑制免疫应答的作用[15]。3地西他滨如果使用不当,会增加患者治疗不良反应,由于临床医生未掌握好地西他滨的使用剂量,可能增加了患者不良反应的发生风险。而阿扎胞苷的使用剂量比较固定,所以相对地西他滨的不良反应较少。
综上所述,地西他滨治疗骨髓增生异常综合征患者的疗效、不良反应与阿扎胞苷相当,但地西他滨对机体细胞和体液免疫功能的阻滞作用更加显著,且能够明显提高患者的生存率和生存质量。但本研究也存在不足,如样本量较少、观察时间有限等,在接下来的研究中,还要加大样本量、延长观察时间,以提高结果的有效性。
2022年6月第12卷第12期
[参考文献]
[1]陆雨桐,范祎,侯畅,等.移植前化学药物或去甲基化治疗对骨髓增生异常综合征预后的影响[J].中华器官移植杂志,2021,42(4):203-208.
[2]胡通林,郑智茵,刘淑艳,等.阿米福汀对骨髓增生异常综合征患者红细胞寿命的影响[J].中国现代应用药学,2020,37(2):89-93.
[3]张飞虎,刘金香,张晓娇,等.地西他滨对骨髓增生异常综合征患者分层治疗的疗效分析[J].国际免疫学杂志,2021,44(3):268-273.
[4]中华医学会血液学分会.骨髓增生异常综合征中国诊断与治疗指南(2019年版)[J].中华血液学杂志,2019,40(2):89-97.
[5]张弘扬,杜欣,耿素霞,等.骨髓增生异常综合征患者去甲基化治疗后WT1mRNA水平的变化及其预后意义[J].中华血液学杂志,2019,40(5):417-421.
[6]焦蒙,肖志坚.去甲基化药物治疗骨髓增生异常综合征:治疗失败原因及其解决方案[J].临床血液学杂志,2019,32(2):68-72.
[7]杨宇娟,王倩,张慈现,等.地西他滨对伴有DNMT3A、TET2基因突变的老年骨髓增生异常综合征患者甲基化水平的影响[J].中国老年学杂志,2021,41(3):548-551.
[8]陆敏秋,鲍立,禇彬,等.地西他滨单药治疗中高危骨髓增生异常综合征和急性髓系白血病的疗效观察[J].中国全科医学,2020,23(35):4443-4447,4453.
[9]樊智敏,李琳洁.地西他滨不同给药方式治疗骨髓增生異常综合疗效观察[J].现代实用医学,2019,31(1):55-57.
[10]陈黎.低剂量地西他滨单药治疗老年中高危骨髓增生异常综合征的疗效观察[J].山西医药杂志,2021,50(7):1166-1168.
[11]王璐.低剂量地西他滨与支持治疗对骨髓增生异常综合征低危患者预后的影响[J].药物评价研究,2019,42(8)1572-1575.
[12]卢玉华,杨新平,敖志文,等.地西他滨与阿扎胞苷治疗高危骨髓增生异常综合征的疗效比较研究[J].中国当代医药,2021,28(10):180-182,186.
[13]张飞虎,张晓娇,刘金香,等.高三尖杉酯碱联合阿糖胞苷治疗骨髓增生异常综合征的疗效及安全性分析[J].现代生物医学进展,2020,20(14):2762-2765,2794.
[14]杨倩,聂淑敏,黄俊霞,等.地西他滨为主方案治疗中高危骨髓增生异常综合征患者的病态造血变化及预后价值分析[J].临床血液学杂志,2020,33(2):46-49.
[15]凌奕文,叶海燕,赵莹,等.地西他滨联合预激方案初治高危骨髓增生异常综合征及老年急性髓系白血病的临床观察[J].现代肿瘤医学,2019,27(2):4.
(收稿日期:2022-02-18)

