CT联合MRI在早期肝癌诊断临床价值分析
颜廷伟
(涟水县人民医院影像科 江苏 淮安 223400)
肝脏属于人体最大消化器官,在人体中有去氧化、储存肝糖、分泌性蛋白质合成等作用[1]。然而受多因素作用,肝脏容易发生病变,并且肝癌也是肝脏常见的恶性肿瘤病变。肝癌常是由肝硬化、肝血管瘤以及肝囊肿等发展而来,早期检出病变至关重要,可以较好地改善患者预后,在对肝癌的诊断上,CT与磁共振成像(magnetic resonance imaging,MRI)均是常用的检查方式,检查的效果上存在差异[2]。CT检查方式具有扫描层次薄、扫描层次快等优势,该检查方式能清晰显示肝脏器官解剖细节以及小血管分支,同时还可一次性采集多层图像,这样加速数据的采集速度[3]。MRI不但可反映肿瘤形态学改变情况,同时还对微小病灶有很高的检出率,能充分反映病灶以及周围组织血供,检查方式的分辨率高、精确度高并且覆盖面广等[4]。但是CT检查诊断敏感性有待进一步提高,MRI通过信号差异分辨病灶良恶性,可引起误诊漏诊问题[5]。本次研究探讨了CT联合MRI诊断早期肝癌的价值,以供相关人员参考借鉴,详细报道如下。
1 资料与方法
1.1 一般资料
选取2020年1月—2021年6月涟水县人民医院收治的71例疑似肝癌的患者为研究对象。71例患者中男性46例,女性25例;年龄为34~77岁,平均年龄(46.65±2.61)岁。纳入标准:①采取常规超声检查能明确肝脏存在占位性病变;②病历资料齐全,意识清晰可配合调研者;③无造影剂过敏反应者;④本人或者家属均知情同意并且签署同意书。排除标准:①合并精神疾病的患者;②经病理确诊同时合并其他恶性肿瘤疾病患者;③妊娠期的患者;④对CT及MRI检查存在禁忌证或者极度不配合者。
1.2 方法
所有患者均接受CT检查与MRI检查。
CT检查:应用美国GE RevoLution 256排螺旋CT机进行检查,在患者平静浅呼吸状态下做全肝的平扫检查,扫描参数为层厚5.0 mm,层间距5.0 mm,螺距1.156:1,电压120 kV,电流260 mA,扫描矩阵512×512。选择受检者第一肝门门静脉主干显影清晰层面为层进行动态扫描检查,经右侧肘静脉注入非离子型对比剂优维显300 mgI/mL,注射速率为2.5 mL/s,注射对比剂后8 s开启扫描检查,共计检查90 s。
MRI检查:应用飞利浦Philips Ingenia 1.5T超导型核磁共振扫描以,患者取俯卧位接受检查,自头部进入,扫描范围自膈上20 mm至肾脏下缘。扫描参数如下:T1扫描矩阵256×256,扫描时间18 s,层厚6 mm,层距2 mm,FOⅤ为40 cm×40 cm,TR 180 ms,TE为In phase;T2矩阵为320×244,扫描时间100 s,层厚6 mm,层距2 mm,FOⅤ为40 cm×40 cm,TR 4 500 ms,TE 85 ms。
检查获得的影像均输送至后处理工作站,安排两名具备五年以上工作经验的医师阅片。
1.3 观察指标
①诊断效能:以病理诊断结果为金标准,评价CT检查、MRI检查、CT联合MRI检查的诊断结果,计算诊断灵敏度、特异度、准确度。②对比不同方法对不同类型肝癌及不同大小肝癌的检出情况。
1.4 统计学方法
使用SPSS 21.0软件进行数据分析,计数资料用频数、百分比(%)表示,使用χ2检验,以P<0.05表示差异有统计学意义。
2 结果
2.1 病理检查情况
71例疑似肝癌的患者经病理诊断确诊肝癌42例(59.15%),肝脏良性病变29例(40.85%)。肝癌类型上,肝细胞癌28例,胆管细胞癌6例,转移性肝癌5例,混合细胞癌3例。肝癌病灶大小,<2 cm 17例,2~5 cm 20例,>5 cm 5例。
2.2 不同检查方法诊断的情况同病理结果对比
CT检查检出肝癌33例,肝良性病变38例;MRI检查检出肝癌38例,肝良性病变33例;CT联合MRI检查检出肝癌41例,肝良性病变30例。联合检查检出病变情况同病理结果一致性高,见表1。
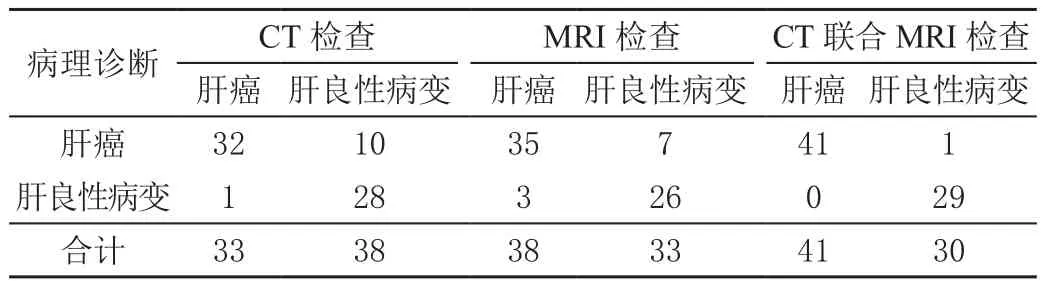
表1 不同检查方法结果同病理结果比较 单位:例
2.3 不同检查方法诊断肝癌效能比较
评价不同检查方式对诊断肝癌疾病的效能,结果显示CT联合MRI诊断肝癌的灵敏度、特异度及准确度均高于CT检查、MRI检查,灵敏度与准确度差异有统计学意义(P<0.05),在特异度上差异无统计学意义(P>0.05);CT与MRI诊断肝癌的灵敏度、特异度、准确度差异无统计学意义(P>0.05),详见表2。

表2 不同的检查方法诊断肝癌的诊断效能比较[%(n/m)]
2.4 不同检查方法对不同类型肝癌诊断准确度比较
不同检查方式对不同肝癌类型的诊断准确度比较差异无统计学意义(P>0.05),见表3。

表3 不同检查方法对不同类型肝癌诊断准确度比较[n(%)]
2.5 不同检查方法对不同大小肝癌诊断准确度比较
CT联合MRI检查直径<2 cm肝癌病灶的准确率高于CT检查、MRI检查,差异有统计学意义(P<0.05),而CT检查与MRI检查差异无统计学意义(P>0.05)。不同检查方法对直径2~5 cm、>5 cm肝癌病灶的检出率对比差异无统计学意义(P>0.05),见表4。

表4 不同检查方法对不同大小肝癌诊断准确度比较[n(%)]
2.6 影像学特征分析
采取CT检查病变,可见肿瘤边缘不规则以及呈现低密度,经CT增强扫描检查,肿瘤周围血流丰富,对比剂显示快进快出模式。病灶部位肝体积明显增大并且肝门出现变形移位情况,形成门静脉内瘤栓,周围组织浸润及受压。
MRI检查显示肝癌检查在T1WI序列上呈现低信号,边界模糊,而T2WI信号则明显高于周边肝组织,经增强扫描则见肝实质区域显著增强,见明显清晰边界。
3 讨论
CT检查在肝癌定位及定性诊断中发挥重要作用,经CT增强扫描检查方式也能获得优质血管图像,多方位及多角度观察血管走形同周围器官的联系[6-9]。CT检查能分辨出实体组织不同密度的差异,对脏器进行不同层面扫描可了解脏器全貌,然而CT检查在进行分层扫描时候容易在断层间遗漏微小病灶,并且CT也仅仅在同一层面上进行动态扫描,需延迟扫描,这样会在一定程度上降低诊断准确性[10]。CT扫描还对动脉期进行相应强化,而降低门静脉期强度,CT诊断准确性依赖病灶强化程度、肝实质间差异,降低对疾病诊断准确性。MRI对人体无电离辐射损伤,一般自旋下不为零核元素均可用于成像检查,MRI检查方式可随意做直接多方向的切层检查,在对颅脑、脊柱以及脊髓等解剖以及病变显示效能优于常规CT检查[11]。MRI检查无损伤显示血管同肿块以及淋巴结等鉴别上占据一定优势。但是采取MRI检查也存在一定问题,如检查方式扫描时间久,一些患者不配合检查造成结果不清晰;呼吸运动以及肺泡内氢质子密度较低,使得成像效果受影响[12]。MRI还对钙化灶、骨骼病灶显示不如CT精准以及敏感,使得空间分辨率有待提升[13]。基于CT检查与MRI检查各自局限性,实际中也倡导应用联合影像检查方式。
本次研究中,疑似肝癌的71例患者均进行CT检查与MRI检查,结果显示相比单纯的CT检查、MRI检查,应用联合检查方式检出结果同病理结果一致性高,并且联合检查的灵敏度与准确度更高,提示联合诊断对早期诊断肝癌的准确度更高。对肝癌的诊断上,CT联合MRI的检查方式,主要因为应用CT检查能通过密度差异分辨病灶良恶性,而MRI能通过信号差异分辨病灶良恶性,这样通过联合检测的方式就可以明显降低漏诊及误诊率,诊断效果也更好。研究中也对不同检查方式对肝癌不同类型及肝癌病变大小检出情况进行比较,结果显示在对肝癌不同类型检出上,联合检查准确度要更高,但是不同检查方式的准确度无显著差异,这可能同本次研究选取的病例数量较少有关[14-15]。而在肿瘤不同大小病灶的检出情况,应用联合检查的方式在对<2 cm肝癌病灶的检出准确度上高于CT检查、MRI检查,提示联合检查对小病灶的检出率更高,分析原因主要是联合检查通过影像各自优势让病变显示清晰。
综上所述,应用CT与MRI的检查方式对早期肝癌有较好的检查方式,但是单一检查对早期肝癌的诊断均存在一定缺陷。而采取联合检查方式在诊断肝癌灵敏度及准确度显著高于单一检查,可以明确肝癌类型,对小病灶的检出率也非常高,这样为疾病的早期治疗提供有利帮助,因此值得在临床中推广应用。

