妊娠期附件扭转的超声表现及其诊断价值
陈 娟,周凤英,张小田,梁晓宁(通信作者)
(1北京市朝阳区妇幼保健院超声科 北京 100021)
(2首都医科大学附属北京朝阳医院超声医学科 北京 100020)
孕期附件扭转可发生在任何时期,妊娠期合并附件扭转临床上患者大部分以下腹部痛或腰痛就诊,表现为恶心、呕吐、疼痛等症状,如果囊肿破裂,常出现一侧腹痛,继而全腹痛,或伴有肛门坠胀和里急后重感[1]。妊娠期的卵巢囊肿主要为卵巢囊肿扭转或破裂,其发生率大约为17.1%,根据附件囊肿的来源、大小及性质不同,其对母体及胎儿的影响程度也大不相同[2]。处于妊娠期的患者,随着妊娠月份的不断增加,囊肿也随之加大,因为囊肿的活动区域加大出现扭转情况,所以,妊娠期囊肿发生破裂或蒂扭转的概率都比较高[3]。本研究回顾性分析附件扭转病例总结扭转超声图像特点,提高超声诊断率。
1 资料与方法
1.1 一般资料
回顾性分析2015年1月—2020年2月于北京市朝阳区妇幼保健院经超声诊断的孕期附件扭转患者25例,胎儿孕周均处于9+3~38+6周,孕妇年龄为23~37岁。
1.2 方法
采用GE 10仪器,经腹探头或腔内探头,型号C1-5-D和RIC5-9-D。血流标尺:峰值在10~60 mW/cm2,壁滤波在(50~100)kHz,速度范围低至5~50 cm/s,多普勒角小于60°。方法:对就诊的正常产检或急诊腹痛孕妇行常规胎儿附属物及双侧卵巢常规扫查,发现附件区肿物后要求在标准横切和纵切上测量卵巢及肿物大小:长×宽×高,并记录肿物形态、囊壁厚度、囊内透声情况及包块周边软组织回声情况,周边及内部血流情况,有无渗液及包块与腹壁的位置关系。超声检出附件区的肿物图像都来自于超声检查,后期和手术病理诊断相互比对。
1.3 检查人员资质
检查人员均为主治医师并从事妇产科超声5年及以上。
2 结果
2.1 临床表现
25例患者中全腹痛4例,右下腹痛13例,右侧后腰痛4例,左下腹痛为4例,其中持续性腹痛、隐痛、间歇性痛分别为6例、7例、7例,均出现阵发性加剧,恶心、呕吐均为8例、4例,未发现有发热、阴道出血者。
2.2 术前超声表现
单纯右卵巢增大2例,单纯附件囊肿15例,附件区囊实性包块4例;附件区蒂部局部回声增高8例;蒂部血管盘螺旋扭曲6例;扭转附件包块壁或卵泡壁增厚8例;扭转附件区周边游离液4例;14例包块周边未见血流信号,7例包块内部见血流信号;20例右侧附件扭转包块前缘紧贴腹壁下方。见图1。
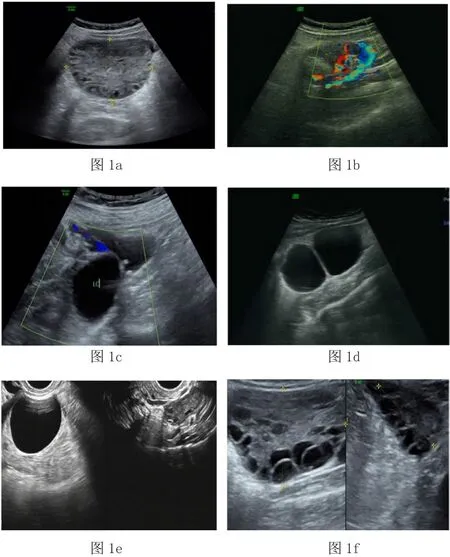
图1 妊娠期附件扭转超声表现
2.3 超声诊断与术后病例结果比较
术前超声诊断25例附件扭转患者中21例在术后确诊,其中右附件扭转18例,左附件扭转3例;2例旋转1 080°,2例旋转900°,6例扭转720°,2例扭转360°,3例旋转540°,2例旋转270°,4例扭转180°;误诊的4例中2例为附件区囊肿破裂,2例为阑尾炎。术后所有病人妊娠结局良好,未见并发症。
2.4 发病时间与术后坏死结果比较
发病3天内就诊者7例,坏死2例,坏死率28%;发病1~2周者14例,坏死12例,坏死率85%。
3 讨论
对于妊娠期附件囊肿扭转,超声是诊断附件扭转首选影像学方法[4]。超声提示附件区肿块或卵巢囊性增大。多普勒血流分析可显示受累附件血流异常改变,提高诊断的准确性[5]。本研究中超声诊断附件扭转包块大小悬殊大,囊肿内透声程度及囊壁上血流情况各有不同[6]。
妊娠期合并附件扭转的超声声像图特征表现为:①存在附件肿物,肿物壁增厚回声增强,或卵巢肿大伴卵巢髓质回声增强,卵巢周边卵泡壁增厚增强;②肿物或卵巢内部血流减少或消失;③绝大部分肿物前缘贴近前腹壁;④肿物旁或肿大卵巢旁探及扭转的蒂部增厚回声增强,CDFI:其内血流信号扭曲;⑤肿物旁有少量积液。经超声诊断,能发现扭转的蒂部异常,能够进行附件扭转征象的详细诊断。卵巢实质早期为充血性表现,皮髓质分界不清,回声增强,血供丰富,晚期表现为出血性梗死图像[7]。超声显示为附件增大,壁增厚,盆腔积液及附件血流减少和缺失[8]。本研究中能够显示附件扭转的蒂部结构,超声扫查时根据血管扭转的圈数估测附件扭转的圈数,靶环中心的外围包绕输卵管及骨盆漏斗韧带、卵巢固有韧带等。当扭转时间较长、供应血管被阻断时,扭转圈数则无法估测。靶环血流不显示原因可能是扭转时间过长附件坏死,扭转的囊肿过大蒂部显示不清,扭转蒂太细不包含盆腔韧带等。当附件扭转包含卵巢时,卵巢组织随着缺血缺氧时间不同的超声影像也会发生不同的变化,卵巢组织缺血早期因细胞水肿皮髓质回声增强,卵巢内卵泡结构沿边缘排列,卵泡壁增厚偶见“双边征”;扭转的囊肿壁增厚,附件坏死后周边见游离液体。本研究中右侧附件扭转发生率明显高于左侧,估测原因首先为子宫右旋居多,左侧乙状结肠可能阻挡附件扭转等[9]。
妊娠期激素水平与韧带松弛关系密切,如果卵巢随着子宫进入到腹腔内,卵巢活动空间也会增大,这也是引起妊娠期附件扭转的主要原因[10]。孕期卵巢囊肿的产生容易使蒂扭转概率提升,其原因可能是患者的右侧卵巢韧带比左侧更长,导致左侧附件扭转空间受到较大限制。妊娠期附件扭转会给孕妇的生育功能带来很大影响,也容易引起早产、流产等不良现象,更严重的则发生出血性休克,危害患者的生命安全,妊娠期附件扭转可能是患者的右侧卵巢韧带比左侧更长导致的,容易引起早产、流产等不良现象,更严重的则发生出血性休克,危害患者的生命安全,所以,尽早地给予超声诊断十分重要[11]。超声诊断附件扭转的主要现象,需分析是否有扭转蒂部包块、卵巢水肿或者是盆腔内游离液体。在临床上,通过对双侧卵巢大小、回声以及血供情况的比对分析,发现利用病理诊断能够确诊,其声像表现为一定特殊性特征[12]。综上,在对妊娠期附件扭转进行诊断过程中,利用超声诊断效率更高,如果发现有附件扭转超声声像改变的情况,则说明卵巢出现水肿、扭转蒂部包块、卵巢内部的血流信号减少等情况等,能够予以不同情况和声像特征的识别,也能为超声诊断提供有效条件。
妊娠期附件扭转的超声诊断中,彩色多普勒超声诊断仪的使用也十分重要,期间主要进行阴道检查,检查期间的探头频率为(6~9)MHz,手术前期,为患者进行彩色多普勒超声检查,如果患者无阴道超声检查禁忌证,则实施阴道超声诊断。一般条件下,还需要进行子宫、双侧附件外的测量,详细对患侧附件进行扫查。还要对卵巢大小实施测量,观察其具体的位置、分析内部回声是否改变,周边是否有游离液体,在卵巢内是否有肿物、血流情况等。如果卵巢未发现异常,则重点对卵巢外部扫查,分析是否有包块等,观察血管蒂扭转后的血流情况等,如果发现血管蒂形成不均质中等回声团块,则超声诊断结果为附件扭转。
对于妊娠期附件扭转的MRI表现,第一,出现妊娠期附件扭转现象,MRI最为常见的则是患侧卵巢增大,则存在或者不存在附件肿块[13]。外周有大约直径为8~12 mm的小卵泡,且T1WI呈现低信号,DWI有不同程度的信号升高情况,则认为该现象为原发性妊娠期附件扭转。如果是妊娠期附件扭转早期,使用MRI诊断能发现外周小卵泡表面比较光滑,且形态更饱满,如果扭转程度不断增加,则卵泡逐渐塌陷、破裂。还有学者认为[14],如果在卵巢包膜下存在新月形积液,表现为包膜下积液症,则代表病情严重。第二,附件肿块一般为囊性,实性肿块比较少,多和子宫、附件连接。囊性肿块信号比较均匀,能够发现囊壁存在偏心性增厚、出血等情况。对于囊壁偏心性增厚,则是因为扭转蒂囊壁受力大,囊壁肿胀厚引起的。第三,扭转蒂是妊娠期附件扭转最为主要的特异性现象,经MRI和CT诊断,大约有30%妊娠期附件扭转现象,但其机制还不够明确,也可能是扭转程度、组织缺血坏死影响的。第四,附件出血,该现象是因为卵巢内出血或者是卵巢管有积血的情况,大多数为亚急性血肿,经诊断发现,SPIR T1WI表现为高信号,尤其是出血性梗死疾病,大多发生在水肿后期,所以有研究表明[15],该现象可能和附件梗死、累及卵巢的继发坏死现象有很大的关系。所以,临床上要对双侧卵巢的大小进行对比,详细比对回声、血供情况等,以免出现附件扭转漏诊的情况。
总而言之,使用超声对妊娠期附件扭转进行诊断,存在的诊断准确率更高,通过对附件扭转超声声像改变情况的观察,能详细的研究扭转蒂部包块、卵巢水肿症、卵巢内部的血流信号等现象,发现有游离积液现象,也能将不同类型的附件扭转声像图特征表现出来,从而将其作为超声诊断的关键。
妊娠期附件扭转早诊断早治疗至关重要,超声检查能够全面评估附件的形态、位置及血供等,尤其是扭转的蒂部征象,诊断附件扭转准确率高,为临床提供宝贵信息。

