某医院2014—2020年住院儿童死因分析及干预措施探讨
闫亚萍,马金海,王艳荣,闫宝兰
5岁以下儿童死亡率是衡量一个国家和地区政治、经济、文化水平的重要指标,也是反映儿童医疗保健质量的指标。不同国家、不同地区之间存在差异,分析住院儿童死亡原因有助于有针对性地提高医疗保健水平。本研究回顾性分析我院年住院儿童死亡病例,为提高医疗保健质量提供理论依据。
1 资料与方法
1.1 一般资料:选取2014年1月至2020年12月本院收治的0~14岁患儿为研究对象,其中死亡病例237例,<1岁71例(30.0%),1~岁61例(25.7%),4~岁51例(21.5%),7~14岁54例(22.8%)。
1.2 方法:收集死亡患儿年龄、性别、家庭住址、主要诊断、入院后死亡时间、是否行气管插管、是否感染性疾病、入院24 h内小儿危重病例评分(PCIS)等资料,计算7年儿童死亡率变化趋势,分析各年龄组患儿主要死亡病因、入院后死亡时间、小儿危重病例评分、居住地有无差异。PCIS包括心率、血压(收缩压)、呼吸、动脉血氧分压、pH、血钠、血钾、肌酐、尿素氮、血红蛋白(新生儿为红细胞压积)及胃肠系统共11项,评价指标包括<1岁及≥1岁两个年龄段,不同年龄段有不同的测定值及表现,每一项分为4分、6分和10分三个等级,将每一项的分值相加即为PCIS评分。小儿病情分度:分值>80,非危重;80~71,危重;≤70,极危重。新生儿病情分度:分值>90,非危重;90~70,危重;<70,极危重[1]。
1.3 统计学方法:采用SPSS 17.0统计软件,不同年段死亡率比较及不同年龄组间各参数比较采用线性趋势χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 2014—2020年儿童死亡率及构成比:2014年1月至2020年12月我院共收治0~14岁患儿103 122例,其中死亡237例,死亡率为2.3‰。2014—2020年住院患儿死亡率没有下降趋势,差异无统计学意义(χ2=7.28,P>0.05),见表1。

表1 2014—2020年儿童死亡率及构成比
2.2 不同年龄段主要死亡病因分析:随着年龄的增长,主要死亡病因为呼吸系统疾病、心血管系统疾病及脓毒症患儿的死亡率呈下降趋势,神经系统疾病及意外伤害呈上升趋势,差异有统计学意义(P<0.05),见表2。
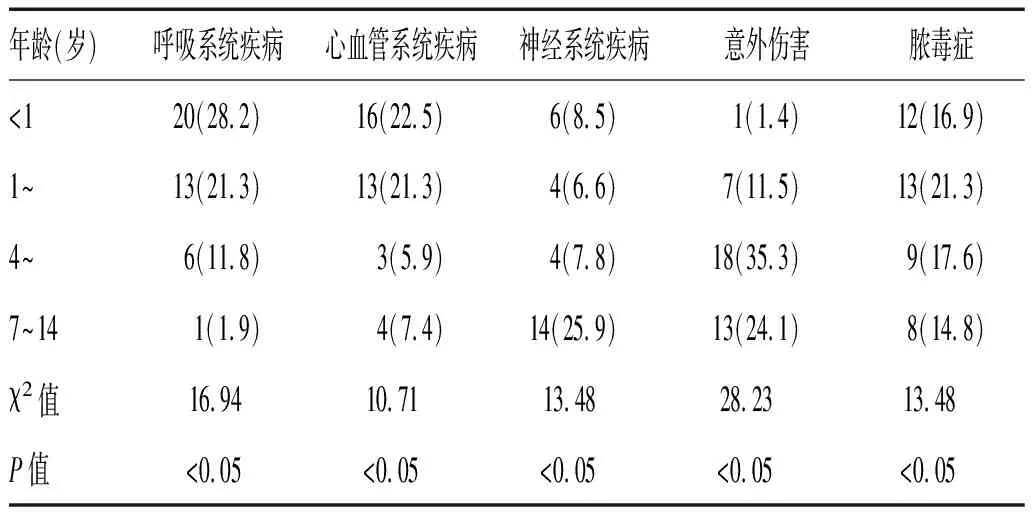
表2 不同年龄段主要死亡病因及构成比[n(%)]
2.3 不同年龄段儿童入院后死亡时间、居住地及PCIS比较:随着年龄的增长,入院后死亡时间呈上升趋势,差异有统计学意义(P<0.05),见表3。
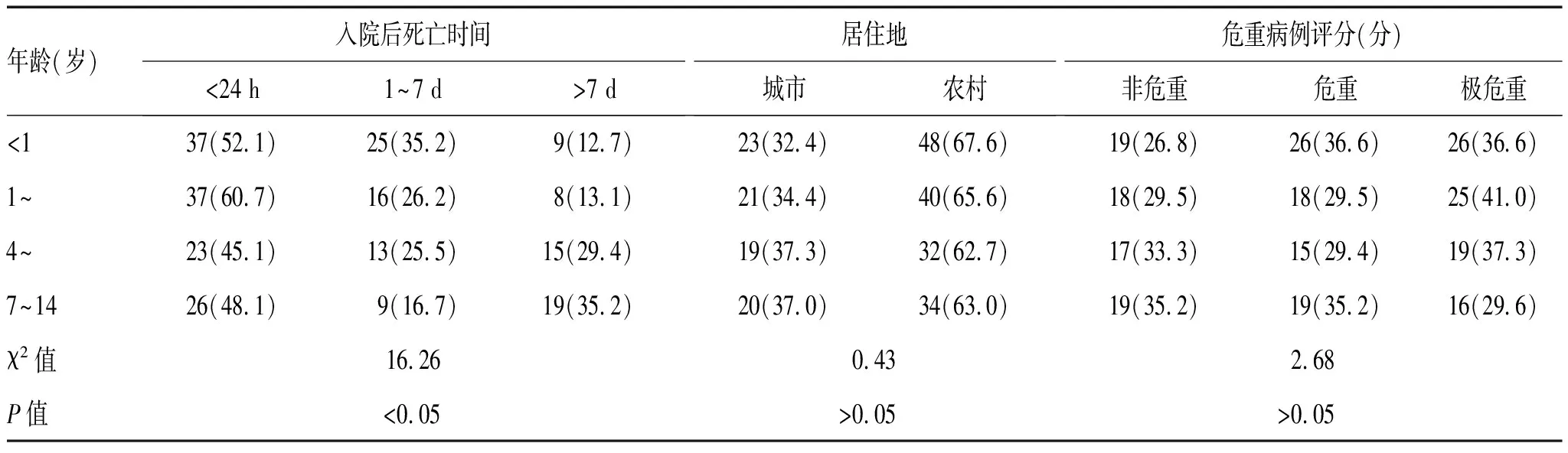
表3 不同年龄段儿童入院后死亡时间、居住地及危重病例评分比较[n(%)]
3 讨论
据2020年世界健康数据显示,2000—2008年,5岁以下儿童死亡率从76/1 000例活产降至39/1 000例活产,新生儿死亡率从31/1 000例活产降至18/1 000例活产。据统计2018年仍有530万5岁以下儿童及250万新生儿死亡[2]。根据《中国儿童发展纲要(2011—2020年)》监测报告显示,2010年以来,全国婴儿死亡率和5岁以下儿童死亡率呈稳步下降,2018年全国婴儿死亡率为6.1‰,5岁以下儿童死亡率为8.4‰,均比上年下降0.7‰[3]。本研究结果显示,本院7年住院患儿总死亡率为2.3‰,较2008—2013年的4.65‰明显下降[4],与我国儿童死亡率总体呈下降趋势相符[5],提示我区的医疗保健水平正不断提高。但近7年内每年住院患儿病死率无明显变化,与2008—2013年住院患儿病死率呈下降趋势不同。
从患儿主要死亡病因分析显示,随着年龄增长,呼吸系统疾病、心血管系统疾病及脓毒症患儿的死亡率呈下降趋势,神经系统疾病及意外伤害呈上升趋势,这与小儿的生理特点有关。小儿生后建立第一次呼吸,呼吸系统发生巨大变化,容易受内外环境因素的影响而致病,生后第1年生长发育快,鼻道狭窄,气管、支气管细短,鼻黏膜及气管、支气管黏膜柔嫩且富含血管,气管、支气管缺乏弹力组织而支撑作用差、纤毛运动差、呼吸肌肌力弱易疲劳、呼吸储备量小、呼吸道特异性和非特异性免疫功能差,导致小儿极易出现呼吸系统疾病,且容易发展为重症,尤其是小婴儿,病情变化快,症状隐匿,易被看护者忽视;另外对小儿尤其是小婴儿的急救常识相对缺乏,导致呼吸系统疾病仍是小婴儿的主要死亡原因[6]。随着年龄的增长,机体免疫功能增强,器官功能成熟,严重呼吸系统疾病逐渐减少。先天性心脏病是小儿最常见的先天性畸形,异常的心脏功能不能满足生后第1年机体快速生长的需要而出现衰竭,如未经治疗,约1/3的患儿在生后1年内可因严重缺氧、心力衰竭、肺炎等严重并发症而死亡,导致心血管系统疾病也是小婴儿主要的死亡原因之一。先天性心脏病多数在婴儿期出现症状并进一步诊治,因而随着年龄的增长,死亡率呈下降趋势。脓毒症也是婴儿和幼儿主要的死亡原因,与其低下的免疫功能有关。另外,婴幼儿不会表达不适,同时监护人对于重症感染不能早期识别,延误最佳治疗时机也是原因之一。随着年龄的增长,神经系统疾病及意外伤害成为主要死亡原因。随着社会的发展,各种机动车及非机动车的出现,同时小儿活动范围逐渐扩大,以及好奇、好动的天性,使得车祸、坠楼、中毒等意外伤害事件增多,其中车祸是意外死亡的主要原因[6-7],年龄主要集中在幼儿及学龄期儿童,而此类事件极易损伤大脑而出现不可逆的临床结局。
随着年龄的增长,住院至死亡时间延长,婴儿半数以上于入院24 h 内死亡,12.7%于入院后7 d 以上死亡;幼儿60.7%于入院后24 h内死亡,13.1%于入院7 d 以后死亡;学龄前儿童及学龄期儿童则近半数于入院24 h 内死亡,约30%于入院7 d 以后死亡。考虑可能的原因为婴幼儿发病症状隐匿,不会表达,易被忽视,容易导致病情加重而错过最佳抢救时机;学龄期儿童则以入院后24 h内及入院7 d 以上死亡为主,患儿往往入院时病情危重,虽经积极救治仍不能逆转结局,如情况容许度过危险期,则往往持续时间长,因不能逆转不良结局而终止治疗[8-10]。
本研究结果显示,2014—2020年本院总死亡率较前呈明显下降,而近7年每年死亡率未呈明显下降趋势,考虑可能因为本院每年收治的病人总数、危重病例及疑难病例数相差不大。在儿童死亡病例年龄分布上仍以婴幼儿为主,而随着年龄增长,死亡疾病谱亦有所不同。呼吸系统疾病、心血管系统疾病是婴幼儿主要的死亡原因,婴儿尤其是新生儿的医疗保健使大众感到陌生且束手无策,发病症状隐匿,易被忽视。有研究显示,增加女性受教育机会有助于降低5岁以下儿童死亡率[11-12]。对于婴幼儿的医疗保健知识及急救常识缺乏的现状,应通过宣传与培训以提高妇女对婴幼儿的医疗保健常识,掌握急救措施,提高危重症早期识别能力,提高危重患儿的救治成功率,以降低婴幼儿病死率。意外伤害仍是幼儿及学龄期儿童死亡的主要原因,需要提高监护人及儿童的安全意识[13],倡导监护人尽到监护责任,避免意外伤害的发生。针对上述情况,应采取一系列措施,以期降低入院儿童病死率,如加强医师不断学习应对儿童危重症识别及救治的能力,开设儿童保健门诊,宣教儿童保健知识,强化进修医师识别和抢救危重患儿的能力。

