网格化医院感染防控体系建设及效果评价
□ 朱小丹ZHU Xiao-dan 黄灵巧HUANG Ling-qiao 何小青HE Xiao-qing 陈彩CHEN Cai
医院感染(hospital associated infections,HAIs)通常指患者、家属或医护人员在医院内获得的感染,包括出院后才表现出明显症状者。医院感染不仅影响患者原发疾病治疗,造成严重身心健康损害,也导致医疗成本明显升高[1-3]。近年来,随着对感染重视程度增加,医院感染预防和控制已逐渐成为医院管理的重要组成部分,也是提升医院综合质量的关键指标,建立结构完整的感染防控体系是医院感染防控的重要措施,对医院业务顺利开展具有积极意义[4-6]。国家卫生和计划生育委员会发布的《病区医院感染管理规范》WS/T510-2016 明确要求各级医疗机构建立病区医院感染管理机构并明确相关职责,落实病区内医院感染管理工作[7]。目前由医院感染管理委员会、感染管理科和临床感染管理小组共同组成的医院感染管理体系在临床应用较为普遍,为医院感染控制及相关信息传达和感染防控职能发挥创造了有利条件,但也存在着管理系统人员不足、缺乏经验、行效率低等问题,且部分岗位职责不明和工作内容混乱[8-10]。建立院-科-组三级网格化管理体系有利于进一步明确医院各工作岗位感染防控职责范围,有利于加强不同岗位间的联系,整合相关资源并优化工作流程,从而提升感染防控措施执行能力,提升工作效率,降低感染发生率。
院-科-组三级医院感染管理网格体系构建
根据《医院感染管理工作制度》组建医院医院感染管理三级网格,医院主要负责人担任医院感染管理委员会主任,分管领导为副主任,感染管理科、防保科、医务处、医疗质量管理科、护理部、检验科、药学部、设备科、总务处等职能科室及临床专家为委员。医院感染管理科由公共卫生、临床和护理专业人才,经国家或省级感染管理培训中心培训并考察合格后组成医院专职感染控制队伍。医院感染管理小组由各科室主任和护士长分别推荐科室工作时间≥2 年且至少具有中级职称的医生和护士组成,根据科室大小设置1 个或多个小组,且各小组独立运行。见图1。
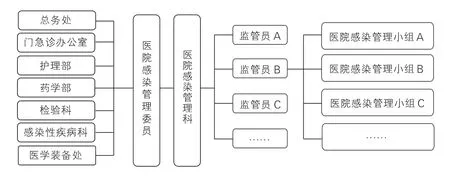
图1 院-科-组三级感染管理网格构建图
医院医院感染管理工作流程
以早发现、早报告、早诊断、早治疗、早康复为基本原则,实行全院、全流程医院感染管理。医院感染管理科负责设置、管理网格分布,使其涵盖医院感染各节点和单元,并对其统筹管理,促进医院各部门和科室密切配合,提升医院感染防控效果。根据医院业务流程将医院感染防控节点分为患者进入医院、患者诊疗和院外服务3 个单元。患者进入医院单元主要在门诊部、急诊科和检验科等部门完成,对进出人群开展感染防控管理,加强疑似感染者体温检测和流行病史搜集,同时按专科分散相关人群,建立可追踪和持续性感染防控措施,降低交叉感染风险;患者诊疗单元通常在门诊、急诊、住院病房、ICU 病房和手术室等部门,结合患者病情和科室特点,给予患者个体化感染防控和治疗,隔绝非必要接触以避免造成交叉感染;院外服务对治疗后的患者随访和院外支持过程中发现的医院感染进行治疗,同时将相关信息记录在案,为后期统计分析、经验总结和问题反馈创造条件。
各级医院感染管理网格工作职责与内容
1.医院感染管理委员会。按照医院感染管理基本规范和要求,收集医院感染相关检测结果并进行整理和分析,结合不同科室感染防控要求制定风险评估方案,根据公式,风险系数=风险发生概率评分×风险危害程度评分×风险准备工作评分,对方案中感染风险项目进行筛选,建立院级感染质控考核体系,内容包括医院感染相关知识培训、手卫生管理、医院感染监测、病原微生物监测和抗菌药物管理等方面。医院感染监测涵盖感染发生率、漏报率及多重耐药菌占比等指标,按照感染部位分为呼吸机相关肺炎(VAP)、导尿管相关泌尿道感染(CAUTI)、血管导管相关血流感染(CRBSI)以及手术切口感染等。
2.医院感染管理科。主要负责网格内临床科室监管、参与科室查房、举行医院感染管理知识培训、定期实施巡查以及协调感染相关部门工作。医院感染管理科指定临床科室1 名医生或(和1 名)护士作为感控督导员负责片区内感染防治工作,全权负责所在科室院感防控和监督指导,执行医院医院感染管理政策和要求,组织和监督医院感染管理措施落实,收集执行结果并将相应问题进行整理和反馈,同时与其它片区感控督导员加强联系和沟通,形成相互独立又共同合作的网格化监管机制。医院感染管理科采用定期授课方式举行医院感染管理知识培训,提升临床对医院感染防控认识水平,增强发现、分析和解决问题的能力。医院感染管理科定期对各科室医院感染防控情况进行考核,针对工作中存在的问题开展集中专项培训,同时收集临床科室意见和信息,整理后向医院感染管理委员会报告。
3.医院感染管理小组。各小组分别负责片区内临床医疗工作中感染风险防控,对医护人员加强手卫生管理、病原学标本送检和传染病直报等活动管控;定期采集接触物、空气和手卫生样本进行检查和评估,及时发现问题并提出相应整改意见;监测各科室医院感染发生情况,每个月对手术切口感染、VAP、CAUTI 和CRBSI 发生的感染情况和风险进行自评,加强抗菌药物监测,审核所在科室抗生素使用情况,督促医生进行病原体检测并根据药敏试验结果合理选择抗生素;完善病区内消毒和隔离工作,对公共区域、诊疗器械及医疗废物等均严格按照医院规章制度进行处理。医院院-科-组三级网格感染管理职能见图2。
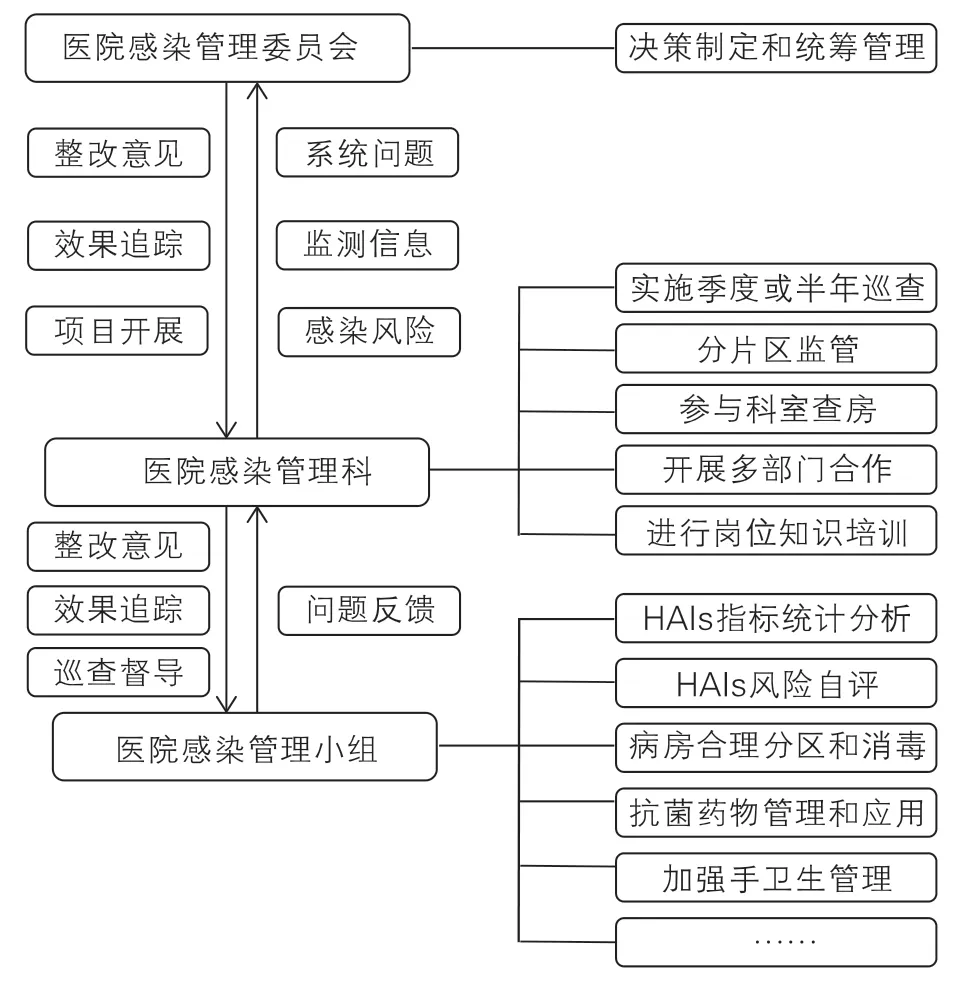
图2 院-科-组三级网格感染管理职能
4.医院感染管理绩效评定。国务院2019 年发布的《关于加强三级公立医院绩效考核工作的意见》[11]要求医疗机构建立绩效考核指标体系,包括医疗质量、运营效率、可持续发展和患者满意度4 项一级指标,其中医疗质量与医院感染密切相关,如Ⅰ类切口手术部位感染率为医院绩效考核的三级指标。医院以此为基础设计了医院感染管理质量考核体系,内容包括日常工作和管理效果两部分,其中日常工作涉及手卫生、消毒灭菌、医疗废物管理、抗菌药物管理、特殊患者管理和科室质控6 个二级指标,管理效果包括感染安全、感染发生率以及感染管理工作知晓度3 个二级指标。医院结合实际情况定期对医院感染管理进行综合评估、考核,对结果优秀的小组给予奖励和表扬。
医院感染管理效果评估
1.医护人员手卫生依从性分析。医院院-科-组三级网格化感染管理自2020 年起全面实施,医院感染管理科组织的暗访结果显示,2019 年、2020 年、2021 年医护人员手卫生依从率分别为67.20%、78.33%和79.55%,χ2检验显示实施前后比较差异有统计学意义(p<0.05),见表1。
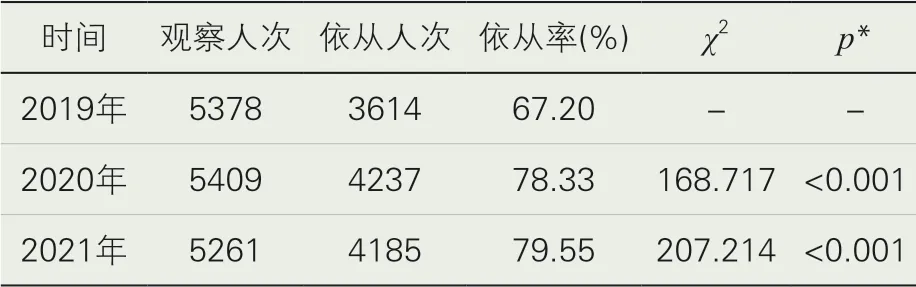
表1 医护人员手卫生依从性
2.高频接触物表面清洁度合格率分析。2019 年、2020年、2021 年高频接触物表面清洁度合格率分别为70.80%、80.37%和83.22%,χ2检验显示医院院-科-组三级网格化感染管理实施前后比较差异有统计学意义(p<0.05),见表2。

表2 高频接触物表面清洁度合格率
3.医院感染相关指标分析。2019 年、2020 年和2021年医院感染发生率分别为1.88%、1.45%和1.40%,手术切口感染发生率分别为2.49%、1.69%和1.73%,VAP 发生率分别为8.46‰、4.53‰和3.94‰,CAUTI 发生率分别为3.24‰、0.86‰和0.62‰,CRBSI 发生率分别为3.84‰、1.71‰和1.35‰,χ2检验显示医院院-科-组三级网格化感染管理实施前后医院感染、手术切口感染、VAP、CAUTI 和CRBSI 发生率总体上有所降低,见表3。
讨论
近年来广谱抗菌药物、免疫抑制剂和侵入性操作广泛应用,导致医院感染发病率明显上升,成为影响医疗水平和医院管理质量的重要因素[12]。全国各级医院按照原卫生部2006 年发布的《医院感染管理办法》建立了医院感染管理科,并以此为基础形成院-科-组三级管理制度,以有效应对因医院感染涉及多个学科和科室造成的管理混乱[13]。
本研究结果显示,自2019 年医院院-科-组三级管理网格化管理制度实施后,医护人员手卫生依从率和高频接触物表面清洁度均明显升高。医护人员为临床诊治工作主要参与者,医院感染发生与其工作期间防感染措施落实程度密切相关,其中手卫生和消毒杀菌为防控工作重要组成部分[14]。通过院-科-组三级管理网格化管理制度可保障各层级相互独立,责任分明,通过各层级监测可促进医护人员执行手卫生、消毒杀菌和病原菌送检等工作获得落实,同时有医院感染管理小组对病房内空气和物体采样检查,可实时反映感染发生风险及潜在问题,再由医院感染管理科上报医院感染管理委员会,制定相应改进措施,保障整个过程形成良好闭环管理,从而提升管理效率并降低感染发生风险。此外将医院各临床科室或病区分为不同网格,由医院感染管理科分别安排监测员进行监督和指导,不仅可以保障各科室和病区独立运转,有效克服传统管理方案中沟通困难和信息杂乱等问题,同时还有利于针对不同科室特点制定针对性防控方案,避免造成工作内容冗杂,从而保障各科室医院感染防控工作稳定和高效运转。
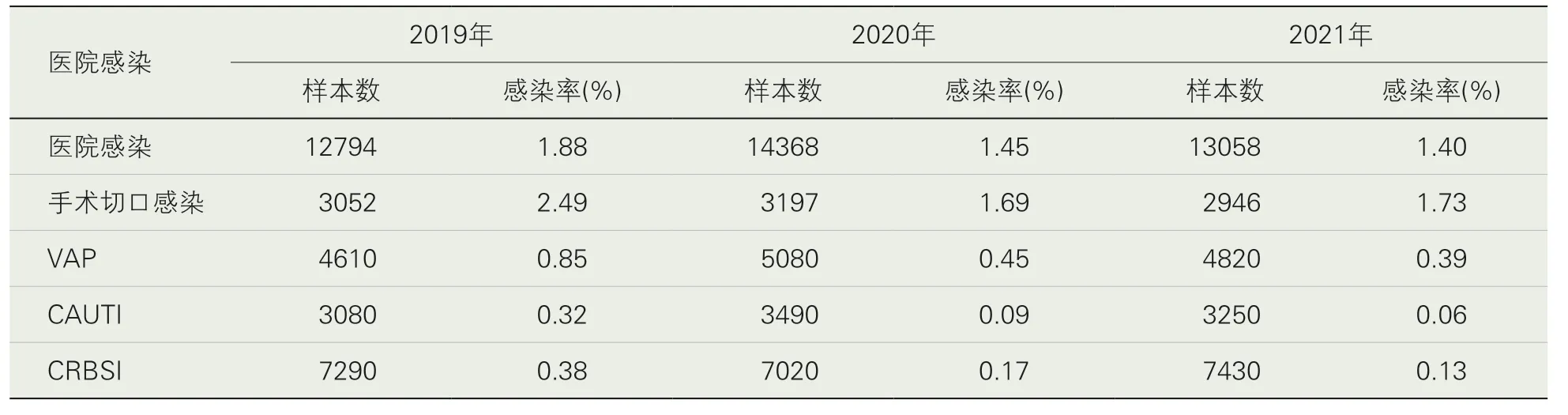
表3 医院感染相关指标分析
本研究中虽然院-科-组三级管理网格化管理对预防医院感染表现出良好效果,但各网格间管理效果仍然存在差异,反映了部分医院感染管理小组管理能力有待进一步提高,同时各层级间沟通和反馈机制存在一定不足,因此后续还需要对不同小组进行同质化培训,以进一步提升医院感染防控相关知识水平。?

