综合护理对瓣膜置换患者围手术期血糖、体液免疫与细胞免疫的影响
高凌霞,冯贵钊,张清芳
(临沂市中心医院,山东 临沂 276400)
心瓣膜病变指心脏的各瓣膜由于风湿、黏液变性、老化及坏死等病变,导致患者血流动力学发生改变,导致心功能异常,严重的可出现心力衰竭[1-2]。目前,瓣膜置换是治疗瓣膜病的最有效的方法。瓣膜置换属于心外科较大的手术,创伤大、全身应激反应强烈。在麻醉、手术、用药基本相同的情况下,护理方法不同将对应激反应程度及内环境变化有一定的影响。本研究将综合护理应用于瓣膜置换患者,取得了较理想的效果,现报道如下。
1 资料和方法
1.1 一般资料 将我院2017年1月—2020年7月收治的117例瓣膜置换患者,随机分为观察组和对照组。对照组51例,男26例,女25例;年龄23~68岁,平均(55.01±3.46)岁;二尖瓣病变者7例,主动脉瓣病变者9例,二尖瓣合并主动脉瓣病变者23例,二尖瓣合并三尖瓣病变者7例,主动脉瓣合并三尖瓣病变者5例;心功能:Ⅱ级19例,Ⅲ级25例,Ⅳ级7例;手术方式:二尖瓣置换术28例,主动脉瓣置换术5例,双瓣置换术11例,联合置换术7例。观察组66例,男27例,女39例;年龄25~68岁,平均(55.63±3.82)岁;二尖瓣病变者9例,主动脉瓣病变者12例,二尖瓣合并主动脉瓣病变者30例,二尖瓣合并三尖瓣病变者9例,主动脉瓣合并三尖瓣病变者6例;心功能:Ⅱ级24例,Ⅲ级35例,Ⅳ级7例;手术方式:二尖瓣置换术36例,主动脉瓣置换术6例,双瓣置换术15例,联合置换术9例。两组性别、年龄等一般资料比较,P>0.05,差异无统计学意义,具有可比性。本研究经医院伦理委员会批准。
纳入标准:确诊为心脏瓣膜病变;患者及家属知情同意。排除标准:合并其它脏器病变;患有精神疾患者。
1.2 方法 对照组采用常规瓣膜置换护理:术前做好心理护理,根据不同家庭背景、文化程度、工作性质等与患者交流,讲解手术的重要性,帮助患者树立信心,配合治疗;术后做好呼吸道护理及监测生命体征;遵医嘱输液,维持循环,注意小便量及引流管是否通畅;做好护理,预防感染,维持水电解质及酸碱平衡;注意观察心律失常发生情况,如果出现心律失常,及时报告医生;观察患者的出血情况;术后精神状态。遵医嘱对症护理。
观察组从入院时开始进行护理干预: (1)床位安排,按照“同伴群体论”和“同室效应”相关原则[3]安排床位。(2)做好术前护理,术前准备,特别是心理护理及瓣膜置换的相关知识宣教。(3)术后做好呼吸道护理、血液动力学监护(血压、中心静脉压、血氧饱和度、末梢循环、皮肤温度、血管活性药物、微量输液泵、尿量等)、电解质、血气分析、管道护理(气管插管、引流管、动静脉管道、尿管等)、术后并发症预防(低心排综合征、出血等)。(4)出院指导。
1.3 观察指标 (1)不同时段血糖水平。(2)不同时段白介素6(IL-6)、肿瘤坏死因子α(TNF-α)水平。(3)不同时段CD3+、CD4+、CD8+、CD4+/CD8+水平。
1.4 统计学处理 应用SPSS20.0统计学软件,计量资料以表示,采用t检验;以P<0.05表示差异有统计学意义。
2 结果
2.1 两组不同时段血糖的变化比较 见表1。
表1 两组不同时段血糖的变化比较(,mmol/L)

表1 两组不同时段血糖的变化比较(,mmol/L)
组别 n 术前 体外循环中 停机时 停机5 h 停机24 h对照组 51 4.78±0.82 7.74±1.65 10.65±1.91 8.65±1.57 7.06±0.34观察组 66 4.81±0.91 7.29±1.47 8.97±2.84 7.89±1.86 6.92±0.87
2.2 两组不同时段IL-6、TNF-α水平变化比较见表2。
表2 两组不同时段IL-6水平变化比较(,pg/mL)

表2 两组不同时段IL-6水平变化比较(,pg/mL)
组别 n IL-6 TNF-α对照组 术前 51 75.41±5.11 2.43±0.61体外循环中 51 216.43±40.21 7.31±1.14停机时 51 274.76±20.97 13.11±2.45停机5 h 51 414.53±34.86 6.97±0.69停机24 h 51 164.27±19.16 5.13±0.67观察组 术前 66 73.69±5.89 2.41±0.66体外循环中 66 198.45±35.50 6.62±0.73停机时 66 247.82±18.24 11.26±0.88停机5 h 66 355.79±28.48 5.78±0.45停机24 h 66 127.88±17.42 4.67±0.55
2.3 两组不同时间段 CD3+、CD4+、CD8+、CD4+/CD8+水平比较 见表3。
表3 两组不同时间段CD3+、CD4+、CD8+、CD4+/CD8+水平比较()
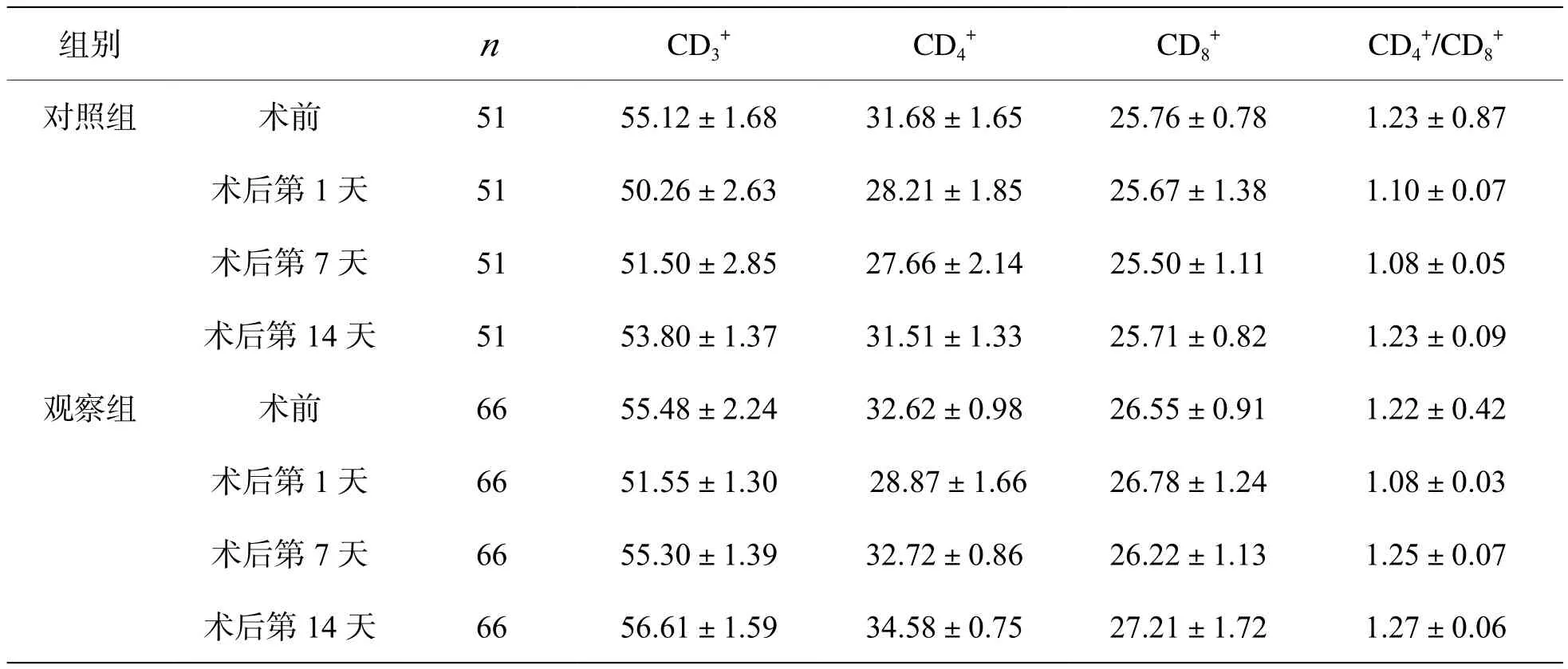
表3 两组不同时间段CD3+、CD4+、CD8+、CD4+/CD8+水平比较()
组别 n CD3+CD4+CD8+CD4+/CD8+对照组 术前 51 55.12±1.68 31.68±1.65 25.76±0.78 1.23±0.87术后第1天 51 50.26±2.63 28.21±1.85 25.67±1.38 1.10±0.07术后第7天 51 51.50±2.85 27.66±2.14 25.50±1.11 1.08±0.05术后第14天 51 53.80±1.37 31.51±1.33 25.71±0.82 1.23±0.09观察组 术前 66 55.48±2.24 32.62±0.98 26.55±0.91 1.22±0.42术后第 1天 66 51.55±1.30 28.87±1.66 26.78±1.24 1.08±0.03术后第 7天 66 55.30±1.39 32.72±0.86 26.22±1.13 1.25±0.07术后第14天 66 56.61±1.59 34.58±0.75 27.21±1.72 1.27±0.06
3 讨论
瓣膜置换已成为治疗某些心脏病的重要方式,是心外科较大的一类手术,对患者创伤较大,可导致患者出现应激性血糖升高和免疫抑制。血糖升高使机体反馈性出现高胰岛素,胰岛素的升高同时胰高血糖素也升高,动员肝糖原、肌糖原,导致乳酸升高,从而使血糖再升高。由于血糖升高致全身神经、内分泌应激性活跃,高血糖对免疫功能与细胞内的超微结构线粒体的功能有抑制作用[1],增加了自由基,易出现并发症,如缺血、心律失常、术后感染等。而有效的护理对稳定血糖水平和提高免疫功能具有重要意义。
本研究采用基于“同伴群体论”和“同室效应”的综合护理,最大限度的增加了患者的依从性,使患者从内心、情感、行为上遵从医护人员的各种指导。两组术前、体外循环中、停机24 h血糖的变化比较,P均>0.05。术前两组血糖均较稳定,但对照组稍高一些,差异无统计学意义;术中两组体外循环中可能因为同处于低温状态[4],基础代谢与各种激素、介质、受体处于半休眠状态,所以两组血糖比较,差异无统计学意义。两组停机时、停机5 h后血糖比较,P<0.05,有显著性差异,因复温到36℃时才能停机,机体各种功能逐渐恢复到正常运转的温度环境,神经、体液、内分泌、精神、情绪开始发挥作用。
两组术前IL-6水平变化比较,P>0.05,差异无统计学意义;两组体外循环中、停机时、停机5 h、停机24 h IL-6水平变化比较,P均<0.05,差异有统计学意义。两组术前TNF-α水平变化比较,P>0.05,差异无统计学意义;两组体外循环中、停机时、停机后5 h、停机24 h TNF-α水平变化比,P均<0.05,有显著性差异。从TNF-α与IL-6的变化曲线来看,TNF-α峰值位于停机时,而IL-6峰值位于停机后5 h。说明TNF-α升高早于IL-6升高。TNF-α是炎症瀑布的核心物质,以后逐渐下降。IL-6停机后5 h最高,说明IL-6是炎症第二高潮中主要细胞因子,也就是说机体损伤后1~2 h炎性反应是TNF-α在起作用,以后IL-6分泌逐渐增加,术后第7天基本恢复正常。
两组术前CD3+、CD4+/CD8+水平比较,P均>0.05; 两组术前CD4+、CD8+水平比较,P均<0.05,差异有统计学意义。两组术后第1天、第7天、 第 14天 CD3+、CD4+、CD8+、CD4+/CD8+水平比较,P均<0.05,差异有统计学意义。两组术后细胞免疫变化曲线逐渐下降基本一致,术后第7天除CD4+其他基本恢复正常。术中到术后第7天CD4+下降较明显,到第14天恢复正常[5]。
综上所述,综合护理应用于瓣膜置换患者,可有效降低患者的应激反应,维持血糖水平和提高机体免疫力。

