2016-2020年某三甲医院临床分离细菌分布及耐药性分析*
苏惠婷 温晓峥 田江川
临床医生治疗性或预防性使用抗生素以此来减少感染相关的发病率和死亡率,然而随着耐药菌的出现不仅给常见细菌感染性疾病治疗带来困难,而且影响到医院环境下其他患者的管理。抗生素耐药问题对我国乃至全世界的临床医学和公共卫生构成重大威胁[1-3]。国家卫生健康委发布有关抗微生物药物管理遏制耐药工作、抗菌药物临床应用管理的通知,采取多种措施努力减少耐药菌或减缓其耐药性的增长速度。细菌耐药监测通过收集和分析病原体的分布及病原体对抗生素的敏感性,给临床经验性治疗提供参考的依据[4-6]。为加强广安市人民医院感染防控及指导临床合理用药,现对本院2016-2020年临床分离出的14 885株细菌及耐药情况进行回顾性调查分析,现报道如下。
1 资料与方法
1.1 一般资料
收集本院2016年1月1日-2020年12月31日临床送检标本中分离出的菌株。按照仅保留同一患者第一株菌的原则剔除重复分离株。
1.2 方法
细菌分离培养具体操作过程参照文献[7]《全国临床检验操作规程(第四版)》,鉴定药敏则采用法国生物梅里埃公司VITEK 2 Compact全自动微生物分析系统及配套鉴定卡、药敏卡,具体结果参照CLSI2020年M100-S30的标准进行判读,药敏纸片为英国Oxoid公司产品。质控菌株为流感嗜血杆菌ATCC 9007、大肠埃希菌ATCC 25922、肺炎克雷伯菌ATCC 700324、铜绿假单胞菌ATCC 27853、肺炎链球菌ATCC 49619、金黄色葡萄球菌ATCC 29213、粪肠球菌ATCC 29212,均购自美国典型培养物保藏中心(ATCC)。采用CLSI推荐的纸片筛选法和酶抑制剂增强实验检测产超广谱β内酰胺酶(ESBLs)菌株,确证实验使用的头孢噻肟,头孢噻肟/克拉维酸及头孢他啶,头孢他啶/克拉维酸。
1.3 统计学处理
采用Whonet 5.6 软件进行统计学分析,计数资料以率(%)表示。
2 结果
2.1 细菌及分布
2016年1月1日-2020年12月31日本院临床标本共分离出14 885株细菌,其中女性患者占39.9%(5 941例),男性患者占60.1%(8 944例)。年龄1 d~101岁,成年人5 473例(占36.8%),老年人4 983例(占33.5%),儿童4 429例(占29.8%)。菌株主要来源于痰液标本7 229株(48.6%)、尿液标本2 572株(17.3%)、血液标本1 572株(10.6%)和分泌物标本992株(6.7%),见表1。痰液标本以流感嗜血杆菌为主,尿液标本以大肠埃希菌为主,血液标本以大肠埃希菌为主。14 885株检出菌株中,革兰阳性菌4 014株(占27.0%),主要为金黄色葡萄球菌、肺炎链球菌和凝固酶阴性葡萄球菌。革兰阴性菌10 871株(占73.0%),主要为流感嗜血杆菌、大肠埃希菌和肺炎克雷伯菌;非发酵菌在本院患者的分离率较高,主要为铜绿假单胞菌及鲍曼不动杆菌。大体上看,2016-2019年革兰阳性菌检出率有逐年增加趋势,而革兰阴性菌检出率逐年降低趋势,见表2。

表1 2016-2020年本院患者分离菌株的标本构成情况

表2 2016-2020年本院患者分离菌株菌种分布[株(%)]
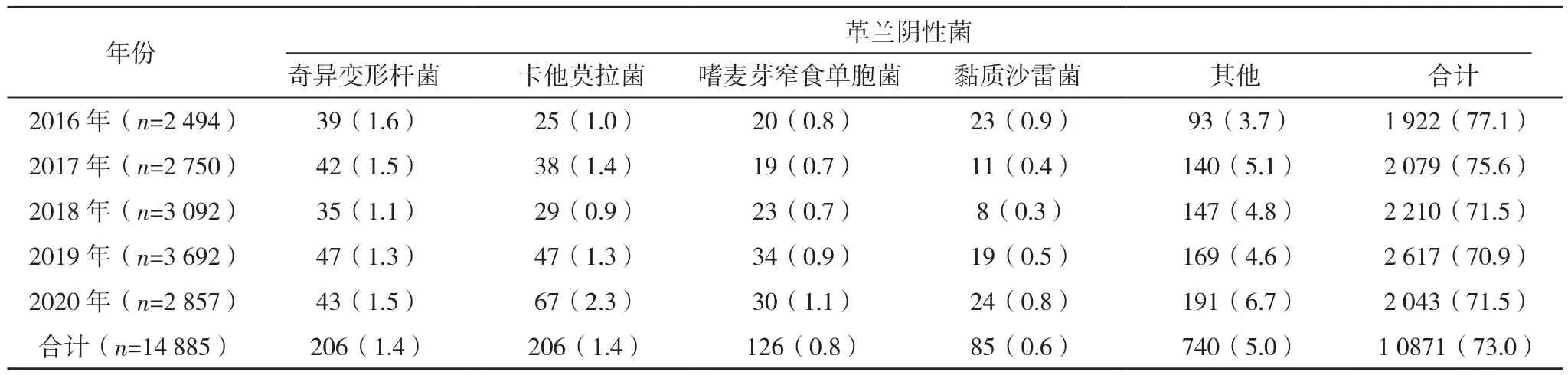
表2(续)

表2(续)
2.2 革兰阴性菌对抗菌药物的耐药性
2.2.1 流感嗜血杆菌 2016-2020年,本院临床送检标本共分离到流感嗜血杆菌3 206株,主要来源于儿童患者69.1%(2 215/3 206),总β内酰胺酶检出率72.8%(2 334/3 206)。流感嗜血杆菌检出率从2016年的25.5%到2020年的10.0%逐年递减。氨苄西林耐药的流感嗜血杆菌的检出率从2016年的71.9%到2019年的86.1%逐年递增,2020年有轻微回落趋势。流感嗜血杆菌对头孢噻肟、利福平、氯霉素等较为敏感,耐药率均低于10%,见表3。

表3 2016-2020年本院临床分离流感嗜血杆菌对抗菌药物的药敏结果[株(%)]

表3(续)

表3(续)
2.2.2 肠杆菌科 大肠埃希菌和肺炎克雷伯菌是肠杆菌属检出最多的细菌,ESBLs检出率分别是49.1%(1 475/3 005) 和 26.9%(350/1 299)。2020年大肠埃希菌对氨苄西林、哌拉西林、头孢曲松、头孢噻肟的耐药率分别为85.0%、79.8%、47.6%、47.3%,低于2016年。对厄他培南、亚胺培南、美洛培南等碳青霉烯类最敏感,耐药率<2%,其次为阿莫西林/克拉维酸、哌拉西林/他唑巴坦、头孢吡肟,耐药率<20%。大肠埃希菌对抗菌药物敏感结果见表4。2016年肺炎克雷伯菌对厄他培南和亚胺培南的耐药率分别为0、2.1%,低于2020年。5年间,对环丙沙星、左旋氧氟沙星的耐药率分别从14.0%和9.5%上升至20.1%和18.1%,2020年肺炎克雷伯菌对阿莫西林/克拉维酸、哌拉西林/他唑巴坦的耐药率分别为17.1%、12.5%,高于2016年,见表5。
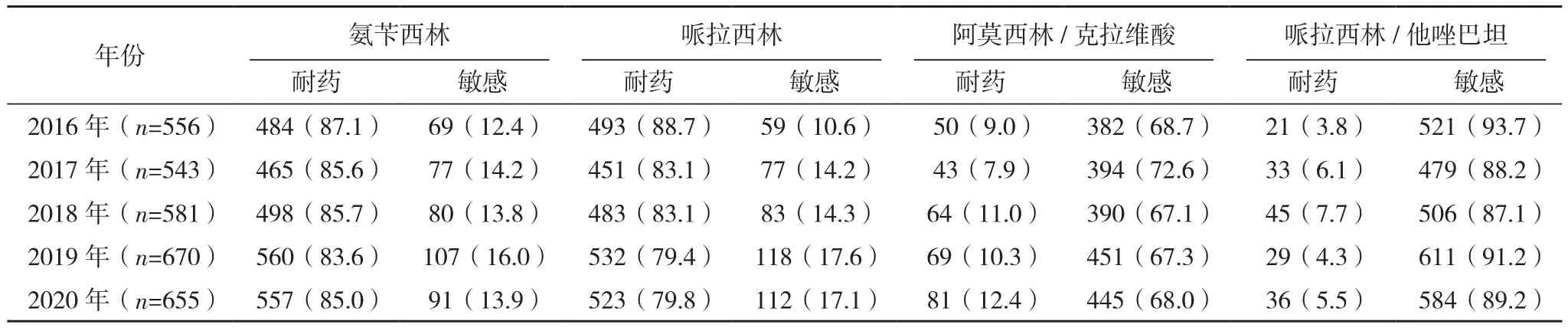
表4 2016-2020年本院临床分离大肠埃希菌对抗菌药物的药敏结果[株(%)]

表4(续)

表4(续)

表4(续)

表4(续)

表4(续)
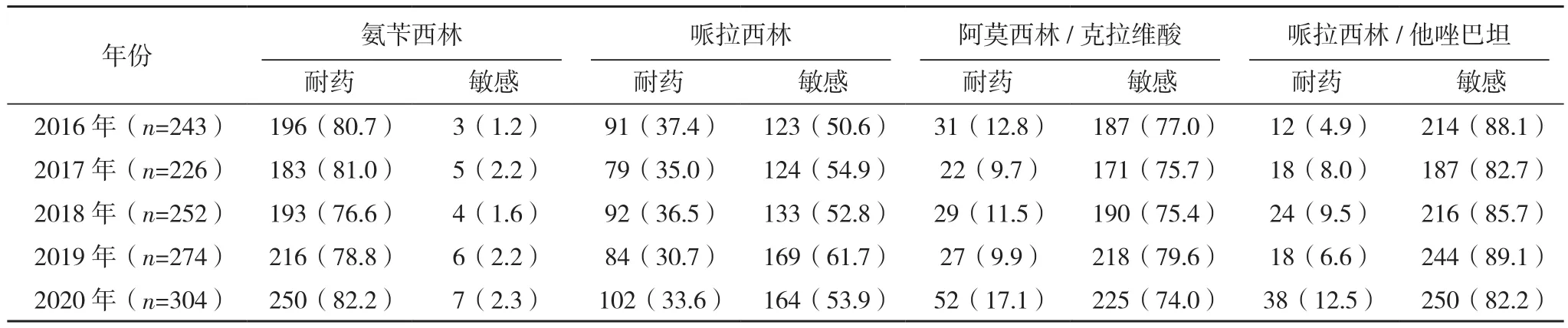
表5 2016-2020年本院临床分离肺炎克雷伯菌对抗菌药物的药敏结果[株(%)]
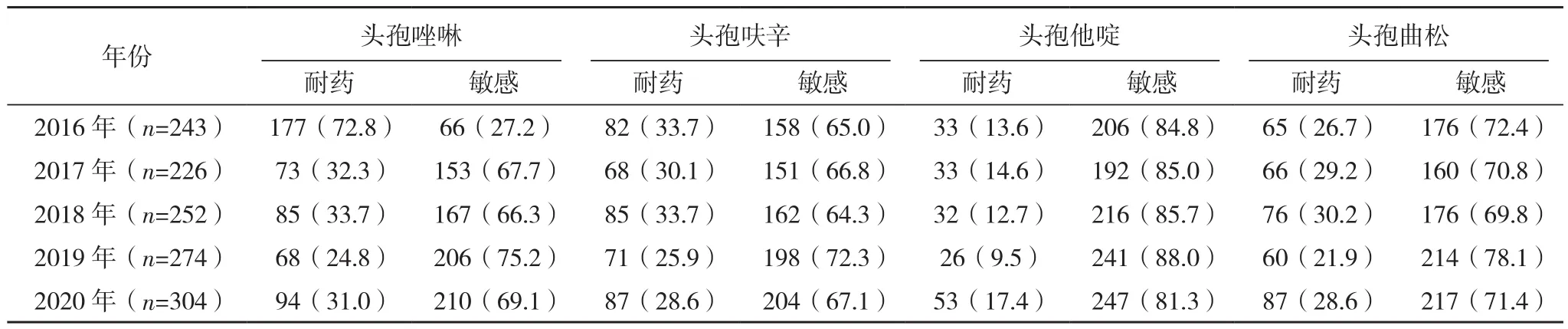
表5(续)

表5(续)

表5(续)

表5(续)

表5(续)
2.2.3 非发酵糖革兰阴性杆菌 2016-2020年本院分离的非发酵菌共2 207株(占14.8%),以铜绿假单胞菌(884株)和鲍曼不动杆菌(825株)为主。2016年铜绿假单胞菌对亚胺培南和美罗培南的耐药率为4.1%、1.6%,低于2020年的10.1%、5.9%;2020年铜绿假单胞菌对环丙沙星和左旋氧氟沙星的耐药率分别为11.2%、12.2%,高于2016年。近5年铜绿假单胞菌对阿米卡星、庆大霉素的耐药率变化不大,均<10%;对三代头孢如头孢曲松、头孢噻肟耐药率多在90%以上,但对头孢他啶耐药率<10%,见表6。鲍曼不动杆菌对包括碳青霉烯类抗生素亚胺培南、美罗培南在内的其他抗菌药物的耐药率大多>50%。2020年鲍曼不动杆菌对阿米卡星的耐药率为46.4%,高于2016年,见表7。
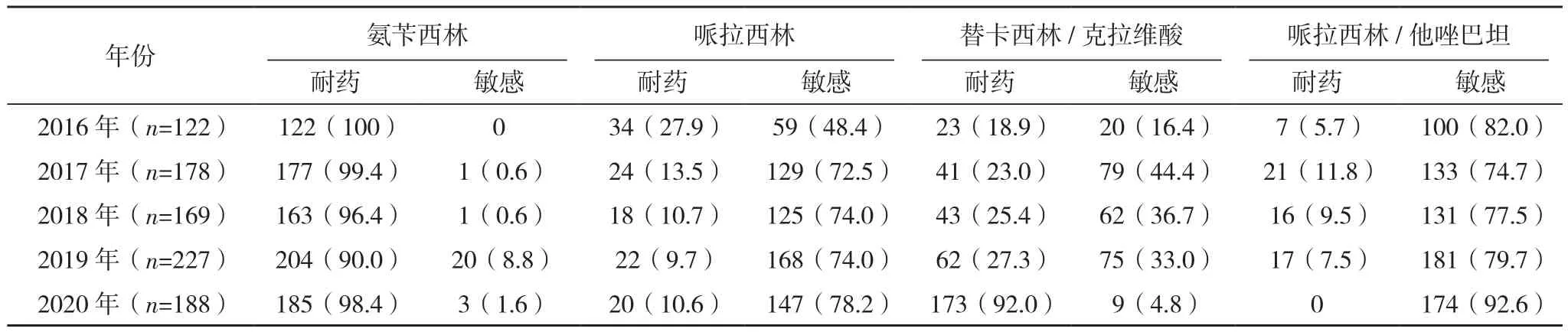
表6 2016-2020年本院临床分离铜绿假单胞菌对抗菌药物的药敏结果[株(%)]

表6(续)

表6(续)
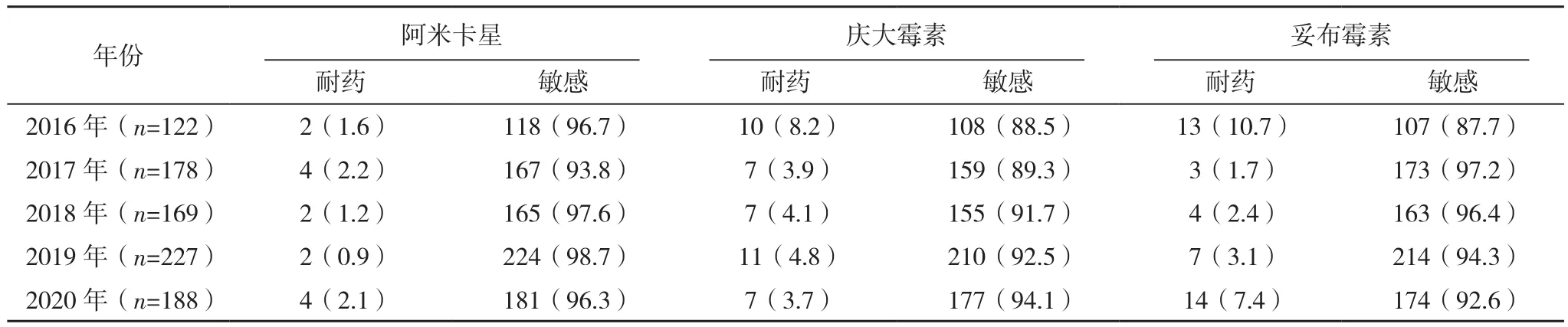
表6(续)

表6(续)
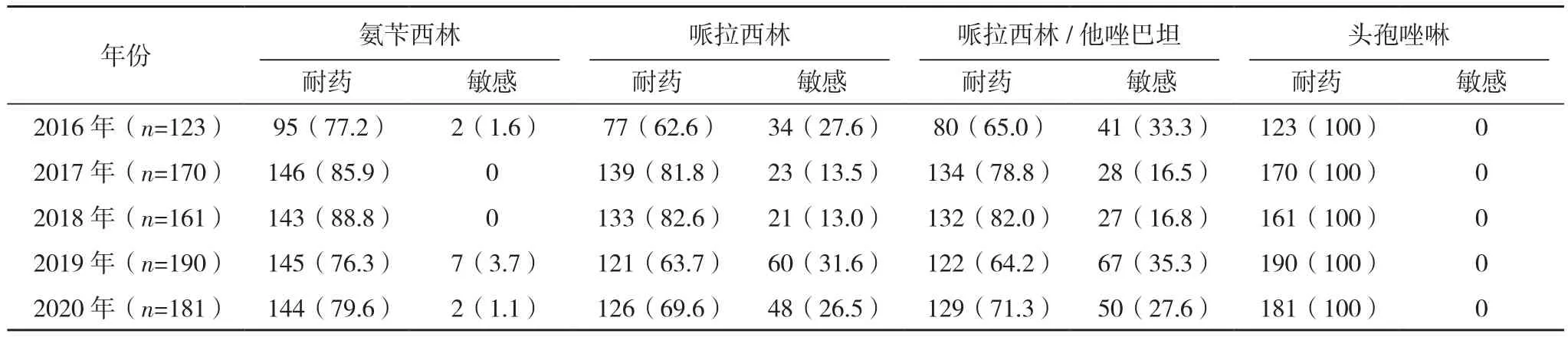
表7 2016-2020年本院临床分离鲍曼不动杆菌对抗菌药物的药敏结果[株(%)]

表7(续)

表7(续)

表7(续)

表7(续)
2.3 革兰阳性球菌对抗菌药物的耐药性
2.3.1 葡萄球菌属 葡萄球菌属中,耐苯唑西林金黄色葡萄球菌(MRSA)及凝固酶阴性葡萄球菌(MRCNS)的检出率分别为28.0%(400/1 427)、68.6%(629/917)。金黄色葡萄球菌和凝固酶阴性葡萄球菌对青霉素G耐药率最高,多数在90%以上。2020年金黄色葡萄球菌和凝固酶阴性葡萄球菌对红霉素的耐药率分别为55.3%、78.8%,低于2016年。未发现对利奈唑胺、万古霉素、奎奴普丁/达福普汀耐药的金黄色葡萄球菌。未发现对利奈唑胺、万古霉素耐药的凝固酶阴性葡萄球菌,见表 8、表 9。

表8 2016-2020年本院临床分离金黄色葡萄球菌对抗菌药物的药敏结果[株(%)]

表8(续)

表8(续)

表8(续)

表9 2016-2020年本院临床分离凝固酶阴性葡萄球菌对抗菌药物的药敏结果[株(%)]
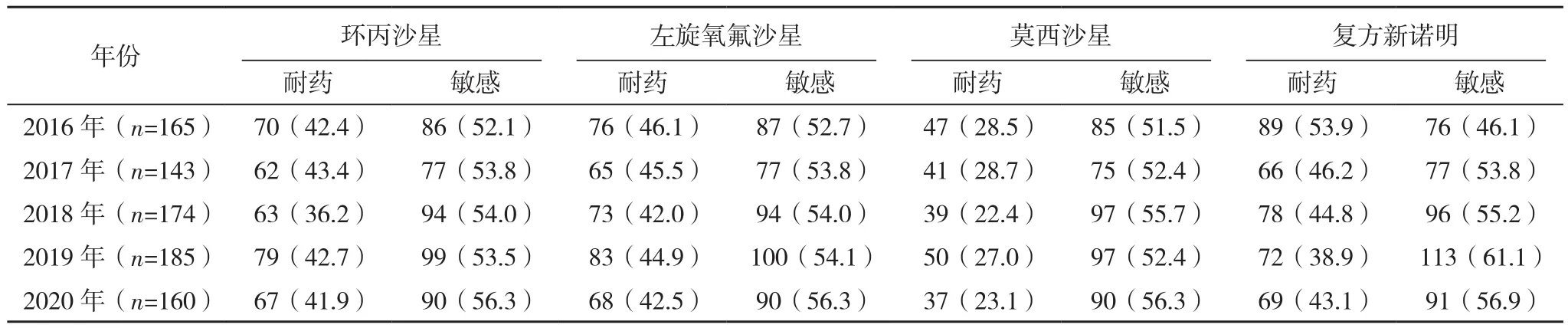
表9(续)

表9(续)

表9(续)
2.3.2 链球菌属 1 176株链球菌属中,肺炎链球菌检出917株且均为非脑膜炎株。药敏结果显示肺炎链球菌对红霉素耐药率最高(>90%),其次为四环素、复方新诺明,耐药率分别>70%、>50%,未发现万古霉素、利奈唑胺耐药株。肺炎链球菌对厄他培南耐药率均<1%。肺炎链球菌对左旋氧氟沙星、莫西沙星的耐药率均<5%。肺炎链球菌对美罗培南、头孢噻肟的耐药率均<20%。2017-2020年,肺炎链球菌对头孢曲松的耐药率均<20%,见表10。

表10 2016-2020年本院临床分离肺炎链球菌对抗菌药物的药敏结果[株(%)]
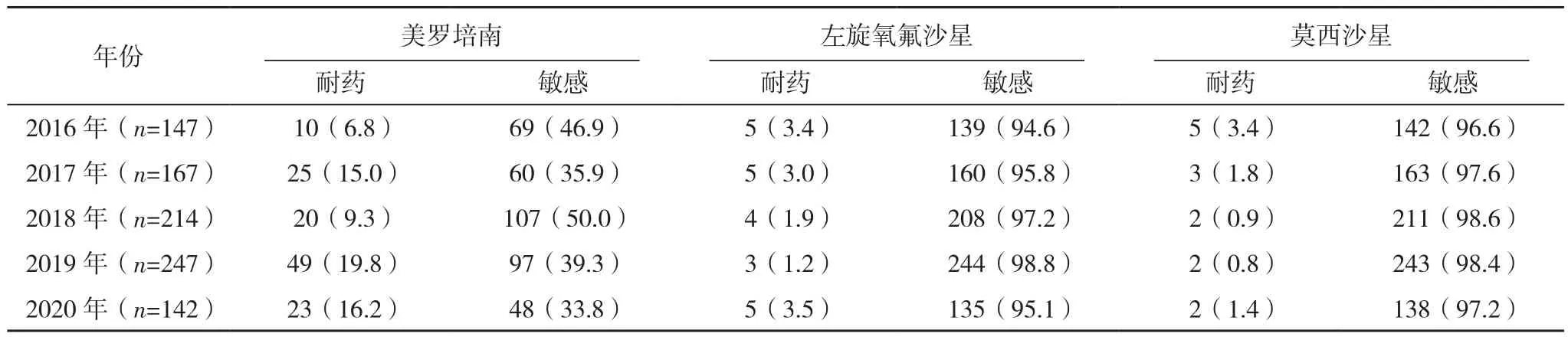
表10(续)

表10(续)

表10(续)
2.3.3 肠球菌属 2016-2020年本院共分离出559株肠球菌属细菌,屎肠球菌261株(46.7%),粪肠球菌247株(44.2%),其他肠球菌51株(9.1%)。屎肠球菌对多种抗生素如青霉素G、氨苄西林、环丙沙星、左氧氟沙星、莫西沙星、红霉素耐药率>80%。2020年屎肠球菌对高浓度庆大霉素和高浓度链霉素的耐药率分别为47.5%、52.5%,高于2016年,见表11。粪肠球菌对克林霉素、奎奴普丁/达福普汀耐药率>80%;对青霉素G、氨苄西林较敏感,耐药率<10%。2020年粪肠球菌对高浓度庆大霉素和高浓度链霉素的耐药率分别为41.4%、27.6%,高于2016年。目前未发现对万古霉素、利奈唑胺耐药的屎肠球菌及粪肠球菌,见表12。

表11 2016-2020年本院临床分离屎肠球菌对抗菌药物的药敏结果[株(%)]

表11(续)

表11(续)
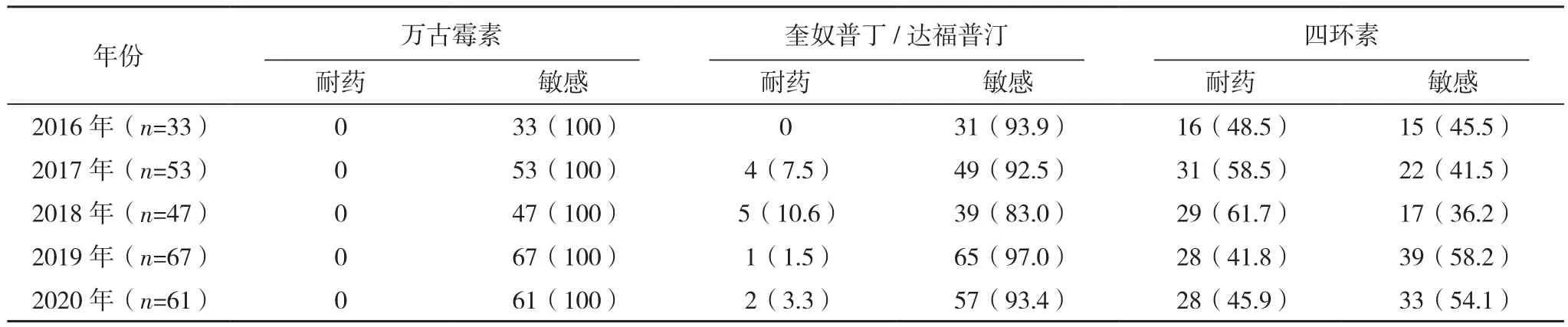
表11(续)

表12 2016-2020年本院临床分离粪肠球菌对抗菌药物的药敏结果[株(%)]

表12(续)
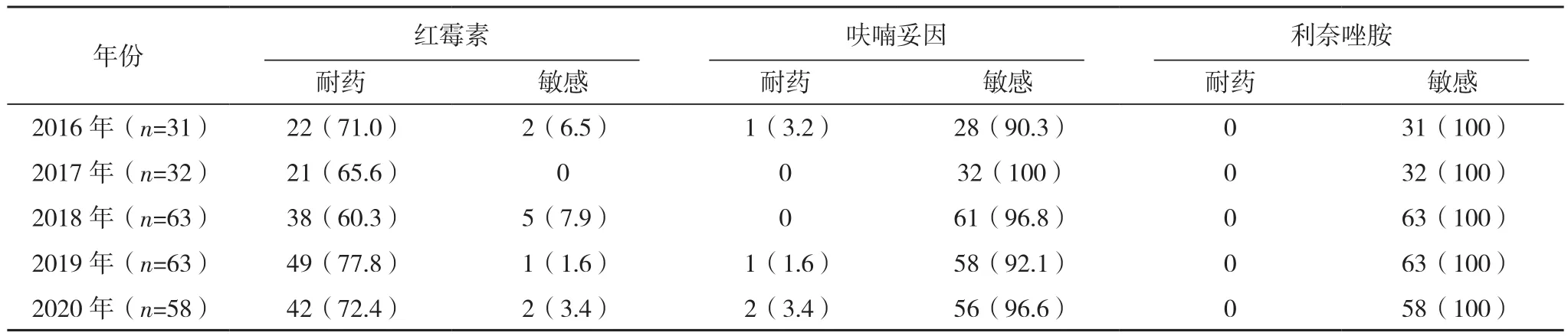
表12(续)

表12(续)
3 讨论
本院耐药监测数据显示:2020年革兰阴性菌占比71.5%,低于2016年;2020年革兰阳性菌占比28.5%,高于2016年,与全国细菌耐药监测网数据存在差异[8-9]。除2020年受疫情影响外,2016-2019年流感嗜血杆菌检出率均排在第一位,与综合性医院检出情况存在一定差异,可能与本院儿科送检标本占比较大有关。与2019年相比,2020年流感嗜血杆菌检出数量下降66.9%。同样,金黄色葡萄球菌和肺炎链球菌的检出数量大幅降低。Brueggemann等[10]相关研究也发现此类现象,深入分析其可能与严格的COVID-19防控措施影响社区获得性细菌感染的检出及人们自愿降低感染风险的行为使得人与人之间的细菌呼吸道传播中断等有关。
大肠埃希菌作为产ESBLs的主要菌种,产ESBLs是其导致三代头孢耐药的重要原因。全国细菌耐药监测报告显示国内头孢噻肟耐药大肠埃希菌检出率从2014年的59.7%逐步下降至2019年的51.9%[11]。本院2020年头孢噻肟耐药大肠埃希菌检出率为47.3%,低于2016年。尽管近年来大肠埃希菌对三代头孢的耐药率已经出现下降的趋势,但耐药水平如此之高,故仍然不建议临床医生使用这些药物对可疑的革兰阴性脓毒症进行经验性治疗。肺炎克雷伯菌对头孢菌素的耐药率明显低于大肠埃希菌,可能与大肠埃希菌ESBLs产酶株更多有关。虽然肺炎克雷伯菌对碳青霉烯的耐药率低于10%,但值得关注的是2016年其对厄他培南和亚胺培南的耐药率分别为0、2.1%,低于2020年的7.9%、6.6%,需注意院内感染防控。
碳青霉烯类是广谱β-内酰胺类抗生素,通常被认为是治疗严重感染(如危及生命的败血症)的最后一种抗生素。本研究发现本院非发酵菌中的鲍曼不动杆菌和铜绿假单胞菌对碳青霉烯类耐药率较高。碳青霉烯耐药鲍曼不动杆菌检出率在70%左右,与Hu等[12]研究结果相似。2016-2018年碳青霉烯耐药鲍曼不动杆菌检出率呈上升态势,但2018-2020年呈现下降趋势,可能与本院近两年实施了预防和控制感染的抗生素管理规划和策略,加强对碳青霉烯类抗生素管控及多重耐药菌感染防控有关。
上述研究结果提示,本院细菌感染患者以革兰阴性菌为主,其中流感嗜血杆菌分离率最高,且氨苄西林耐药率超过70%。本院三代头孢耐药的大肠埃希菌、碳青霉烯耐药的鲍曼不动杆菌近5年检出率都趋于平稳,并且有下降的趋势。但碳青霉烯耐药的肺炎克雷伯菌及铜绿假单胞菌检出率有所上升,耐药情况仍然严峻,应继续加强感染防控、规范抗菌药物使用以阻断多重耐药菌株的产生和传播,同时加强细菌耐药性监测指导临床用药。

