脉络膜脱离型孔源性视网膜脱离患者行巩膜扣带术前玻璃体腔注液的临床护理观察分析
林勤,唐丽兰,姚楚容,谭玉芳
(1.深圳市眼科医院/深圳眼科学重点实验室/暨南大学附属深圳眼科医院 日间病房二区,广东 深圳 518000;2.深圳市眼科医院/深圳眼科学重点实验室/暨南大学附属深圳眼科医院 手术室,广东 深圳 518000)
0 引言
脉络膜脱离型孔源性视网膜脱离属于眼科临床较为少见的复杂性视网膜脱离特殊类型之一,其发病率在所有孔源性视网膜脱离中约占2.0%~8.6%,且多见老年、高度近视以及无晶状体眼患者,孔源性视网膜脱离延误治疗进展是该病的重要病因之一[1]。针对该病患者若不予以及时有效的治疗,或治疗不彻底,极易反复发作,从而对患者的身心健康产生负面影响,病情严重患者甚至会失明。鉴于此,本文通过研究脉络膜脱离型孔源性视网膜脱离患者行巩膜扣带术前玻璃体腔注液的临床护理观察,以期为该病患者提供有效的干预方案,以改善患者预后,现作以下报道。
1 资料与方法
1.1 一般资料
将医院从2016年2月-2018年2月收治的42例脉络膜脱离型孔源性视网膜脱离患者纳入研究。将其以随机数表法分作研究组19例及对照组23例。其中研究组男性11例,女性8例;年龄25~79岁,平均(55.23±11.48)岁;术前视力0.02~0.28,平均(0.06±0.01);术前眼压6.0~9.6mmHg,平均(7.04±0.82)mmHg;体质量指数19~30kg/m²,平均(23.05±2.15)kg/m²。对照组男性14例,女性9例;年龄24~83岁,平均(55.31±11.50)岁;术前视力0.02~0.27,平均(0.06±0.01);术前眼压6.1~9.7mmHg,平均(7.06±0.81)mmHg;体质量指数19~30kg/m²,平均(23.12±2.17)kg/m²。各组上述资料差异较小(P>0.05),可比性较高。
入组标准[2]:①所有入组人员均经B超或(和)UBM检查确诊为脉络膜脱离型孔源性视网膜脱离;②增殖性玻璃体视网膜病变PVR-C1级以下;③均拟行手术治疗;④均为成年人。剔除标准:①因外伤引发或复发的脉络膜脱离型孔源性视网膜脱离;②因故无法耐受手术者。入组人员均于同意书上具名,医院伦理委员会获悉并核准。
1.2 研究方法
对照组实施常规玻璃体手术治疗,术前选用布比卡因以及利多卡因球后注射麻醉,均取平卧位,对眼部实施常规消毒铺巾。选择Alcon Constellation System,相关参数设置如下:手术切速以4000~5000r/min为宜,负压以4000~5500mmHg为宜,灌注压以25~30mmHg为宜。以25G穿刺刀完成巩膜穿刺,直视下条件下确认并进入玻璃体腔,选择颞下方穿刺口和灌注管相连,保证其金属末端处于玻璃体腔。选择上方两侧穿刺口分别置入导光纤维以及玻璃体切割头,并实施曲安奈德染色,开展全玻璃体切除。待气液交换成功后,针对视网膜贴复良好者,进行激光光凝封闭裂孔;针对贴复不良者,重水压平视网膜后实施激光光凝封闭裂孔;针对人工晶体眼、高度近视或脉络膜脱离严重者同期实施巩膜环扎术。最后以可吸收线对结膜巩膜穿刺部位实施缝合处理,予以阿托品涂抹结膜囊,同时采用妥布霉素地塞米松眼膏包眼。术毕,予以地塞米松静脉滴注,剂量为10mg/d,持续3d,随后予以泼尼松口服,30mg/次,根据病情变化逐渐递减5~10mg/周,直至停用。
研究组则予以巩膜扣带术前玻璃体腔注液:术前予以复方托品卡胺完成散瞳,5min/次,共4次。协助患者取平卧位,对眼部实施常规消毒铺巾,选用布比卡因以及利多卡因球后注射麻醉。首先对球结膜实施剪开处理,稍稍提拉眼直肌,充分显露巩膜。随后以破囊针头刺入玻璃体腔,刺入点以睫状体脱离最低位离角巩膜缘4mm处为宜。待确定针尖刺入玻璃体腔之后,取平衡盐溶液注入,直至眼压升高至Tn或T+1为宜。在眼底镜直视条件下,采用一次性注射器针头实施巩膜穿刺外放液,待视网膜下液及部分脉络膜下液流出,冷凝视网膜裂孔,定位后,实施节段性巩膜外加压或与巩膜环扎术联用,保证裂孔处于手术嵴中央或偏前即可。采用飞可吸收缝线进行缝合,固定硅胶。术毕,以可吸收线对手术切口进行缝合,予以阿托品涂抹结膜囊,同时采用妥布霉素地塞米松眼膏包眼。予以地塞米松静脉滴注,剂量为10mg/d,持续3d,随后予以泼尼松口服,30mg/次,根据病情变化逐渐递减5~10mg/周,直至停用。
1.3 评价指标
分析两组一次性视网膜复位率、眼压、视力,干预前后汉密尔顿焦虑量表(HAMA)[3]、汉密尔顿抑郁量表(HAMD)[4]评分变化情况,护理满意度的差异。HAMA主要包括14个项目,每项根据症状严重程度评分为0~4分,总分0~56分,得分越高表示患者焦虑程度越明显[5]。HAMD主要包括24个项目,其中10个项目得分为1~2分,14个项目得分1~4分,总分76分,得分越高表示患者抑郁情况越严重[6]。受试者满意度的评价通过满意度调查表实现[7]:调查结果有三:①非常满意;②满意;③不满意。以非常满意率+满意率作为总体满意度。
1.4 统计学处理
2 结果
2.1 两组一次性视网膜复位率、眼压及视力对比
两组一次性视网膜复位率对比不明显(P>0.05);研究组术后眼压为(16.62±3.01)mmHg,低于对照组的(20.86±4.32),且术后视力为(0.41±0.13),高于对照组的(0.13±0.04),差异有统计学意义(均P<0.05),见表1。
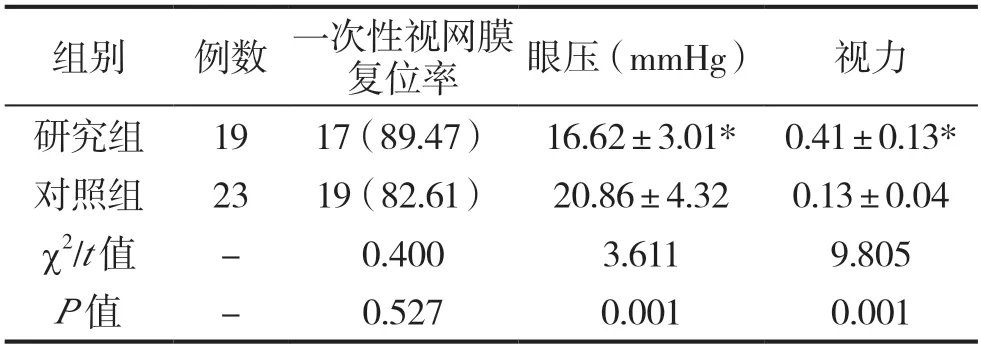
表1 两组一次性视网膜复位率、眼压及视力对比
2.2 两组干预前后HAMA、HAMD评分对比
研究组干预后HAMA、HAMD评分分别为(21.05±3.21)分、(33.47±4.15)分,均低于对照组的(28.20±4.39)分、(39.52±4.66)分,差异有统计学意义(均P<0.05),见表2。
表2 两组干预前后HAMA、HAMD评分对比(分,)
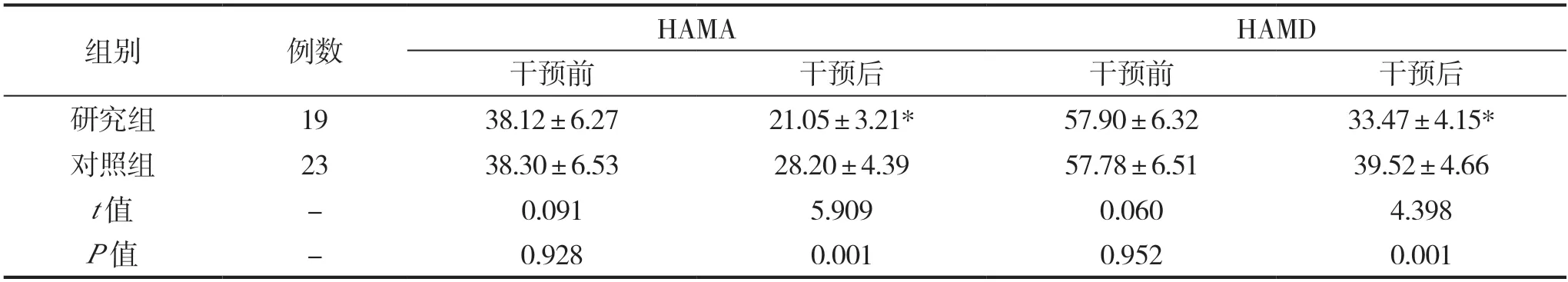
表2 两组干预前后HAMA、HAMD评分对比(分,)
注:与对照组相比,*P<0.05
2.3 两组护理满意度评价
研究组护理满意度为100.00%,高于对照组的78.26%,差异有统计学意义(P<0.05),见表3。
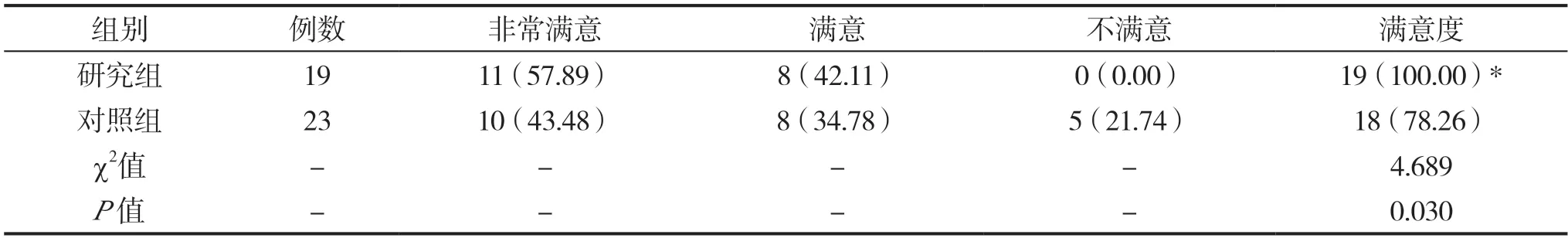
表3 两组护理满意度评价[n(%)]
3 讨论
迄今为止,关于脉络膜脱离型孔源性视网膜脱离的具体发病机制尚未彻底阐明,有研究表明,视网膜脱离导致玻璃体液涌入视网膜下,继而导致眼压的降低,即为该病第一阶段。而低眼压又会加剧脉络膜血管扩张以及液体渗出加剧,并形成恶性循环[8]。因此,针对该病患者早期手术封闭裂孔并恢复其解剖结构相对尤为重要,而防止玻璃体液进入视网膜下是打破上述恶性循环的重中之重。目前,临床上针对该病的外科手术方案较多,不同的手术所带来的效果截然不同,而选择何种手术是临床医务工作者亟待解决的重要问题之一。
本文结果发现,两组一次性视网膜复位率差异不大,分别为89.47%、82.61%,这和既往相关研究高度一致。此外,研究组术后眼压及视力均优于对照组。这反映了脉络膜脱离型孔源性视网膜脱离患者行巩膜扣带术前玻璃体腔注液能有效改善患者的术后眼压及视力。其中巩膜扣带术属于孔源性视网膜脱离治疗的经典术式,因不会对眼内结构造成破坏,价值术后高眼压以及白内障等并发症发生风险较低,被临床医生广泛认可。本文研究组治疗期间于巩膜扣带术前取适量的平衡盐溶液行玻璃体腔注射,待患者的眼内压得以适当升高后再行巩膜穿刺外放液,彻底解决了因低眼压引发的巩膜穿刺难度较大以及视网膜下液流出不畅等问题,同时可有效避免放液后眼压加剧降低而引发的各种手术风险[9]。此外,研究组干预后HAMA、HAMD评分均低于对照组。这提示了研究组治疗术式可明显减轻患者焦虑、抑郁等负性情绪。究其原因,研究组术式简便易行,且在术前实施玻璃体腔注液处理可促进眼内压的改善,继而有效解决术中低眼压,巩膜外放液难度较大以及脉络膜出血风险较高等弊端,从而可在保证临床治疗效果的基础上降低术后并发症发生情况,进一步减轻了患者因玻璃体手术风险以及弊端所引起的不良情绪[10-11]。另外,研究组护理满意度高于对照组。这表明了研究组治疗术式在提高脉络膜脱离型孔源性视网膜脱离患者护理满意度方面的效果较佳。其中主要原因可能在于:研究组治疗术式可促使绝大多数患者仅需接受一次手术,且手术费用较低、通过较小,同时减轻了患者的心理负担以及经济压力,有助于医患关系的良好建立。
综上所述,脉络膜脱离型孔源性视网膜脱离患者行巩膜扣带术前玻璃体腔注液的效果较佳,可在不同程度上促进患者眼压及视力的改善,同时有利于减轻患者的心理以及经济压力,提高护理满意度,具有较高的临床推广应用价值。

