不同体位PICC置管的临床效果对照研究
富静 梁妙丽 张聪美

[摘要] 目的 探討三种不同体位外周静脉穿刺置入中心静脉导管(PICC)置管的临床效果。 方法 选取2019年10月至2020年11月浙江省丽水市人民医院收治在静脉治疗专科置管的270例PICC患者作为研究对象,采用随机数字表法分为三组,每组各90例。分别为A组平卧位、B组半卧位和C组坐位。分析三种体位置管的一次穿刺成功率、置管中颈内异位率、导管尖端异位平均调整数、置管后原发性异位发生率。结果 C组PICC置管在置管中颈内异位率为1.11%、导管尖端异位平均调整数为0.4次,其颈内异位率、导管尖端异位平均调整数方面均低于A组和B组(P<0.05)。而A组和B组在置管中颈内异位率、导管尖端异位平均调整数方面比较,差异无统计学意义(P>0.05)。三种体位在一次穿刺成功率和置管后原发性异位发生率方面比较,差异无统计学意义(P>0.05)。结论 坐位PICC置管明显降低置管时颈内静脉异位率,异位调整时明显减少导管尖端异位平均调整次数,有经验的静脉治疗专科护士操作不降低一次穿刺成功率。是一种安全有效的改良PICC置管方法。
[关键词] 体位;经外周静脉穿刺中心静脉置管;颈内异位;原发性异位
[中图分类号] R473.7 [文献标识码] B [文章编号] 1673-9701(2022)12-0171-04
[Abstract] Objective To explore the clinical effect of peripherally inserted central catheter (PICC) in three different body positions. Methods A total of 270 patients with PICC who were admitted to the Department of Intravenous Transfusion Treatment & Nursing Specialist for catheterization in Lishui People′s Hospital from October 2019 to November 2020 were selected as the study subjects. They were randomly divided into three groups by using the random number table, with 90 cases in each group:group A in supine position, group B in semi-decubitus position and group C in sitting position. The success rate of one puncture, the rate of internal carotid ectopic during catheterization, the average adjustment number of ectopic at the catheter tip and the incidence of primary ectopic after catheterization were analyzed. Results The rate of internal carotid ectopic catheterization of the PICC catheterization in group C was 1.11%, and the average adjustment number of ectopic catheter tip was 0.4 times. The rate of internal carotid ectopic catheterization and the average adjustment number of ectopic catheter tip in the group C were lower than those in the supine and semi-supine catheterization group (P<0.05). However, no significant differences were observed between the supine position and the semi-supine position groups in the rate of internal carotid ectopic catheterization and the average adjustment number of ectopic catheter tip (P>0.05). No significant differences were observed in the success rate of one puncture and the incidence of primary ectopic after catheterization among the three positions (P>0.05). Conclusion PICC catheterization with the sitting position significantly reduces the ectopic rate of internal jugular vein during catheterization, and significantly reduces the average adjustment times of ectopic catheter tip during ectopic adjustment. The operation of experienced venous therapy specialist nurses does not reduce the success rate of a puncture. It is a safe and effective method to improve PICC catheterization.01225585-6995-4786-B090-BA18DFC54DE2
[Key words] Position; Peripherally inserted central catheter, PICC; Internal carotid ectopic; Primary ectopic
经外周置入中心静脉导管(peripherally inserted central catheter,PICC)指经外周静脉(贵要静脉、肘正中静脉、头静脉)穿刺插管,沿血管走向,导管尖端送至上腔静脉的导管[1]。PICC具有痛苦小、安全性高、留置时间长和易于操作等优点,近年来已广泛用于需中长期输液或肠外营养支持者、发泡剂即化疗药物治疗者、外周静脉建立困难者等需要康复治疗而反复穿刺者[2-3]。根据美国护理学会《静脉输液实践标准》,PICC操作时患者常规采取平卧位,上肢外展与躯干呈90°进行穿刺,置管后由心电定位或X线透视确定导管尖端位置是否位于上腔静脉,导管头端不在上腔静脉内的称为PICC异位[4]。最常见为异位于颈内静脉,国内文献报道其发生率为3.7%~13.9%[5],国外有文献研究显示发生率为 6%~10%[6]。导管异位需进行调整复位,增加患者的痛苦和并发症发生。为了预防并减少PICC所致颈内静脉异位,寻找一种异位率低的穿刺体位,特选取2019年10月至2020年11月浙江省丽水市人民医院对270例PICC穿刺患者进行平卧位、半卧位和坐位三种穿刺体位的对比研究,现报道如下。
1 资料与方法
1.1 一般资料
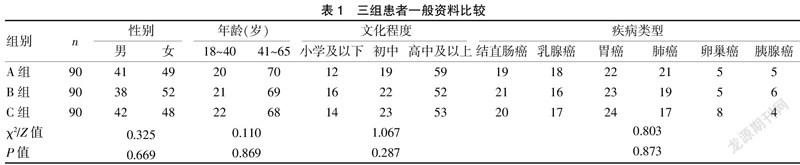
选取2019年10月至2020年11月浙江省丽水市人民医院收治在静脉治疗专科置管的270例PICC患者作为研究对象,其中男121例,女149例,年龄21~62岁,平均(46.23±9.32)岁;疾病类型:胃癌69例,乳腺癌51例,肺癌57例,结直肠癌60例,卵巢癌18例,胰腺癌15例。纳入标准:①在笔者医院PICC初次置管者;②年龄18~65周岁;③选择右上肢贵要静脉穿刺者;④无PICC置管禁忌证,能配合坐位穿刺者;⑤患者或经授权的家属签署知情同意书。排除标準:①NRS≥3分者;②血小板<20 000/μl者。所有患者对本研究经浙江省丽水市人民医院医学伦理委员会批准。采用随机数字表法分为三组,每组各90例。分别为A组平卧位、B组半卧位和C组坐位。三组患者在性别、年龄等方面比较,差异均无统计学意义(P>0.05),具有可比性。见表1。
1.2 方法
均采用超声引导下改良塞下格尔技术,选用BARD公司出产的4 Fr三向瓣膜PICC导管进行置管,置管结束拍胸部正位及侧位片确定导管尖端位置。操作者固定由医院静脉治疗专科工作超过3年的两名经PICC省级专科护士资格认证的静脉输液专科护士负责,具有置入PICC导管1000根以上的操作经历。置管方法:(1)A组患者取平卧位,上肢外展与躯干呈90°,经上肢贵要静脉置入PICC导管,由静脉治疗专科护士严格按静脉治疗操作技术规范制订的改良塞丁格下行PICC置管流程进行置管。具体置管操作流程如下:①评估患者:患者及家属置管前观看PICC宣教视频,了解置管注意事项,专科护士置管前查看患者实验室及影像学检查,与患者及家属沟通谈话,了解置管目的及穿刺时可能发生的情况,签署PICC置管操作知情同意书及临床研究同意书。②准备用物:皮尺、止血带、单腔型号4 Fr三向瓣膜PICC导管、塞丁格组件、穿刺包一个、75%乙醇、5%聚维酮碘、1 ml注射器、20 ml注射器、肝素帽、生理盐水50 ml、2%利多卡因。③选择穿刺点(右上臂中段)。④预测长度。⑤连接心电图。⑥穿刺侧上臂皮肤消毒和最大无菌屏障铺巾。⑦预冲导管及组件;⑧穿刺静脉。⑨送入导管和固定。⑩B超探查颈内静脉导管影,心电图尖端定位。?輥?輯?訛导管置入与固定完成后局部予弹力绷带包扎止血。?輥?輰?訛确定位置。?輥?輱?訛患者宣教:置管后次日嘱患者做握拳≥500次/d,避免置管侧肢体做负重锻炼,如提5 kg以上重物、打球等,禁止盆浴,告知淋浴注意事项。(2)B组患者取半卧位,床头抬高 30°~45°(应用床头角度测量卡测量),上肢外展与躯干呈90°其置管静脉的选择、置管流程同A组。(3)C组患者取坐位,其穿刺侧手臂放置在(专用升降)支架上,上肢外展与躯干呈90°患者背靠靠椅,上臂腋窝处垫一30 cm×30 cm橡皮枕,其置管静脉的选择、置管流程同A组。
1.3 观察指标
观察和记录三组体位置管方法的一次穿刺成功率、置管中颈内异位率、导管尖端异位平均调整数及置管后原发性异位发生率。①一次穿刺成功率[7]:标准为仅一次穿刺即进入目标静脉(贵要静脉),若穿刺针未能一次穿入静脉而退至皮下再行探查穿刺为二次穿刺。一次穿刺成功率(%)=每组一次穿刺成功的患者数/该组PICC置管患者总数×100%。②置管中颈内异位率:在递管过程中,由另一位护士使用B超协助观察颈内静脉是否出现导管亮影,以判断导管是否进入颈内静脉。置管中颈内异位率(%)=每组发生颈内异位的患者数/该组PICC置管患者总数×100%。③导管尖端异位平均调整数:穿刺成功后,在缓慢送导管过程中,如出现送管有阻力或导管有回弹而不能送入导管,需调整导管位置,多次来回递送直至送管顺畅、抽回血通畅或心电定位后P波变化明显的过程。导管在血管内来回送管一次算调整一次。导管尖端异位平均调整数=每组导管尖端异位调整总次数/该组PICC异位总人数。④置管后原发性异位发生率(%):置管后原发性异位是指置管后胸片显示导管尖端位于除上腔静脉以外的静脉内[8]。置管后原发性异位发生率(%)=每组置管后发生原发性异位的患者数/该组PICC置管患者总数×100%。
1.4 统计学方法
原始数据采用Excel录入,并导入至SPSS 23.0统计学软件进行统计分析。计量资料以均数±标准差(x±s)表示,三组患者比较采用单因素方差分析或秩和检验,计数资料以 [n(%)] 表示,采用χ2检验或秩和检验。P<0.05 为差异有统计学意义。01225585-6995-4786-B090-BA18DFC54DE2
2 结果
三种体位下行PICC置管临床效果显示,C组PICC置管在置管中颈内异位率、导管尖端异位平均调整数方面均低于A组和B组(P<0.05)。而一次穿刺成功率和置管后原发性异位发生率方面比较,差异无统计学意义(P>0.05)。A组和B组在置管中颈内异位率、导管尖端异位平均调整数方面比较,差异无统计学意义(P>0.05)。见表2。
3 讨论
3.1 预防PICC导管异位有重要临床意义
随着PICC技术在临床的广泛应用,导管异位需进行调整复位的病例也在增加。有研究认为[9],调整导管会对血管内膜产生机械摩擦,引起强烈的应激反应,血管壁组织发生炎症刺激,造成静脉血管内膜和静脉瓣损伤,而导致在置管后48~72 h发生机械性静脉炎,这与调管次数呈正相关。导管异位于颈内静脉后若不及时调整位置或调整位置不成功,可导致后颅神经损伤、堵管、静脉血栓等严重并发症[10-11]。针对导管尖端异位于颈内静脉的预防及异位后的处理,目前文献报道的方法较多[12-15],在DSA下使用微导丝、胸透监测下调整正位,利用回撤导丝及配合呼吸法、传统转颈和颈内静脉压迫法等。上述方法均不能较好地避免颈内静脉异位,一旦异位后往往需反复调整,不能一次到位。颈内静脉压迫法会刺激颈动脉窦引起心率减慢和血压下降,尤其对于颈动脉窦综合征患者,刺激颈动脉窦时易引起脑血管收缩缺血,严重者甚至发生晕厥[16]。在DSA、胸透等影像学直视下进行导管异位的调整局限在异位后的纠正与处理。PICC导管异位增加患者痛苦,增加PICC相关并发症,故而如何寻找一些有效的方法预防其发生在临床上具有重要意义。
3.2 坐位PICC置管明显降低置管时颈内静脉异位率
在预防颈内静脉异位的国内研究表明,通过改良不同置管体位可减少导管异位的发生,减少PICC相关并发症。康桂芹[17]通过协助患者耸肩,使置管侧肩峰抬高6~8 cm,依靠自身的内力,肩关节抬高,胸锁关节下降,PICC导管由于重心的作用顺利到达上腔静脉。梁薇等[18]通过置管侧肩胛骨托起,让患者挺胸2~3 s置管,可有效预防导管异位。上述研究表明,通过改良(抬高)置管体位对PICC导管异位及预防相关并发症有一定的作用,这可能与肩部高于心房平面,增加上腔静脉回流血量与速度,进入无名静脉的PICC管可以依靠重力的作用,增加向下行进的概率,避免进入颈静脉,从而顺利到达上腔静脉。基于同样的机制,将传统的平卧置管体位调整为半卧位或坐位,同样可以增加上腔静脉回流血量与速度,依靠重力减少导管进入颈内静脉的概率。本研究结果显示,坐位PICC置管在颈内静脉异位率上明显低于平卧位和半卧位置管组,差异有统计学意义(P<0.05),但半卧位和平卧位置管在预防颈内异位方面比较,差异无统计学意义(P>0.05),说明患者采取坐位穿刺置管时,因上腔静脉回流血量与速度的增加和导管向下的重力因素,是可以减少置管时颈内静脉异位发生的有效方法。而半卧位与平卧位穿刺置管时颈内静脉异位的发生无明显差异,可能与上腔静脉回流血量与速度和导管向下重力增加的量有关。
3.3 坐位PICC置管可减少导管尖端异位平均调整次数
本组270例患者置管时,共发生颈内静脉异位27例。导管尖端异位后调整数次可能与操作者的经验与调整方法有关,也与患者体位存在一定关系。黄小梅等[19]研究发现,患者采取端坐位调整导管颈内静脉异位,可提高正位成功率。李琳[20]研究发现,PICC置管患者采取坐位复位相比仰卧位,不仅能降低颈内静脉异位发生率、并发症率,同时具有较高的复位成功率,调管时间较短。本研究中坐位置管时导管尖端异位平均调整数明显低于平卧位和半卧位置管组,差异有统计学意义(P<0.05),其机制同样是坐位时上腔静脉回流血量与速度增加,导管下行重力增加。
3.4 三种体位PICC置管不影响一次穿刺成功率
由于患者穿刺体位发生变化,改变了传统的操作习惯,对操作者提出了更高的要求。郭梅等[21]对三种体位PICC置管进行对比研究,发现坐位PICC置管的一次性穿刺成功率较低。本研究中三种体位PICC置管一次穿刺成功率比較无明显差异,与操作固定由经验丰富的静脉治疗专科护士执行有关,也与坐位操作时使用了能够自主升降的穿刺操作台,能够随时调整手臂角度有关。同时,穿刺时患者上臂腋窝处垫一30 cm×30 cm橡皮枕,可以充分暴露穿刺的目标血管,并且支撑患者上臂,更易穿刺者操作。
3.5 三种体位PICC置管不影响置管后原发性异位的发生
本研究结果显示,270例患者的原发性异位发生率低,与本组患者均选择右侧贵要静脉,术中均采取心电定位判断导管是否在上腔静脉有关。本组270例患者共4例患者在置管中心电定位始终无变化或变化微弱,置管后遂采取胸部X线检查,发现异位于对侧锁骨下静脉1例,无名静脉反折2例,同侧锁骨下静脉反折1例。三组间的原发性异位发生率无明显差异,表明三种体位置管不会影响原发性异位的发生,而关键在于置管时要有完善的预防置管后原发性异位的方法和技术,尽可能达到胸片定位前排除各种异位。
综上所述,坐位PICC置管明显降低置管时颈内静脉异位率,异位调整时明显减少导管尖端异位平均调整次数,有经验的静脉治疗专科护士操作不会降低一次穿刺成功率,是一种安全有效的改良PICC置管方法。
[参考文献]
[1] 严云丽,左杰,孙学珍,等.耐高压注射型PICC导管的临床应用及护理[J].中华护理杂志,2012,47(2):158-159.
[2] 李爱敏,刘延锦,张莹,等.Power PICC SOLO与Power PICC在肿瘤化疗患者中的应用效果比较研究[J].中华现代护理杂志,2019,25(7):860-863.01225585-6995-4786-B090-BA18DFC54DE2
[3] 姚佳,赵艳伟,刘彤,等.PICC置管在静脉营养治疗中的应用进展[J].中华现代护理杂志,2014,20(3):256-258.
[4] Gorski LA.The 2016 infusion therapy standards of practice[J].Home Healthcare Now, 2017,35(1):10-18.
[5] 何惠琴,张素丽,储文雅,等.后撤不同长度导丝对PICC置管异位率的影响[J].护士进修杂志,2020,35(17):1629-1631.
[6] Amerasekera SSH,Jones CM,Patel R,et al.Imaging of the complications of peripherally inserted central venous catheters[J].Clinical Radiology,2009,64(8):832-840.
[7] 齐莉.B超引导下赛丁格技术不同穿刺方法对PICC置管成功率的影响[J].护理实践与研究,2013,10(5):47-48.
[8] 王龙凤,郭素萍.腔内心电图技术处理PICC导管尖端异位的效果评价[J].护理研究, 2017,31(3):376-379.
[9] 郑学风,李银玲,申秋霞,等.PICC致机械性静脉炎的原因及护理对策[J].当代护士:上旬刊,2019,26(2):155-157.
[10] 仇晓霞,李春梅,孙晓光,等.经外周中心静脉置管继发异位与上肢深静脉血栓的关系[J].上海护理,2015,15(4):26-28.
[11] 任秀芹,吴贤翠,徐莉,等.肿瘤患者治疗期PICC堵管相关因素分析与护理对策[J].护理学报,2016,32(3):43-47.
[12] 李云,冯玉玲.1例PICC导管反复颈内异位患者的复位护理[J].当代护士(中旬刊), 2018,25(11):145-146.
[13] 魏素臻,王爱红,赵姝姝.PICC导管异位调整方法的探讨[J].护士进修杂志, 2011, 26(17):1620-1622.
[14] 李海峰.DSA引导下微导丝在调整PICC导管异位中的应用[J].齐鲁护理杂志,2014,20(7):96-97.
[15] 鲁华,王伟,叶佳,等.传统转颈法和指压法防治PICC导管异位的效果对比[J].中华现代护理杂志,2016,22(4):575-577.
[16] 黃珑玲,蔡志云,郭琛.B超探头压迫法在阻止PICC导管异位入颈静脉中的效果观察[J].当代护士(下旬刊),2016(5):81-82.
[17] 康桂芹.耸肩体位穿刺法在PICC置管中的应用[J].中华现代护理杂志, 2015, 21(17):2097-2098.
[18] 梁微,吕小红,韦坚,等.改良体位在 PICC 置管中的应用[J].护理研究,2016,30(24):3007-3008.
[19] 黄小梅,李瑛珊,温盛瑛.端坐位在PICC导管异位调整正位中的作用[J].现代临床护理,2013,12(9):44-45.
[20] 李琳.不同体位对PICC颈内静脉异位发生率的影响研究分析[J].中国医疗器械信息,2019,25(3):123-124.
[21] 郭梅,汪丹,穆婷婷,等.不同体位PICC置管术导管异位情况观察分析[J].中国实用护理杂志,2012,28(23):3.
(收稿日期:2021-03-16)01225585-6995-4786-B090-BA18DFC54DE2

