闭式、超声引导、内科胸腔镜胸膜活检对结核性胸膜炎的诊断价值
鲍晓利,陶韬,唐楠
结核性胸膜炎是引起胸腔积液的重要原因之一,病理学检查是其诊断的重要依据。常用的胸膜活检方法为闭式胸膜活检(closed pleural biopsy,CPB)、超声引导下胸膜活检(ultrasound-guided pleural biopsy,USPB)及内科胸腔镜胸膜活检(medicine thoracoscopy pleural biopsy,MTPB)[1]。
CPB由于没有图像引导,活检部位较为局限,不仅影响检出率,还可能造成血管或者神经的损伤,甚至造成严重的并发症。目前,MTPB 为胸膜活检的金标准[2],但该方法对部分胸水分隔包裹、胸膜粘连等特殊情况检测失败的可能性比较大[3]。USPB 因不受胸膜粘连、胸水分隔包裹的影响,且术后并发症少,被认为可部分替代MTPB[4]。本研究通过倾向性评分匹配(propensity score matching,PSM)分析来比较CPB、USPB、MTPB 对结核性胸膜炎的诊断效能、安全性及住院时长的差异。
1 对象与方法
1.1 研究对象 选取2014年1月—2019年12月重庆大学附属涪陵医院呼吸与危重症医学科拟诊结核性胸膜炎患者390例,排除试验性抗结核治疗者182例,余208例行胸膜活检确诊的患者被纳入研究。结核性胸膜炎诊断标准[5]:胸膜组织检出结核分枝杆菌或结核分枝杆菌DNA阳性、胸膜组织病理为典型的干酪样肉芽肿。208例患者均无原发性及转移性胸膜肿瘤,均接受了3HRZE/6HR 方案治疗[6],且临床资料完整,随访时间≥12个月。男139例,女69例,年龄16~89岁,平均(48.78±18.57)岁。根据胸膜活检方式不同分为USPB 组(43例)、CPB组(69例)以及MTPB组(96例)。该研究方案得到了本院伦理委员会批准,患者或家属均签署知情同意书。
1.2 资料收集 从医院电子病历数据库中收集患者基本资料、辅助检查和病理结果。记录年龄,性别,体质量指数(BMI),肺结核病史,病程,血清白蛋白水平,红细胞沉降率(血沉),血清结核抗体,胸水最大前后径(患者坐位,超声探头垂直后胸壁扫查,测量胸膜腔内液体的深度),壁层胸膜厚度,胸水有无分隔包裹,胸水白细胞计数(WBC),胸水淋巴细胞比例,胸水腺苷脱氨酶(adenosine deaminase,ADA),胸水乳酸脱氢酶(lactate dehydrogenase,LDH)及胸水白蛋白水平,病理结果,住院天数,术后并发症(包括胸膜反应、皮下气肿、疼痛[7]、皮下血肿、空气栓塞、医源性气胸及血胸)。每月通过电话问卷或在呼吸科门诊随访。3 组均经过1~12 个月的随访,确认抗结核治疗的有效性(随访率为100%)。
1.3 考察指标 收集患者胸膜活检当次住院的临床病理资料。PSM:3组两两进行PSM,依据就近原则进行1∶1匹配,卡钳值取0.02;PSM基于年龄、性别、BMI、肺结核病史、病程、血清白蛋白水平、胸水最大前后径、壁层胸膜厚度、胸水有无分隔、胸水WBC、胸水淋巴细胞比例、胸水ADA、胸水LDH及胸水白蛋白水平。另外,比较3种活检方式对结核性胸膜炎的诊断效能(取材成功率和诊断阳性率)、术后并发症及住院时间情况。
1.4 统计学方法 采用SPSS 26.0进行数据分析。符合正态分布的计量资料用±s表示,多组间比较采用单因素方差分析,组间多重比较用LSD-t检验。PSM 后2 组间比较采用配对t检验;不符合正态分布的计量资料以中位数与四分位数[M(P25,P75)]表示,组间比较采用Mann-WhitneyU检验。计数资料用例或例(%)表示,组间比较用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 3组患者一般资料比较
2.1.1 PSM前 3组患者性别、BMI、肺结核病史、病程、血清白蛋白、血清结核抗体阳性、胸水白蛋白、胸水LDH、胸水WBC、胸水淋巴细胞比例差异无统计学意义(P>0.05)。与USPB 组比较,MTPB 组年龄、胸水最大前后径较大,胸水分隔包裹比例低(P<0.05),CPB组血沉、胸水ADA水平较低,壁层胸膜厚度较厚(P<0.05);与MTPB 组比较,CPB 组年龄、胸水最大前后径较小,壁层胸膜较厚(P<0.05),见表1。
2.1.2 PSM 后 3 组间两两进行PSM 后,分别产生了23 个(USPBvs.CPB)、31 个(USPBvs.MTPB)、46个(MTPBvs.CPB)配对,3个PSM配对组年龄、性别、BMI、肺结核病史、病程、血清白蛋白水平、胸水WBC、胸水淋巴细胞比例、胸水白蛋白、胸水ADA、胸水LDH、胸水分隔包裹、血沉、血清结核抗体阳性、胸水最大前后径及壁层胸膜厚度差异均无统计学意义(P>0.05),见表2。
2.2 3组诊断效能、住院时间及术后并发症比较
2.2.1 PSM 前 3 组诊断阳性率、发生胸膜反应、血胸比例差异无统计学意义(P>0.05);与MTPB 组比较,CPB 组胸膜取材成功率较低(P<0.05),USPB组、CPB 组住院时间更短,发生皮下气肿、疼痛、医源性气胸比例更低(P<0.01),而USPB 组与CPB 组并发症发生比例差异无统计学意义(P>0.05),见表3。
2.2.2 PSM后 3组间两两进行比较,取材成功率和诊断阳性率差异均无统计学意义(P>0.05)。无论与CPB组还是USPB组比较,MTPB组的住院时间均更长(P<0.05),但CPB 组与USPB 组住院时间差异无统计学意义(P>0.05)。与USPB 组比较,CPB 组疼痛发生率更高(P<0.05),而2 组胸膜反应、皮下气肿、皮下血肿、医源性气胸、血胸、空气栓塞方面差异均无统计学意义(P>0.05);与USPB 组比较,MTPB组皮下气肿、疼痛发生率较高(P<0.05),而胸膜反应、皮下血肿、空气栓塞、医源性气胸、血胸差异均无统计学意义(P>0.05);与CPB组比较,MTPB组疼痛、皮下气肿发生率均高(P<0.01),而胸膜反应、皮下血肿、医源性气胸、血胸、空气栓塞差异均无统计学意义(P>0.05),见表4。
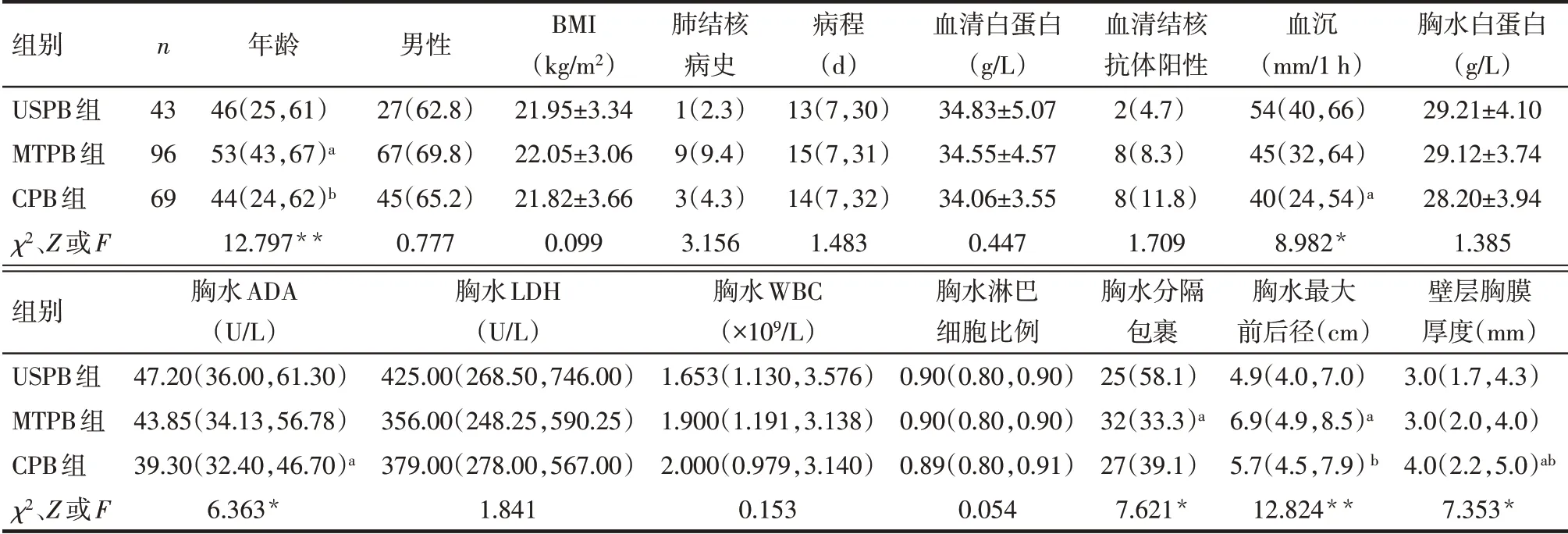
Tab.1 Comparison of general data before PSM between the USPB group,the MTPB group and the CPB group表1 PSM前USPB组、MTPB组与CPB组患者一般资料比较
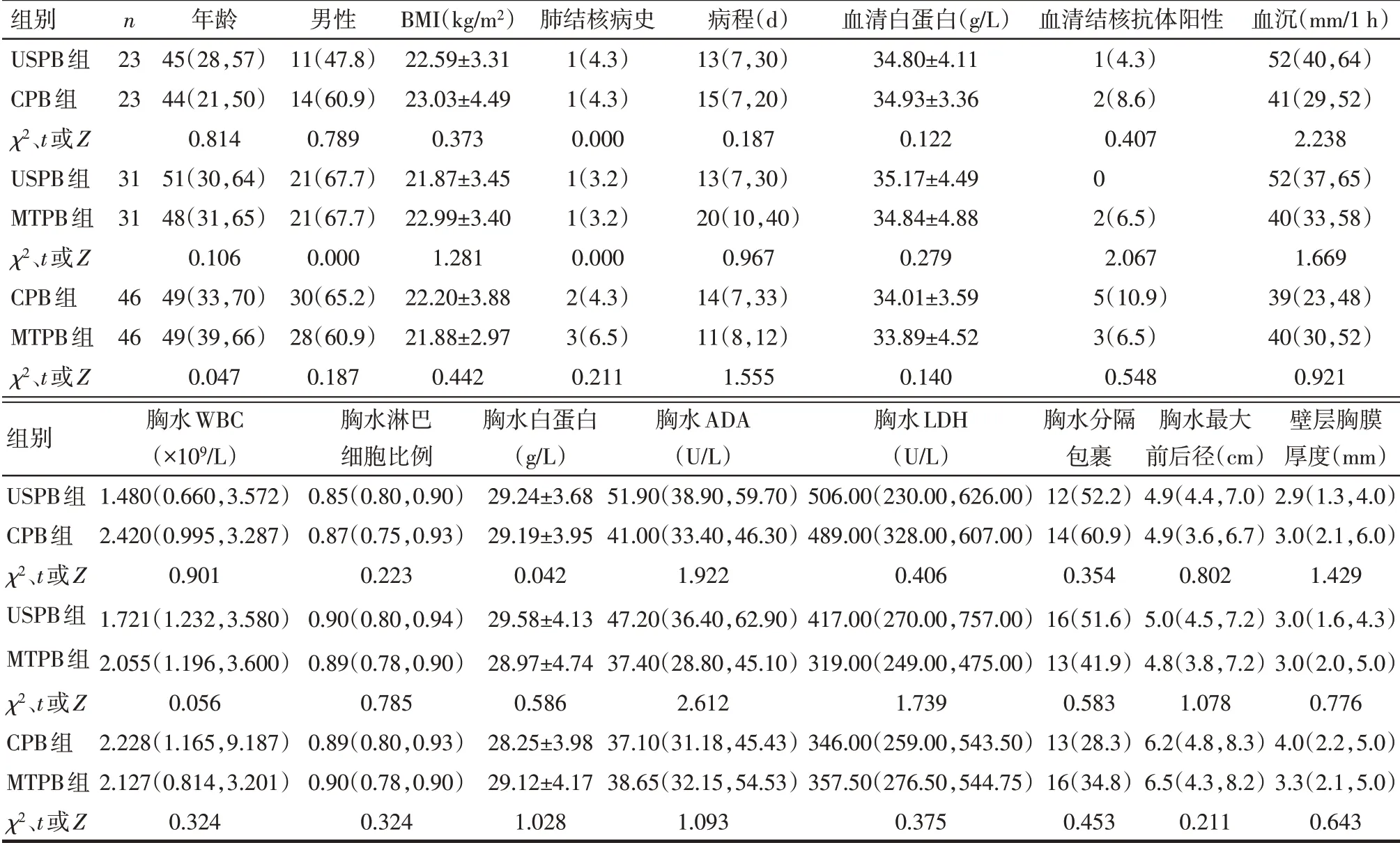
Tab.2 Comparison of baseline data after PSM between the USPB group,the CPB group,and the MTPB group表2 PSM后USPB组、CPB组、MTPB组患者一般资料配对比较
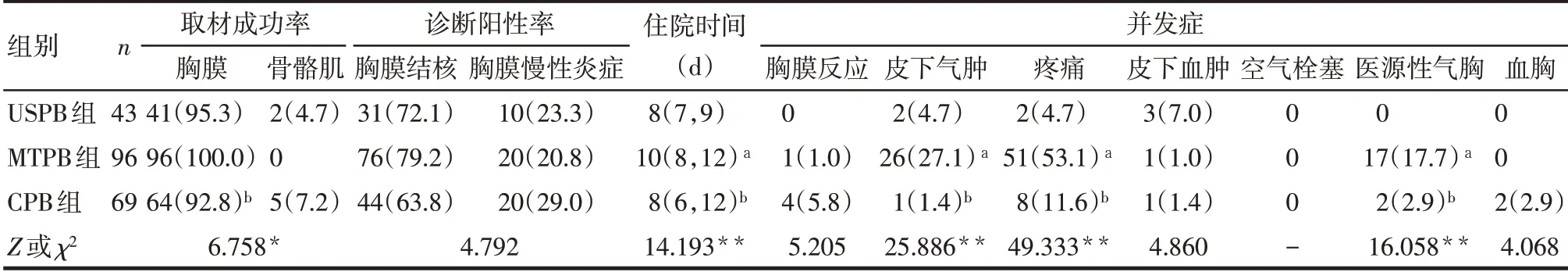
Tab.3 Comparison of diagnostic efficiency,hospital stay and postoperative complications before PSM between the USPB group,the MTPB group and the CPB group表3 PSM前USPB组、MTPB组、CPB组诊断效能、住院时间及术后并发症比较

Tab.4 Comparison of diagnostic efficiency,hospital stay and postoperative complications after PSM between the USPB group,the CPB group and the MTPB group表4 PSM后USPB组、CPB组、MTPB组诊断效能、住院时间、术后并发症配对比较
3 讨论
结核性胸膜炎是引起渗出性胸腔积液最常见的原因。然而,结核的传统诊断方法,如抗酸杆菌涂片、结核杆菌培养和分子检测阳性率低,只有10%~35%的培养阳性率和20%~81%的分子检测阳性率[8-9],又因技术开展限制与医疗价格原因,这些方法在基层医院难以普及。因此,组织病理学检查被认为是除病原学和分子生物学检查外诊断结核性胸膜炎最重要的手段。CPB 由于没有图像引导,临床应用常常受到限制,且对胸膜疾病的诊断阳性率波动较大[10]。MTPB 可以在直视下多点取材,取材成功率高,诊断阳性率大于90%[11],但胸腔广泛粘连、心肺功能不全则是其禁忌证[12]。目前,随着超声可视化引导技术的进步,越来越多的临床医师选择USPB[13]。
相关研究显示,因MTPB和USPB可在内镜直视或超声图像引导下多点取材,故其取材成功率和诊断阳性率优于CPB[2,4]。本研究结果显示,在PSM配对前,3组的取材成功率存在差异;与MTPB组比较,CPB 组的取材成功率较低,其中MTPB 组取材成功率达100%,CPB 组5 例(7.2%)取得了骨骼肌;而与USPB 组比较,MTPB 组取材成功率差异无统计学意义,与上述研究相符。但PSM 后,3 组间两两比较,取材成功率差异均无统计学意义。本研究中,PSM前年龄、胸水ADA、壁层胸膜厚度、胸水最大前后径、胸水分隔包裹存在差异,考虑这些因素可能是PSM 配对前取材成功率存在差异的原因,故笔者认为有必要针对相关因素进行PSM,从而减少选择偏倚。多项研究表明,CPB、USPB 诊断非恶性疾病尤其是结核性胸膜炎的诊断阳性率不劣于MTPB[11,14]。本研究结果表明,无论PSM配对前后,3组诊断阳性率差异均无统计学意义,与上述研究结论相符,再次证实USPB、CPB在结核性胸膜炎诊断效能上不劣于MTPB。
安全性方面,大多数研究表明医源性气胸、出血、术后疼痛是MTPB 最主要的并发症,且难以避免[11,15-17]。本研究结果显示,PSM 前,MTPB 组发生皮下气肿、疼痛、医源性气胸比例均高于USPB 组、CPB 组,CPB 组有发生血胸的风险,而USPB 组与CPB 组在并发症方面差异无统计学意义。PSM 后,MTPB组术后疼痛、皮下气肿比例仍高于USPB组和CPB 组,而医源性气胸比例差异无统计学意义,与USPB 组比较,CPB 组疼痛发生率更高,考虑造成PSM前后差异原因可能与PSM后消除了混杂变量有关,进而也证实了PSM后的结论可信度更高。因此,笔者认为相较于MTPB,USPB、CPB用于诊断结核性胸膜炎安全性较高,且USPB 因具备图像引导优势,能进一步降低术后并发症的发生率。
相关研究显示,MTPB 住院时间明显长于CPB与USPB[11,15]。本研究结果显示,无论PSM 配对前后,MTPB 组住院时间均长于CPB 组和USPB 组,而CPB组住院时间与USPB组比较差异无统计学意义。这与上述研究结论相符,考虑可能原因与内科胸腔镜胸膜活检损伤更大、术后因医源性气胸需留置胸腔引流管、术后并发症更多有关。
综上所述,对于疑似结核性胸膜炎的患者,USPB、CPB具有不劣于MTPB的诊断效能,且并发症少,住院时间短,具有更好的卫生经济学价值,在有超声图像引导条件的单位可将USPB作为优先选择。由于本研究尚存在单中心和样本量较小的问题,故结论的准确性还需多中心、大样本的研究来验证。

