即时超声检查在小儿急性胃肠炎中的应用价值
肖丽华 王福建 徐芳
由于生理状态下胃肠道内含有食糜、水及气体等多种成分,超声检查的声学界面较差,限制了其在胃肠道疾病中的应用。既往报道中,胃肠道超声检查均须在空腹状态下有助显剂、对比剂等才可进行,因此关于在急诊儿内科诊疗中胃肠道检查应用超声检查的相关报道甚少[1]。然而,儿童腹壁皮下脂肪薄,腹肌不发达,超声检查成像较成人清晰,同时儿童胃容量小,食物通过胃的时间比成人快,在非空腹状态下胃多呈排空状态或仅有少量内容物。另外高频探头放大能动态观察胃肠道的管壁厚度、回声强度、肠道蠕动、充盈或排空情况,以及胃肠道壁的血供、腹腔内液体、气体以及胃肠道内容物多少等情况,即时胃肠超声检查具有方便、快捷、重复性好、价格低廉、无放射性损伤等优势,使其已日益成为儿科医生诊断以腹痛、呕吐为首发症状的急性胃肠炎的首选检查项目。笔者通过分析急性胃肠炎患儿的胃肠道影像学资料,从而评估即时超声检查对急性胃肠炎患儿的诊断价值。
1 对象和方法
1.1 对象 回顾2018年1月至2020年12月杭州市第九人民医院门急诊且经临床证实的急性胃肠炎患儿 297例(研究组),男 143例,女 154例,年龄 5~14(7.8±1.2)岁;其中急性胃炎170例,急性肠炎127例。所有患儿均具有腹痛、呕吐等[1]特征性症状且已排除如肠套叠、阑尾炎、肠系膜淋巴结炎、实质性疾病如胆结石等其他疾病。另选取同期本院100例同年龄段体检儿童作为对照组,男47例,女53例,年龄5~14(7.4±1.8)岁。两组儿童性别、年龄比较差异均无统计学意义(均P>0.05)。本研究经本院医学伦理委员会批准,所有患儿家属均知情同意。
1.2 仪器与方法 采用美国通用电气GE LOGIQ E9彩超仪腹部探头及高频探头检查。取仰卧位,先用腹部探头排除实质性病变,再用高频探头仔细观察胃肠道改变,如胃肠壁厚度、层次结构及各层回声改变,特别是胃窦部横切面参数等,以灵敏度和特异度较好的指标判定患儿有无胃炎;注意肠腔有无气体,肠间有无积液[2],有无局部肠管扩张伴肠内容物潴留,有无肠管壁增厚、肠内液体成分增多、蠕动活跃等,分别予以赋分,有则1分,无则0分,发现肠道病变及时记录其特征,将超声赋分≥4分定为急性肠炎,≥3分定为可疑肠炎[2-3]。
1.3 统计学处理 采用SPSS 18.0统计软件。计量资料以表示,组间比较采用两独立样本t检验;计数资料组间比较采用χ2检验。采用ROC曲线分析超声影像学指标诊断急性胃肠炎的诊断效能,计算AUC、最佳截断值、灵敏度、特异度。P<0.05为差异有统计学有意义。
2 结果
2.1 急性胃炎
2.1.1 急性胃炎患儿超声检查表现 超声检查显示,胃壁增厚,以内侧壁(黏膜层-肌层)为主,黏膜层回声增强,与黏膜下层分界不清,肌层回声偏低,胃窦部横切面似呈同心圆样结构,见图1。
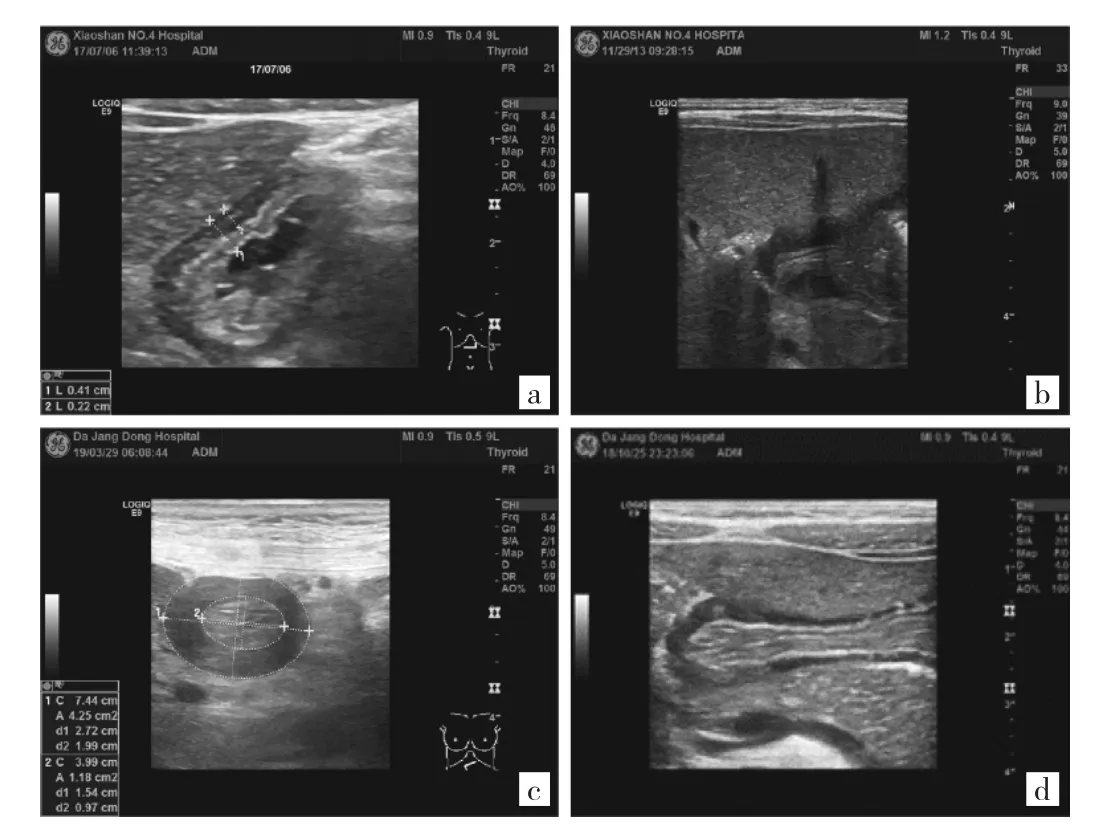
图1 急性胃炎患儿即时超声检查影像图(a:胃壁增厚,以黏膜层增厚为主-肌层;b:增厚胃壁回声明显偏低;c:增厚胃壁占整个胃窦部内侧壁横截面面积的比例明显增大;d:增厚胃壁五层层次结构清淅)
2.1.2 两组儿童胃壁厚度和胃窦部内侧壁横截面面积的比较 研究组胃壁厚度为(4.73±0.59)mm,胃窦部内侧壁横截面面积为(392.70±35.98)mm2,对照组分别为(3.00±0.54)mm、(297.71±38.73)mm2,研究组明显高于对照组,差异均有统计学意义(t=31.44,56.07,均 P<0.01)。
2.1.3 急性胃炎超声检查诊断效能分析 ROC曲线分析提示,胃壁厚度和胃窦部内侧壁横截面面积的最佳截断值,分别为4.74 mm、400.51 mm2,见表1。胃壁厚度诊断急性胃炎的灵敏度和特异度分别为0.918、0.930,胃窦部内侧壁横截面面积诊断的灵敏度和特异度分别是 0.947、0.950。
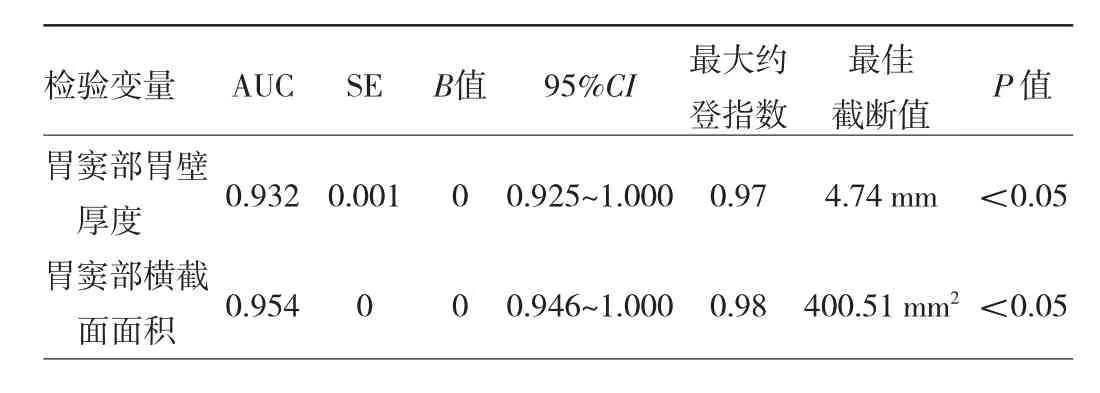
表1 急性胃炎增厚胃壁约登指数及最佳截断值
以超声下胃窦部内侧壁横截面面积判定患儿有无胃炎,超声检查诊断为急性胃炎140例,其中假阳性5例,假阴性12例,灵敏度0.918,特异度0.833,见表2。
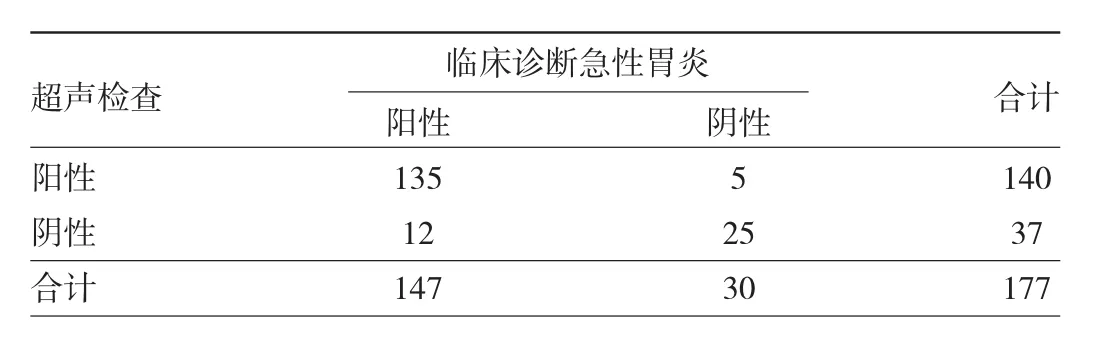
表2 超声检查诊断急性胃炎的价值(例)
2.2 急性肠炎
2.2.1 急性肠炎患儿超声检查表现 急性肠炎患儿超声检查表现为肠壁低回声增厚,以黏膜及黏膜下层为主,壁层次结构尚清,炎症处表现为肠刺激症状,痉挛性腹痛肠壁活动稍显僵硬性增厚,但蠕动明显,局部肠内分泌物增多呈蜂窝样变。肠间隙见液体渗出。结肠远端可见肠内容物较多,同时发现肠胀气明显。见图2。
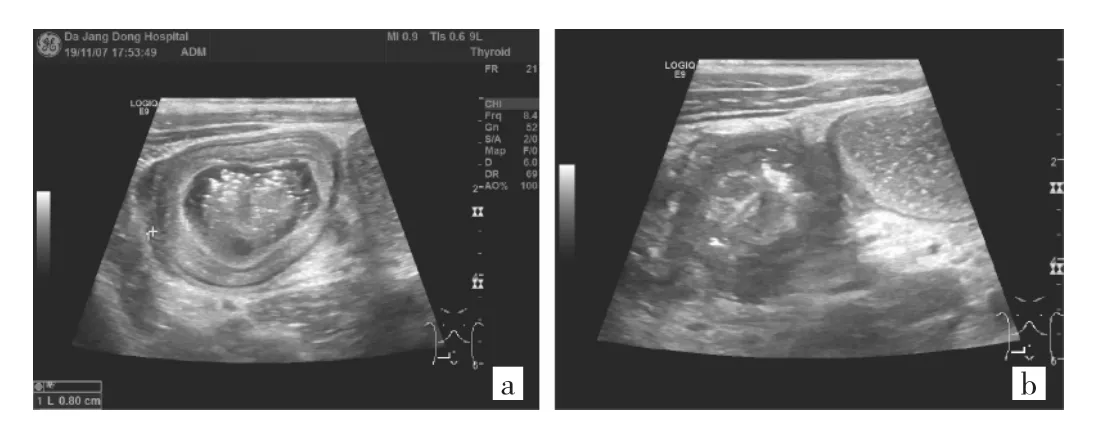
图2 急性肠炎患儿即时超声检查影像图(a:肠管壁增厚,回声偏低,肠管显稍扩张同时内部肠腔液性成分增多;b:同时段腹痛发作时见肠管痉挛,局部肠管呈直板状)
2.2.2 急性肠炎超声检查诊断效能分析 为了分析不同超声赋分诊断急性肠炎的效能,按超声赋分≥3分和≥4分进行分析。127例患儿按超声赋分≥3分时,发现肠炎120例,其中假阳性5例,灵敏度和特异度分别是1.000和0.583。该方法特异度偏低,主要因为有患儿表现为便秘性腹痛、消化不良性积食等,其中回盲部憩室炎1例。按超声赋分≥4分时,发现肠炎111例,其中假阳性1例,为传染性单核细胞增多症,灵敏度和特异度分别是0.957和0.917,见表3。
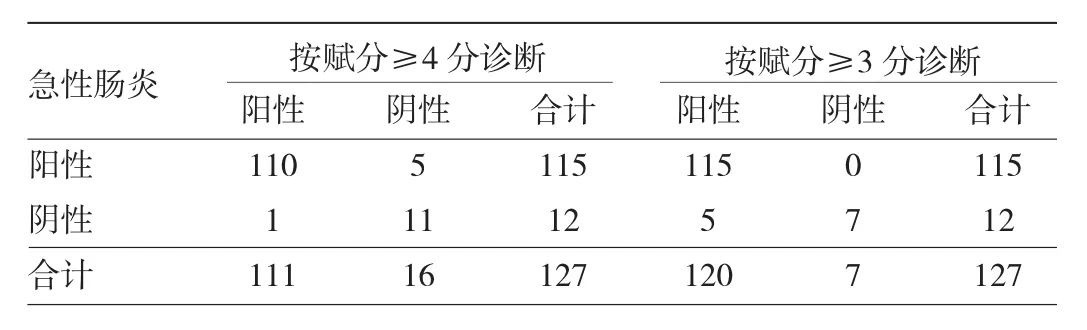
表3 超声赋分对急性肠炎的诊断价值(例)
3 讨论
随着急诊医学的发展和超声检查的普及,床旁即时超声在急诊医学中的应用日益广泛,有助于急危重症患者的快速诊断、即时评估和治疗[4-5]。
急诊超声检查已成为急诊医师的一项基本技能,有资料显示,儿科急诊有95%医师在不同程度使用超声检查[6]。但胃肠道检查一直是超声发展的短板。内镜检查是胃肠炎诊断的金标准,但在儿科需深度麻醉下才能进行,应用受限。同时,由于儿童急性胃肠炎具有起病急、进展迅速的特点,明确病因是治疗前提,但急诊状态下不能及时行胃镜、肠镜等检查[7],CT检查又具有放射性,而即时超声能有效应用于胃肠道病变,成为首选检查项目。
本研究正常儿童超声检查发现,正常情况下胃壁管壁厚度一致(空腹状态下主要表现为胃窦部),呈五层结构清晰,黏膜皱襞未及明显增粗,未及明显胃腔扩张等,与许祥丽等[8]研究相似。而急性胃炎患儿超声下表现胃壁增厚,以内侧壁(黏膜层-肌层)为主,黏膜层回声增强,与黏膜下层分界不清,肌层回声偏低,胃窦部横切面似呈同心圆样结构,与文献报道一致[9-10]。胃窦部横切面显示:急性胃炎患儿胃窦部内侧壁横截面面积较正常儿童明显增加(P<0.01),通过最佳截断值诊断急性胃炎较胃壁厚度诊断的灵敏度和特异度明显增加。但需注意的是,检查中需要观察胃壁是否对称,应排除胃窦部、十二指肠溃疡等,溃疡超声检查表现为增厚的同时出现糜烂斑强回声。本研究假阳性、假阴性病例中,各有2例是因为在对溃疡的诊断上出现了漏诊、误诊,所以临床上需重视对溃疡表现的诊断。
正常儿童肠腔内容物多表现为均匀的中低回声,有时有较大的食物残渣和气体混杂,表现为大段无回声肠管的情况非常少见[2]。急性肠炎的本质是受多种因素刺激后,使得肠黏膜充血水肿,肠壁表现卡他性反应,分泌物增多,肠道内液性成分相应增多,而后局部血管痉挛变细,继而胃肠壁增厚,血运障碍,水肿,胃肠道的平滑肌因血运减少,诱发痉挛,而导致局部狭窄,而其近端继发性空腔脏器的膨胀,以及因其远端的痉挛狭窄会出现逆蠕动、积液反流等表现。故急性肠炎时多有肠间积液、肠腔积液、积气、肠壁同时增厚等表现,是超声诊断急性肠炎的依据[11-12]。超声检查相应表现为肠壁低回声增厚,以黏膜及黏膜下层为主,炎症处表现为肠刺激症状,痉挛性腹痛肠壁活动稍显僵硬性增厚,但蠕动明显,局部肠内分泌物增多。结肠远端可见肠内容物较多,同时发现肠胀气明显。本研究结合多种因素予以不同情况超声赋分,当赋分≥3分时,灵敏度高达1.000,但特异度较低,为0.583,主要因为有些病例表现为便秘性腹痛、消化不良性积食等。当超声赋分≥4分时,灵敏度稍降低(0.957),但特异度(0.917)明显提升,漏诊、误诊主要表现在腹痛时间较短,肠间隙积液及肠壁增厚尚不明显,其中1例为传染性单核细胞增多。
宋诗蓉等[12]发现嗜酸性肠炎患者的肠镜检查发现主要表现以小肠肠壁增厚,确诊需要病理检查。赵建军等[2]发现急性肠胃炎主要以肠管内积液及肠蠕动增强为主,但其认为肠管壁厚度及肠腔宽度两个指标在急性肠炎患儿与对照组间无统计学差异。本研究肠炎患儿表现为肠间积液、肠腔积液、积气,超声相应表现为肠壁低回声增厚,炎症处表现为肠刺激症状,蠕动明显,局部肠内分泌物增多,肠间隙见液体渗出,结肠远端可见肠内容物较多,同时发现肠胀气明显,与孙登俊[3]研究一致。笔者发现除管壁增厚、管腔积液外,肠间积液、肠管壁回声改变、肠管管腔局部改变等均为肠炎的声像图表现。
综上所述,在小儿急性胃肠炎时,即时超声凭借其便捷、灵活、价廉等特点,并可充分利用小儿本身的生理特点,在临床诊疗过程中有一定实用性。胃壁特定层次的增厚,胃窦部内侧壁横截面面积的增加可作为临床诊断急性胃炎的诊断指标。在肠炎患儿中胃肠道本身的炎性刺激,快速蠕动、激惹、痉挛、肠内容物成分改变等具有特异性,值得临床进一步研究。

