脑电双频指数联合躁动-镇静评分在机械通气患者镇静评价中的应用效果
熊 玉 王 瑾 彭美娜 彭滨菲 李剑智 刘 娟 万辛闻
1.江西省南昌市第一医院急诊医学科,江西南昌 330008;2.江西省肿瘤医院过渡病房,江西南昌 330000
众所周知,机械通气是重症医学领域非常关键的临床医治手段之一。重症监护病房(intensive care unit,ICU)机械通气患者的病情严重且易出现各种并发症。有研究对288 例曾经进行过机械通气治疗的ICU 患者随访,发现其中150 例(52%)患者在治疗结束后的2年内能够清楚记忆当时在ICU 治疗情况,其中45%的患者感到非常焦虑或恐惧[1]。 由于镇静诊治能快速有效地减少ICU 患者的不适, 减少人机的应激反应,并降低机械通气患者的人机对抗,减少呼吸机相关性肺损伤等并发症的发生概率[2-3],所以当下已经作为ICU 常规诊治的重要手段。 同时,为使患者能够安静配合,合理的镇静水平非常有必要,也改善了患者的顺行性遗忘及睡眠质量,降低了因患者烦躁而导致的非计划性拔管,对医护人员对患者顺利进行各项护理及诊疗操作实施非常有益[4]。 急诊监护病房(emergency intensive care unit,EICU)患者和ICU 患者疾病类似, 本研究通过选取南昌市第一医院收治的60 例行机械通气治疗的患者作为研究对象,围绕对患者不同镇静评价方式,造成机械通气患者治疗的影响结果展开研究,旨在为机械通气的患者提供更好的镇静诊疗方式。
1 资料与方法
1.1 一般资料
选取2019年12月至2020年6月南昌市第一医院EICU 收治的60 例行机械通气的患者作为研究对象, 采取随机数字表法将其分成对照组(30 例)与实验组(30 例)。 对照组中,男16 例,女14例;年龄41~83 岁,平均(57.5±1.0)岁;体重46~79 kg,平均(60.3±11.3)kg;进行机械通气的患者类型有:①重症感染类型——重症肺炎患者18 例, 重症胰腺炎患者2例;②手术后类型——颅脑手术患者6 例,肠胃道手术患者4 例;其中给予咪达唑仑注射液镇静患者14 例,给予右美托咪定镇静患者16 例; 急性生理与慢性健康评分-Ⅱ(acute physiology and chronic health evaluation,APACHE-Ⅱ)评分18~34 分,平均(29.3±5.5)分[5]。 实验组中,男14 例,女16 例;年龄36~81 岁,平均(56.3±4.1)岁;体重45~75 kg,平均(59.3±7.1)kg;进行机械通气的患者类型有:①重症感染类型——重症肺炎患者15 例, 重症胰腺炎患者3 例; ②手术后类型——颅脑手术患者6 例,胃肠道手术患者5 例,多发伤患者1 例; 其中使用咪达唑仑镇静患者16 例,而使用右美托咪定镇静治疗患者14 例;APACHE-Ⅱ系统评分20~30 分,平均(28.1±7.3)分。 两组患者的性别、年龄、体重、病因分析、不同镇静药物使用人数、APACHE-Ⅱ评分等一般资料比较, 差异无统计学意义(P>0.05),具备可比性。本研究通过医院医学伦理委员会批准, 全部治疗均获家属的知情同意并签字。
纳入标准:①年龄≥18 岁;②行机械通气;③使用镇静剂;④自愿参加本次研究。排除标准:①严重神经、肌肉疾病及严重颅脑创伤患者;②孕妇;③合并严重的心律失常、心室功能不全、心脏传导阻滞患者;④精神疾病、阿片类或苯丙胺类药物依赖、酗酒、吸毒;⑤合并肝衰竭、肾衰竭;⑥休克未予纠正的患者;⑦治疗期间主动放弃医治出院及死亡者。
1.2 方法
对照组患者根据临床上常规的躁动-镇静评分(Richmond agitation-sedation scale,RASS)来评估患者镇静水平,医生根据评分和患者的生命体征开出医嘱,护士执行该医嘱来调整镇静药物速度。 实验组在对照组基础上采用脑电双频指数(bispectral index,BIS)联合RASS 评分的方式来指引镇静治疗,即研究者本人使用BIS 评分联合RASS 评分工具对患者给予持续性镇静评估,固定每60 min 评价一次,根据评价分数主动采用预见性护理措施,及汇报医师,排除外界干扰(例如变换不当卧位、减轻声光外界干扰等)均无效后,再根据患者评估状态自行调整镇静药物进度,若BIS 评分和RASS 评分显示同一位患者处于两种不同状态,则根据BIS 评分标准进行来调整镇静药物速度。 根据患者镇静药物的使用情况,将其分为右美托咪定组与咪达唑仑组两个亚组, 再分别给予患者持续静脉泵入右美托咪定或咪达唑仑注射液镇静,右美托咪定(扬子江药业集团有限公司,国药准字:H20183219,生产批号:21062731,规格:2 ml∶0.2 mg)0.4~0.5 μg/(kg·h)、咪达唑仑(江苏恩华药业股份有限公司,国药准字:H19990027,生产批号:MD200311,规格:1 ml∶5 mg)0.3~0.4 μg/(kg·h)。 RASS 评分标准:从+4~-5 分共10个分值。 +4 分表示患者有攻击暴力行为;+3 分表示患者非常躁动,存在拔管的风险拔;+2 分表示患者躁动不安,身体剧烈摇晃;+1 分表示患者焦虑不安, 身体挪动但不剧烈;0分患者清醒平静;-1 分表示患者处在昏睡状态,维持清醒时段可超过10 s;-2 分表示患者轻度镇静,维持清醒时段低于10 s;-3 分表示患者中度镇静, 对声音刺激有回应;-4 分表示患者重度镇静, 需要强烈刺激身体时,有回应;-5 分表示患者处于昏迷状态[6]。 RASS 评分-1~+1 分为浅镇静,维持药物的原泵速,并持续观察;+2~+4 分表示镇静深度不足,按照医嘱给予提高速度,持续评价,直到浅镇静水平时,暂停调整;-2~-5 分表示镇静过深,根据医嘱降低镇静药物泵速,持续评价,直到浅镇静程度时,则暂停。BIS 分值为0~100 分,80~100 分为清醒,继续监测;60~<80分为处在浅镇静程度即睡眠状态,继续观察并保持原泵速;40~<60 分为处于中度镇静即全麻状况,通知医师,减慢镇静药物泵速,密切观测,有效缩减药物的使用;<40 分为大脑皮层处在抑制状况,表示镇静过度,则停止镇静药物输注或缩减镇静药物泵速, 降低镇静过度带来的并发症。
1.3 观察指标及评价标准
比较两组患者的总住院时间、EICU 住院时间、机械通气时间、 镇静药物使用总量和入院期间不良反应产生情况。①比较两组患者的总住院时间、EICU住院时间、机械通气时间;②比较两组患者的右美托咪定、咪达唑仑的用量,主要观察指标总剂量:为EICU期间镇痛镇静药物应用剂量总和; ③比较两组患者EICU 治疗期间不良事件,观察的指标主要有:胃肠道不适、恶性心律失常、眼球震颤、谵妄、健忘、焦虑。其中胃肠道不适主要为恶心、呕吐等上消化道症状;其中恶性心律失常指的是心室颤动、室性心动过速、多形性室性早搏、阵发性室上心动过速等;眼球震颤评价标准为两眼不自主、有节律性地往返摆动,谵妄采用ICU 意识紊乱评估方法(the confusion assessment method for the ICU,CAM-ICU)[5], 该评估法包含4 个特征,分别为意识状态的急性改变或反复波动、注意缺损、意识状态的急性改变或反复波动、注意缺损。若意识状态的急性改变或反复波动及注意缺损阳性,且意识状态的急性改变或反复波动、注意缺损之一阳性,则定义为谵妄,护士每8 小时评估1 次,记录谵妄发生率;其中健忘评价标准是指回忆不起在疾病发生以后一段时间内或者在疾病发生之前某一阶段的事件;癫痫评价标准主要为抽搐的症状、24 h 动态脑电图提示癫痫样波[7];焦虑评价通过问卷调查的形式,采用焦虑自评量表(self-rating anxiety scale,SAS)评估符合纳入标准的患者,按照SAS评分标准进行评估。 SAS 评分标准分级:<50 分为正常,≥50 分为存在焦虑[8]。 主观性询问评估持续整个EICU 期间。
1.4 统计学方法
采用SPSS 22.0 统计学软件进行数据分析, 计量资料用均数±标准差(±s)表示,两组间比较采用t 检验;计数资料用率表示,组间比较采用χ2检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者机械通气时间、EICU 治疗时间、 总住院时间、镇静药品使用总量的比较
实验组患者的机械通气时间、EICU 治疗时间短于对照组,差异有统计学意义(P<0.05);两组患者总住院时间比较,差异无统计学意义(P>0.05);实验组患者的右美托咪定使用总量为(120.44±43.04)ml,与对照组的(128.35±28.04)ml 比较,差异无统计学意义(t=0.58,P>0.05),对照组患者的咪达唑仑使用总量为(116.42±45.25)ml,少于实验组的(202.93±38.50)ml,差异有统计学意义(t=5.66,P<0.05)(表1)。
表1 两组患者机械通气时间、EICU 治疗时间、总住院时间的比较(±s)
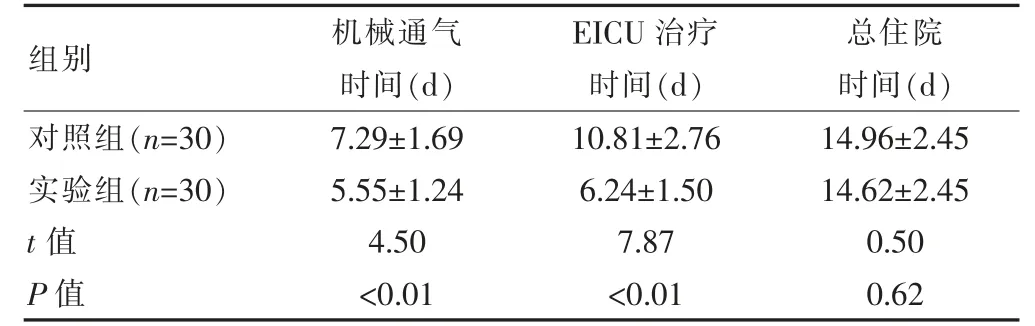
表1 两组患者机械通气时间、EICU 治疗时间、总住院时间的比较(±s)
注 EICU:急诊监护病房
组别 机械通气时间(d)EICU 治疗时间(d)总住院时间(d)对照组(n=30)实验组(n=30)t 值P 值7.29±1.69 5.55±1.24 4.50<0.01 10.81±2.76 6.24±1.50 7.87<0.01 14.96±2.45 14.62±2.45 0.50 0.62
2.2 两组患者不良事件的比较
住院期间,实验组不良事件总发生率低于对照组,差异有统计学意义(P<0.05)(表2)。

表2 两组患者不良事件的比较[n(%)]
3 讨论
EICU 是医院收治最严重病况、护理相对集中的地方。临床上一部分患者因一种或多种的病因导致的呼吸衰竭入院,随即插管后进行机械通气治疗。 插管护理的标准是持续的镇静使患者减轻疼痛和焦虑,减少耗氧量和身体的应激反应,防止人机不协调,减少不利的神经认知[9]。 RASS 是ICU 重要评价镇静深浅的工具,在临床上有着不可替代性。不仅如此,研究表明RASS 评分可以作为预测非神经科ICU 患者的死亡率的危险因素[10]。 现代技术水平的快速进步,更新型的多功能床旁监测仪器设备的研发及运用于临床,常用客观评估工具包括BIS、心率变异系数[13]和食管下段收缩性[14-15]等。 过去对于BIS 的研究主要集中在监测手术中患者的麻醉镇静水平和深度。 随着医学的发展,BIS 被关注,并应用于对镇静患者的实时监测,成为评估镇静深浅的客观工具[16]。BIS 评估操作便利、可行, 还可以减轻医务人员的工作强度,RASS 评价患者ICU 镇静效果的相关临床研究[17-18], 但是与BIS结合使用对机械通气患者镇静效果的评价影响,仍然未知。
RASS 评分优于其他各类的镇静评估工具, 但仍然存在一些主观干扰因素[19]。 BIS 监测是以数值方式提供的客观指标,避免了主观判断镇静水平可能造成选择偏倚。 本研究结果显示:实验组患者EICU 住院时间、机械通气时间短于对照组,差异有统计学意义(P<0.05);两组患者总住院时间比较,差异无统计学意义(P>0.05)。 这个结果可能的原因是存在其他混杂因素,例如转出EICU 后病情的演变、迁延不愈或者病情反复等。本研究在进一步分析镇静药物使用情况时, 发现实验组患者的咪达唑仑使用总量少于对照组,差异有统计学意义(P<0.05);两组患者使用右美托咪定的总量比较,差异无统计学意义(P>0.05),这个不一致的结果可能的原因是研究的样本量有限导致的,需要增加样本例来更一步验证。 本研究发现实验组不良事总发生率低于对照组,差异有统计学意义(P<0.05),进而ICU 患者减少了因镇静不适所致的不良结局,这个结论与国内辛怡明等[20-22]的研究一致。因此,采用RASS 评分联合BIS 来指导镇静治疗能显著缩短机械通气时间、EICU 治疗时间、减少镇静药物的剂量和降低不良事件总发生率。
本研究的亮点是RASS 评分联合BIS 来评估镇静水平可以很好地规避RASS 评分主观性的弊端。 但本研究仍存在不足。其一,本研究样本有一定代表性,但无法涵盖EICU 所有机械通气患者的镇静水平,需要大规模、多中心的随机对照试验来验证该结论;其二,本研究结果只阐明了RASS 评分联合BIS 在评估机械通气患者镇静水平的作用,分析了住院期间的基本指标,未对两组患者进行随访,需要进行3年以上随访,进一步了解该评价方式的是否影响镇静的后遗效应。
综上所述, BIS 联合RASS 评分对机械通气患者行镇静治疗十分有益, 将显著缩短机械通气时间、减少镇静药物的剂量和缩短EICU 治疗时间, 值得临床广泛应用。

