周期性血小板减少症4例报道并文献复习
冯翠翠,陈烨
周期性血小板减少症(cyclic thrombocytopenia,CTP)是一种罕见疾病,1936年由Minot首次报道[1]。其特点是血小板计数的周期性波动,但血小板减少的严重程度和周期性的持续时间可能因人而异,至今全球报道不足100例。患者血小板计数极低时可能发生出血,部分患者后期会出现血小板反弹性增多,继而导致高凝状态,出血与血栓风险并存。该病初期多数与原发免疫性血小板减少症(primary immune thrombocytopenia,ITP)临床表现极其相似,而被误诊为ITP,ITP的常规治疗如糖皮质激素、静脉注射人免疫球蛋白等往往无效,因此CTP与ITP等其他原因导致的血小板减少鉴别十分必要[2]。现报道笔者医院收治的4例CTP患者,并结合近15年国内外文献报道的31例临床病例资料进行复习,旨在对CTP的病因、发病机制、临床特点、诊断、治疗分析进行总结,以提高临床医师对CTP的认识,报道如下。
1 资料与方法
1.1 病例报道 例1.女,76岁,主因“反复双下肢皮肤瘀斑1周,咽痛伴发热2 d”入院。既往有甲状腺功能减退、高血压、糖尿病、高脂血症、肺结节病史。查体:双下肢及前胸部可见陈旧瘀斑,双侧腋下、腹股沟可触及多发肿大淋巴结。实验室检查示WBC 5.17×109/L,Hb 140 g/L,PLT 15×109/L;骨髓涂片:骨髓增生活跃,粒红系形态比例大致正常,全片可见巨核细胞138个,其中幼稚型巨核细胞4个,颗粒型巨核细胞127个,产板型巨核细胞3个,裸核型巨核细胞4个。肺炎支原体、埃可病毒、柯萨奇病毒A型IgM阳性,入院后考虑“肺炎支原体、病毒感染相关性血小板减少”,予阿奇霉素、阿昔洛韦抗感染治疗1周,血小板计数逐渐升至79×109/L后出院。出院18 d后再次出现皮肤瘀斑,复查PLT 19×109/L,T细胞受体基因重排(TCR)阴性,血小板生成素(TPO)水平261 ng/L(正常0~196 ng/L),考虑ITP,先后给予糖皮质激素、TPO受体激动剂(艾曲波帕)治疗后血小板计数升至正常水平。此后患者仍出现血小板计数周期性下降(见图1),间隔约25 d,血小板最低10×109/L,持续3 d左右血小板逐步回升至正常水平,但未高于正常。遂确诊为周期性血小板减少症,患者肺CT示右肺上叶尖段见小片状实变病灶,双肺散在多发微小结节灶,以右肺居多。PET-CT示:右肺上叶尖段磨玻璃灶,轻度葡萄糖代谢增高,倾向恶性病变。后患者于血小板计数正常期间行肺部微创手术,病理诊断为肺腺癌,术后定期监测,未再出现血小板计数周期性波动,随访已持续正常半年。
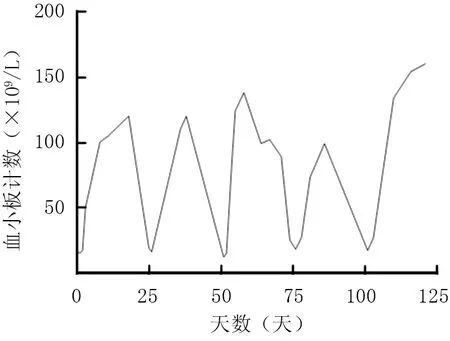
图1 例1患者血小板计数波动图
例2.女,52岁,因“咽部不适伴间断牙龈渗血1个月,皮肤瘀斑3 d”入院。既往20年前妊娠期曾出现“血小板下降”,自诉最低20×109/L。查体:双下肢可见散在瘀斑。实验室检查WBC 4.94×109/L,Hb 126 g/L,PLT 7×109/L,TPO 161 ng/L;骨髓涂片:骨髓增生活跃,粒红系形态比例大致正常,全片可见巨核细胞99个,其中幼稚型巨核细胞1个,颗粒型巨核细胞91个,裸核巨核细胞7个,未见产板型巨核细胞。抗核抗体谱、TCR均阴性;考虑ITP,予糖皮质激素(强的松60 mg/d)、血小板输注后4 d血小板计数升至正常。出院后14 d再次出现皮肤瘀斑,复查PLT 6×109/L,予静脉注射人免疫球蛋白、艾曲波帕治疗,糖皮质激素逐渐减停,5 d后血小板升至141×109/L,此后2次复查血小板计数呈周期性下降,波动周期18~21 d,血小板计数最低降至5×109/L伴皮肤出血,持续2~3 d逐步回升至正常水平,确诊为周期性血小板减少症。发病5个月后复查抗核抗体谱示抗核抗体IgG型(+)1∶320,抗双链DNA抗体IgG型(+)61.8×103IU/L,混合性结缔组织病抗体/SM抗体(抗nRNP/SM)(+),干燥综合征特异抗体A(抗SSA)(+),抗Jo-1(+),进一步完善检查后诊断结缔组织病,予加用环孢素A,血小板计数逐渐稳定,未再出现周期性波动。
例3.女,81岁,因“咳嗽1个月,发现血小板减少1周”入院。1个月前患者反复咳嗽,1周前查PLT 17×109/L。既往高血压、甲状腺功能减退。查体:皮肤黏膜可见出血点,浅表淋巴结未触及肿大,胸骨无压痛。实验室检查WBC 2.64×109/L,Hb 116 g/L,PLT 7×109/L,便潜血阳性;骨髓涂片:骨髓增生活跃,粒红系形态比例大致正常,全片可见巨核细胞148个,其中颗粒型巨核细胞122个,裸核巨核细胞24个,产板型巨核细胞2个。肿瘤标志物:糖类抗原CA199 66×103U/L(正常0~27×103U/L),癌胚抗原CEA 28 μg/L(正常0~5.2 μg/L)。考虑ITP,予强的松50 mg/d,口服,血小板逐渐回升至87×109/L时出院。此后患者门诊3次复查血小板呈周期性波动,波动周期21 d,血小板最低20×109/L,持续2~3 d可逐步升至正常,诊断为周期性血小板减少症,外院腹部CT检查高度怀疑消化道肿瘤,便潜血持续阳性,但由于患者高龄,穿刺及消化内镜检查风险高,血小板计数持续>20×109/L,暂未予进一步检查及治疗,目前血小板计数仍在周期性波动中。
例4.女,40岁,因“反复下肢瘀斑1个月余”入院。患者反复下肢瘀斑1个月,入院前查PLT 15×109/L。既往体健。查体:下肢皮肤黏膜可见出血点及瘀斑。实验室检查WBC 4.56×109/L,Hb 120 g/L,PLT 16×109/L,骨髓涂片:骨髓增生活跃,粒红系形态比例大致正常,全片可见巨核细胞146个,其中颗粒型巨核细胞119个,裸核巨核细胞20个,产板型巨核细胞7个。抗核抗体谱提示ANA弱阳性,余均阴性;TPO水平168 ng/L,考虑ITP,予强的松60 mg/d,血小板计数逐渐升至正常。出院后15 d再次出现皮肤瘀斑,伴月经量增多,复查PLT 18×109/L,此后患者门诊多次复查血小板呈周期性波动,波动周期30 d,血小板最低19×109/L,每次均于月经周期前2~3 d出现,持续2~3 d可逐步升至正常,诊断为周期性血小板减少症,暂未予特殊治疗,目前血小板计数仍在周期性波动中。
1.2 文献复习 以“cyclic thrombocytopenia”为关键词在Pubmed数据库中检索,以“周期性血小板减少症”为关键词在中国知网及万方数据库检索近15年文献,共检索出病历资料相对完整的中英文病例报道14篇[3-16],其中中文文献5篇,英文文献9篇,共31例,连同本报道4例,总共35例。收集35例CTP患者的临床资料进行总结。转归判断:所有患者观察至少2个血小板循环周期,治疗反应分为完全缓解(PLT>100×109/L)、部分缓解(PLT≥50×109/L≤100×109/L)和无效(PLT<50×109/L);反弹性血小板增多定义为血小板减少后4周内血小板计数≥450×109/L,非脾切除所致。
2 结 果
2.1 临床特点 35例CTP患者中,男12例,女23例,女性多于男性。中位发病年龄[M(Q1,Q3)]为52(37,65)岁。随访时间0.5~23年。32例(91.4%)患者临床有出血症状,1例(2.9%)患者完全无出血症状,2例(5.7%)患者未描述。23例(71.9%)患者出血表现轻微,9例(28.1%)患者出现较为严重的出血。常见出血部位为皮肤黏膜(71.9%),如口腔、牙龈出血、鼻出血、皮肤瘀点和瘀斑,少见为胃肠道(6.3%)、泌尿道(6.3%)、子宫(12.5%)及中枢神经系统出血(3.1%)。随访过程中发生肺栓塞、急性冠状动脉综合征各1例,均在血小板计数反弹性升高时发生。
多数患者血小板减少为偶然发现,所有患者均表现为血小板计数周期性波动,血小板计数减少/恢复循环周期时间14~730 d,多数为14~35 d,仅有1例追踪观察12年,循环周期长达2年[3]。25例(71.4%)患者同时存在伴发疾病,其中伴发甲状腺病变13例(包括甲状腺功能减退、慢性甲状腺炎等),伴发自身免疫病4例,伴发肿瘤7例(包括大颗粒T淋巴细胞白血病、急性髓系白血病、单纯红细胞再生障碍性贫血等血液系统肿瘤5例及肺癌、消化道肿瘤等实体肿瘤2例),乙肝病毒感染1例。7例患者血小板波动与月经周期相关,其中4例为月经期血小板水平最低,伴月经量增多,血小板水平最高出现在月经周期之间,另3例则与之相反。
2.2 实验室检查 35例患者中位血小板最低点[M(Q1,Q3)]为6(2,12)×109/L,血小板中位峰值[M(Q1,Q3)]为500(250,800)×109/L。28例(80.0%)患者血小板计数极度减少(≤10×109/L),21例(60.0%)患者出现反弹性血小板增多,12例(34.3%)患者达到极度血小板增多(≥800×109/L)。
31例(88.6%)患者在血小板降低时骨髓检查提示巨核细胞计数正常或增生,4例(11.4%)患者提示巨核细胞数量减少,而血小板计数正常时骨髓巨核细胞数量也恢复正常。检查抗血小板抗体10例,抗体阳性4例(4/10),血小板抗体类型主要为针对血小板糖蛋白Ⅰb/Ⅸ、Ⅱb/Ⅲa抗体。进行T细胞受体基因重排检测10例,阳性6例(6/10);12例患者在血小板计数最低和正常时进行了TPO水平测定,8例(66.7%)患者提示血小板计数与TPO水平呈负相关。
2.3 诊断与误诊 35例CTP患者中,28例(80.0%)患者初期首次诊断为ITP,2例(5.7%)发病初期诊断为巨核细胞减少性血小板减少性紫癜,1例(2.9%)初期诊断为自身免疫性疾病,4例初期诊断未描述。
2.4 治疗与转归 35例患者中,2例(5.7%)患者只观察未进行治疗,33例(94.3%)患者接受了各种治疗方法,包括糖皮质激素、脾切除术、TPO受体激动剂、静脉注射免疫球蛋白、达那唑、环孢素A、利妥昔单抗等。患者完全缓解18例(51.4%),无效17例(48.6%)。常规ITP治疗方法如糖皮质激素、静脉注射免疫球蛋白、脾切除术疗效普遍较差。18例完全缓解患者中,应用环孢素A后达完全缓解5例,应用TPO受体激动剂后缓解2例,应用达那唑后缓解1例,应用利妥昔单抗后缓解1例,1例肺癌、1例自身免疫病及1例乙肝病毒感染患者在治疗肿瘤、自身免疫病或感染后血小板周期性波动消失,6例(33.3%)患者在发病0.5~8年后自发缓解。
3 讨 论
CTP是一种罕见疾病,成人和儿童均可发病,其特征是血小板计数的周期性减少,对ITP治疗无反应,成人女性多见,多与月经周期、甲状腺疾病有关[5,8],出血症状通常较轻,但也可发生危及生命的出血,少数患者最终可能发展为血液系统恶性肿瘤。
有研究报道,614例血小板减少症患者中仅4例(0.7%)为CTP[17],发生率较低。本报道结果显示,血小板波动周期为2~4周,极个别长达2年。血小板计数低峰时,约80%患者血小板计数极度减少,60%患者后续血小板反弹性增多,且57.1%患者达到极度血小板增多。血小板极度减少可能引发严重甚至致命性出血,相反极度增多则因高凝状态可导致血栓性疾病。本报道结果中,血小板减少时伴颅内和消化道出血,血小板增多时伴肺栓塞及心绞痛发作。因此,对于CTP患者,既要重视预防因血小板减少带来的出血,又要防止反弹性血小板增多引发的栓塞风险。
早期报道的CTP大多数病例为特发性[18],即没有找到潜在的病因,随着检测技术的进步,近年发现CTP呈明显的异质性,可伴有血液系统或其他系统的基础疾病。CTP发病机制目前尚不完全清楚,文献报道的可能机制:(1)免疫介导的血小板破坏。CTP患者检测存在抗血小板抗体,患者血小板计数与血小板表面抗糖蛋白Ⅱb/Ⅲa抗体水平呈负相关,血小板计数低时抗体水平最高[19-20]。(2)巨核细胞生成异常。巨核细胞周期性再生不良导致血小板减少。(3)T细胞受体基因重排。Füreder等[21]首次在CTP患者中发现克隆性T细胞受体重排,本报道病例中,60%(6/10)患者存在T细胞受体基因重排,推测克隆T细胞介导的免疫可能参与CTP的病理过程,确切的机制尚不清楚。(4)血小板生成调节异常。Steinbrecher等[5]报道CTP血小板计数与TPO水平呈负相关,本报道有66.7%患者(8/12)血小板计数与TPO水平呈负相关,推测CTP血小板生成调节存在缺陷。(5)与月经周期同步。女性更易患CTP,且常与月经周期同步,血小板最高点通常在月经周期中间[8],目前认为由体内多种自身抗体介导,与激素水平无关。(6)其他。文献报道CTP可能与血液系统恶性肿瘤、甲状腺疾病、自身免疫疾病及某些感染有关[22-25]。本报道显示,71.4%患者同时伴发其他疾病,包括甲状腺病变、自身免疫病、血液肿瘤、实体肿瘤及病毒感染。部分患者在治疗肿瘤、自身免疫病、控制感染后血小板周期性波动消失,提示某些肿瘤、自身免疫病、感染可能与CTP的发生有关。
关于CTP的诊断,尤其是早期诊断,目前缺乏有效的实验室检查,因此与ITP等的鉴别存在一定的困难。CTP需要通过定期和频繁的血小板计数监测、较长时间观察,才能证明周期性血小板计数波动,对于血小板严重减少伴出血患者,没有足够长时间观察,临床医生很难做出诊断。结合文献报道及本组4例患者结果,血小板减少出现或伴发以下情况:(1)诊断ITP,必须考虑CTP可能,尤其对ITP治疗无效者;(2)女性,血小板减少,伴有甲状腺疾病者;(3)血小板减少伴有血液系统恶性肿瘤或其他恶性肿瘤者;(4)血小板减少伴有克隆性T细胞患者;(5)血小板减少伴有疫苗接种、某些病毒感染者;(6)血小板减少伴有自身免疫疾病者。均需警惕CTP的发生。
CTP目前尚无标准治疗方法,综合文献,CTP的治疗措施如下:(1)对于PLT最低值>30×109/L,无出血或出血较轻患者可观察,定期监测血小板计数变化及波动,文献报道[17]部分病例可在6~8年后获得自发缓解;(2)对于临床有出血症状且PLT最低值<20×109/L甚至<10×109/L,或伴严重甚至危及生命的出血可考虑输注血小板;(3)临床上初诊时无法排除ITP的患者,先按ITP治疗,ITP标准治疗无效,需排除CTP;(4)明确CTP同时未发现伴发疾病或继发原因患者,可尝试环孢素A、达那唑治疗;(5)有明确伴发疾病或继发原因的CTP,建议优先治疗原发病。(6)对于出现反弹性血小板增多,尤其极度增多(≥800×109/L)患者,需警惕血栓性疾病,必要时予抗血小板预防治疗。
综上所述,CTP是一种异质性起源的罕见疾病,临床常被误诊或漏诊;多数伴有甲状腺疾病、恶性肿瘤等其他疾病;临床上诊断为ITP的患者一旦治疗无反应;或监测血小板减少有周期性变化时,需警惕CTP,建议对甲状腺、自身免疫、病毒感染、恶性肿瘤等疾病进行筛查,更长时间地监测血小板计数波动,以助于CTP的诊断。CTP波动周期中血小板计数常极度减少,随之又反弹性升高,治疗中既要预防严重出血,也需警惕反弹性血小板增多,及时加用抗血小板药物进行血栓预防。

