氧驱动雾化吸入治疗与空气压缩泵雾化吸入治疗对儿童喘息性疾病治疗疗效比较研究
于丽芳,何明明,张艳
中国航天科工集团七三一医院儿科,北京 100074
喘息为儿童呼吸道疾病,发病率较高,因气流经过狭窄气道时产生湍流产生声音[1-2]。临床常见的喘息性疾病为哮喘,发病原因多样,上呼吸道为主要的发病部位,临床症状主要表现为反复咳嗽、流鼻涕[3-4]。另外,喘息性疾病包括急性或新近发生喘息,如感染或急性气道梗阻;慢性或反复发作喘息,如气道功能性或结构性因素造成。 喘息性疾病的特征为急性发作,具有较大的危害性,若是治疗不及时,将会严重威胁到患儿的安全健康[5-6]。 喘息性疾病患儿在急性发作时可采用布地奈德、特布他林等药物治疗,用药方式不同,治疗效果也存在差异。小儿喘息性疾病采用雾化吸入治疗时, 氧驱动、 空气压缩泵为两种方式,其治疗效果存在差异。该文将以2019 年11 月—2020 年11 月收治的136 例患儿为对象进行探究,探究氧驱动雾化吸入与空气压缩泵雾化吸入治疗小儿喘息性疾病临床效果,现报道如下。
1 资料与方法
1.1 一般资料
以该院收治的136 例喘息性疾病患儿为对象,分为参照组68 例与研究组68 例。 参照组男患儿38例,女患儿30 例;年龄2~12 岁,平均(5.98±2.27)岁;病程2~8 d,平均(5.23±1.09)d。 研究组男患儿37例,女患儿31 例;年龄1~10 岁,平均(5.75±2.12)岁;病程2~10 d,平均(5.67±1.16)d。 两组患儿在性别、年龄等一般资料中对比分析, 差异无统计学意义(P>0.05)。 具有可比性。 该研究经过医院伦理委员会批准。纳入标准:以《支气管喘息性疾病基层诊疗指南》(2018)有关标准为依据,确诊疾病;资料齐全;患儿家属熟知该研究,自愿参加。 排除标准:精神异常患者;资料不全患者;药物过敏患者;其他呼吸道疾病患者;依从性差患者。
1.2 方法
治疗药物为:布地奈德雾化液(国药准字H20140475;规格:2 mL∶1 mg),0.5 mg/次;特布他林雾化液(国药准字H20140108;规格:2 mL∶5 mg)给予患儿雾化吸入治疗,0.25 mg/次,2 次/d,15~20 min/次。
参照组实施空气压缩泵雾化吸入治疗: 取两种药物与氯化钠溶液(浓度为0.9%)1 mL 混合,放置于雾化器中,连接空气压缩泵,开启电源开关,进行雾化吸入治疗,2 次/d,10~15 min/次,待药物不再喷出停止,在用药以后20 min,使用清水漱口,持续用药4 周。
研究组氧驱动雾化吸入治疗: 取两种药物与氯化钠溶液(浓度为0.9%)1 mL 混合,使用药物雾化器,设置氧流量是5~8 mL/min,实施氧驱动雾化吸入治疗,2 次/d,10~15 min/次,待药物不再喷出停止,在用药以后20 min,使用清水漱口,持续用药4 周。
1.3 观察指标
①统计治疗效果,由显效、有效、无效组成,评估患儿咳嗽症状,其中0 分为无咳嗽;1 分表示偶尔夜间咳嗽或短暂咳嗽,2 分表示咳嗽频繁, 对睡眠质量、生活质量产生影响;3 分表示 咳嗽频繁,对睡眠质量、生活质量产生严重影响。 其中,咳嗽评分为0分则为显效;治疗后咳嗽评分降低超过1 分,即为有效;其余则是无效。 显效与有效之和为治疗有效率。②对比两组患儿的肺功能指标, 包括FEV1/FVC、FEV1、FVC。 ③测量血氧饱和度,在治疗前、治疗后分别进行评估。④详细统计所有患儿症状消失时间,包括湿啰音、喘息、哮鸣音、咳嗽消失时间,并对比分析。
1.4 统计方法
数据使用SPSS 19.0 统计学软件对比分析,符合正态分布的计量资料以(±s)表示,组间差异比较进行t检验,计数资料以频数及百分比表示,组间差异比较进行χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组患儿的治疗效果比较
研究组患儿的治疗有效率95.59%, 与参照组82.35%比较,差异有统计学意义(P<0.05)。 见表1。
2.2 两组患儿的肺功能指标水平比较
两组患儿经过治疗后,肺功能指标均明显改善,研究组改善优于参照组,差异有统计学意义(P<0.05)。见表2。
2.3 两组患儿治疗前后血氧饱和度比较
研究组患儿治疗后血氧饱和度高于参照组,差异有统计学意义(P<0.05)。 见表3。
表3 两组患儿治疗前后血氧饱和度对比[(±s),%]
?
2.4 两组患儿症状消失时间比较
研究组患儿症状消失时间均低于参照组, 差异有统计学意义(P<0.05)。 见表4。
表4 两组患儿症状消失时间比较[(±s),d]
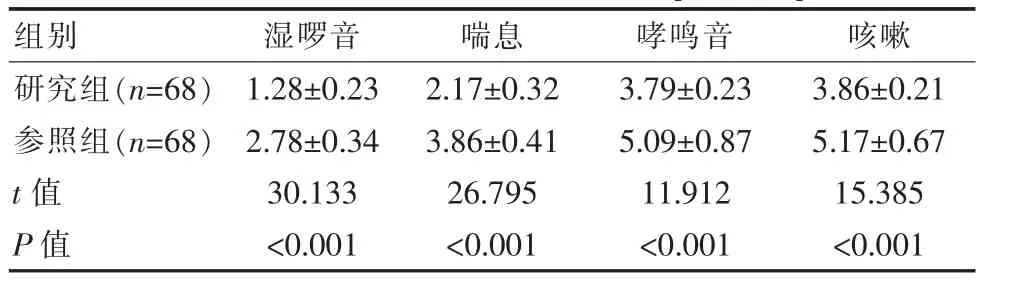
表4 两组患儿症状消失时间比较[(±s),d]
?
3 讨论
喘息性疾病为慢性呼吸道疾病, 其中哮喘较为常见[7-8],由嗜酸性粒细胞、肥大细胞等炎性细胞参与,以气道变应性炎症、气道高反应为临床特征,主要症状为湿啰音、咳嗽、哮鸣音、呼吸急促等[9-10]。 临床在治疗小儿喘息性疾病时主要采用雾化吸入治疗,在雾化器作用下,药物可雾化分散成小颗粒,经过呼吸道和肺,作用于病变支气管,改善病变,实现治疗目的。 目前,临床对空气压缩泵雾化、氧驱动雾化两种给药方式的治疗效果还存在争议。
该文结果可见:两组患儿经过治疗后,临床症状明显改善,研究组患儿的治疗有效率95.59%更高;治疗后,研究组肺功能指标FVC(1.41±0.41)L、FEV1(50.33±7.74)%、FEV1/FVC(56.4±6.66)%、血氧饱和度(96.78±2.37)%高于参照组;研究组患儿湿啰音(1.28±0.23)d、喘息(2.17±0.32)d、哮鸣音(3.79±0.23)d、咳嗽消失时间(3.86±0.21)d 均短于参照组(P<0.05)。 研究组患儿在治疗有效率、肺功能指标、治疗后血氧饱和度、症状消失时间均优于参照组,证实了氧驱动雾化吸入治疗具有显著治疗效果。 空气压缩泵雾化吸入治疗是以空气作为动力,经过低压泵物化处理,药物成为小分子雾滴,到达肺部组织,发挥缓解水肿、抑制支气管痉挛、抑制炎症的作用。氧驱动雾化吸入是以氧气作为动力,经过高速氧气流作用,药物成为细小雾滴,通过药物形式喷洒,由肺部、气管中进入,有效发挥消炎、平喘、改善支气管痉挛作用[11-13]。相比于空气压缩泵雾化吸入治疗, 氧驱动雾化吸入治疗可提升患儿依从性,患儿耐受力良好,可确保治疗过程顺利开展,改善治疗效果。 这与高义侠[14]的研究结果:治疗组反复喘息消失时间(2.4±0.9)d、咳嗽消失时间(3.8±0.6)d、胸闷消失时间(3.1±0.3)d 低于常规组(P<0.05)基本一致。
有学者选取小儿喘息性疾病进行研究, 分别应用氧驱动雾化吸入治疗、 空气压缩泵治疗, 结果可见, 氧驱动雾化吸入治疗组患儿治疗有效率明显高于空气压缩泵治疗[15-16],与该次研究结果基本一致。空气压缩泵形成雾滴分子,直径低于5 μm,直接作用在肺泡组织、细支气管,可缓解喘息性疾病症状,然而,在治疗过程中,患儿极易出现焦虑、抵抗等负性情绪,对治疗效果产生影响。氧驱动雾化吸入治疗通过氧气作为动力,在高速氧流作用下吸出药液,并形成直径为2~4 μm 雾滴分子,深入肺部组织,治疗效果确切,且操作方便,在短期内可快速缓解临床症状。 另外,氧驱动雾化吸入治疗为一次性装置,能够预防交叉感染[17-18],操作简单,成本低廉,受到患儿及医护人员的青睐。
表2 两组患儿的肺功能指标水平比较(±s)
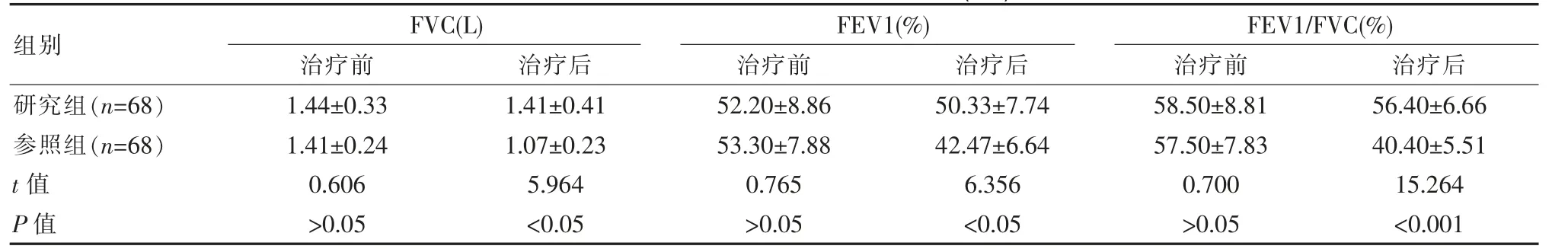
表2 两组患儿的肺功能指标水平比较(±s)
?
综上所述, 喘息性疾病患儿可采用氧驱动雾化吸入与空气压缩泵雾化吸入治疗, 其中氧驱动雾化吸入治疗效果更佳,可有效改善肺功能,缩短治疗时间,提高血氧饱和度,继而有效提高治疗有效率,治疗效果显著。

