建中降逆汤治疗非糜烂性胃食管反流病中虚气逆证临床研究
周 燕,李保良,曾 志,费建平,蒋银芬
(南京中医药大学附属常州市中医医院,江苏 常州 213003)
非糜烂性胃食管反流病(Non-erosivereflux disease,NERD)约占胃食管反流病的50%~70%[1]。该病临床主要表现为反酸、烧心、胃脘隐痛、痞满胀闷、纳差、乏力、大便稀溏等症状,常规内镜检查无食管黏膜糜烂或中断现象[2-3]。中医认为NERD属于“嘈杂”“吞酸”范畴,病位在胃,涉及肝、胆、脾、肺,肝胆失于疏泄,脾失健运,胃失和降,肺失宣肃,情志不畅,肝气郁滞,横逆犯胃,则胃气上逆,上犯食管,导致反酸、烧心。该病主要病机是胃气上逆,气机升降失常;治病求本,故治疗重在胃,治疗常和胃降逆兼健脾柔肝[4-5]。本研究以旋覆代赭汤、六君子汤为基础,观察建中降逆汤治疗NERD中虚气逆证的临床疗效。
1 资料与方法
1.1 一般资料 选取2020年12月至2021年8月就诊于常州市中医医院的患者60例,随机分为两组。对照组:30例,男13例,女17例;平均年龄(53.2±10.4)岁;平均病程(2.3±1.1)年;平均反流性疾病诊断问卷(Reflux Disease Questionnaire,RDQ)评分(24.3±5.7)分。治疗组:30例,男12例,女18例;平均年龄(54.4±10.8)岁;平均病程(2.4±1.0)年;平均RDQ评分(25.1±4.9)分。两组一般资料比较,差异无统计学意义(均P>0.05)。患者对本研究内容了解,签署知情同意书。病例纳入标准:符合《2020年中国胃食管反流病专家共识》[6]中NERD诊断标准;符合《胃食管反流病中医诊疗专家共识意见》[7]NERD中虚气逆证诊断标准;年龄18~70岁;RDQ评分>12分[8]。排除标准:糜烂性食管炎、Barrett食管者;既往食管、胃肠道或其他腹部手术史者;妊娠或哺乳期妇女;智力、精神异常,无法配合治疗和完成相关评分者;存在酗酒、药物滥用史者。
1.2 治疗方法
1.2.1 对照组:予雷贝拉唑(国药准字H20061220)口服,20 mg/次,1次/d,连续治疗4周。
1.2.2 治疗组:予建中降逆汤治疗。建中降逆汤组成:徐长卿、煅瓦楞、煅牡蛎、海螵蛸各30 g,炒党参、延胡索各20 g,炒白术、茯苓、姜半夏、白芍、制香附、旋覆花各10 g,降香5 g,生甘草3 g。随症加减:食欲不振者,加神曲、炙鸡内金各10 g;神疲乏力明显者,加炙黄芪、杜仲各10 g;胃痞胀痛明显者,加莱菔子20 g、木香10 g;大便稀溏者,加芡实20 g,诃子10 g;夜寐欠佳者,加夜交藤30 g、合欢皮10 g。每日1剂,水煎2遍,取汁400 ml,分早晚温服,连续治疗4周。
1.3 观察指标 胃动力:分别于治疗前、后采用EGEG-8D型八导胃肠电图仪检查两组胃动力。检查前3 d,禁食油腻、刺激性食物,忌烟酒,禁用对胃肠道有刺激的药物。检查前12 h禁食,次日清晨餐前记录15 min,试餐后再记录15 min,采集餐前和试餐后的胃电信号。血清学指标:分别于治疗前后采用7600全自动生化分析仪检测两组患者血清胃蛋白酶Ⅰ(PepsinogenⅠ,PGⅠ)、胃泌素-17(Gastrin-17,G-17)水平。RDQ评分:对患者主要症状的发作频率和严重程度进行评分[8]。症状发作频率6~7 次/周,计5分;4~5次/周,计4分;2~3 次/周,计3分;1 次/周,计2分;<1 次/周,计1分;不发作计0分;症状严重程度从无至重分别计1、2、3、4、5分。RDQ评分>12分提示存在病理性胃酸反流。躯体化症状自评量表(Somatic Self-rating Scale,SSS)评分:从躯体化症状、焦虑、抑郁、焦虑抑郁四方面评估患者的身体状况和情志精神心理[9]。本量表包含20个条目,每个条目按照症状无、轻度、中度、重度4个等级分别计1、2、3、4分,总分80分,分值越高表明身体状况和情志精神心理障碍越严重。安全性指标:观察两组患者有无头晕、心悸、腹泻、倦怠、肝肾功能异常、心电图异常等不良反应。
1.4 疗效标准 症状疗效:根据RDQ疗效指数,结合相关文献评价症状疗效[10]。临床治愈为疗效指数>90%;显效为疗效指数61%~90%;有效为疗效指数31%~60%;无效为疗效指数≤30%。RDQ疗效指数=(治疗前后RDQ评分差值/治疗前RDQ评分)×100%。总有效率=[(临床治愈+显效+有效)例数/总例数]×100%。中医证候疗效:根据《中药新药临床研究指导原则》[11]评价证候疗效。临床治愈为证候积分减少≥95%;显效为证候积分减少70%~94%;有效为证候积分减少30%~69%;无效为证候积分减少<30%。总有效率=[(临床治愈+显效+有效)例数/总例数]×100%。
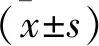
2 结 果
2.1 两组患者治疗前后胃电图比较 见表1。治疗前,两组胃电图各指标比较,差异无统计学意义(P>0.05)。治疗后,两组胃电图各指标均较治疗前改善,差异有统计学意义(P<0.05)。治疗后,两组胃电图各指标比较,差异无统计学意义(均P>0.05)。
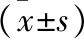
表1 两组患者治疗前后胃电图比较
2.2 两组患者治疗前后血清学指标比较 见表2。治疗前,两组PGⅠ、G-17比较,差异无统计学意义(均P>0.05)。治疗后,两组PGⅠ、G-17均升高,差异有统计学意义(均P<0.05)。治疗后,治疗组PGⅠ、G-17均高于对照组,差异有统计学意义(均P<0.05)。
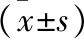
表2 两组患者治疗前后血清学指标比较
2.3 两组患者治疗前后RDQ、SSS评分比较 见表3。治疗前,两组RDQ、SSS评分比较,差异无统计学意义(P>0.05)。治疗后,两组RDQ、SSS评分均降低,差异有统计学意义(P<0.05);治疗后,治疗组RDQ、SSS评分均低于对照组,差异有统计学意义(P<0.05)。
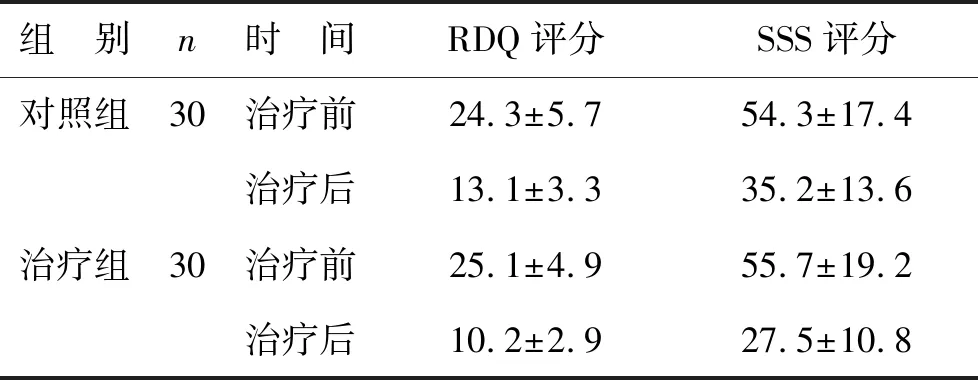
表3 两组患者治疗前后RDQ、SSS评分比较(分)
2.4 两组安全性比较 对照组头晕、腹泻各1例,不良反应率为6.67%(2/30);治疗组头晕、腹泻、倦怠各1例,不良反应率为10%(3/30)。两组不良反应发生率比较,差异无统计学意义(P>0.05)。
2.5 两组患者症状疗效比较 见表4。治疗组症状总有效率为93.3%,对照组症状总有效率为73.3%,两组比较差异有统计学意义(χ2=4.320,P<0.05)。

表4 两组患者症状疗效比较[例(%)]
2.6 两组患者中医证候疗效比较 见表5。治疗组中医证候总有效率为96.7%,对照组中医证候总有效率为70.0%,两组比较差异有统计学意义(χ2=6.41,P<0.05)。

表5 两组患者中医证候疗效比较[例(%)]
3 讨 论
近年来,胃食管反流病的发病率逐年升高。西医治疗胃食管反流病多采用抑酸、增强胃动力等方法,效果欠佳,病情易反复[12]。中医根据其辨证论治的特点,具有治疗个体化、针对性、临床疗效较好、安全性较高、花费少、复发率低等优势,受到越来越多患者的青睐。建中降逆汤是费建平教授的经验方,方中党参、茯苓、炒白术、炙甘草健脾益气,姜半夏降逆消痞,延胡索、徐长卿活血行气止痛,药对制香附、白芍柔肝解郁,旋覆花、降香理气降逆,煅瓦楞、煅牡蛎、海螵蛸制酸止痛,全方选药精湛,建中和胃,理气降逆,畅达气机,疏肝柔肝,缓急止痛。
本研究结果显示,治疗后治疗组RDQ评分低于对照组,治疗组症状疗效、中医证候疗效均优于对照组,说明建中降逆汤改善患者临床症状和中医证候方面的效果优于雷贝拉唑。多项研究显示,建中和胃、理气降逆法可有效提高NERD中虚气逆证的治疗效果,改善患者中医证候,与本研究结果基本一致[13-14]。研究认为,胃电节律紊乱、胃排空延迟和胃动力减弱等因素可以引起胃食管反流[15-16]。本研究采用胃电图检查患者治疗前后的胃电情况,结果发现,治疗后,患者胃电的波形主频率、正常慢波百分比和餐后/餐前功率比均较治疗前升高,节律紊乱百分比均较治疗前降低,提示治疗后,患者胃电节律紊乱、胃动力减弱等得到明显改善。
胃食管反流病患者常伴有情志失调、肝气郁结,易合并焦虑、抑郁等,影响治疗效果[17-19]。相关文献报道,胃食管反流病患者常伴有以迷走神经活性减弱为主的自主神经功能紊乱,引起胃肠蠕动减弱、PGⅠ和G-17分泌减少等[20-21]。PGⅠ可反映胃蛋白酶的分泌及胃黏膜状态和功能,G-17是一种重要的胃肠激素,可促进胃肠道分泌功能,刺激胃黏膜细胞增殖,刺激壁细胞分泌盐酸和主细胞分泌胃蛋白酶原[22-25]。本研究结果显示,与治疗前比较,治疗后两组RDQ、SSS评分均降低,PGⅠ、G-17升高;治疗后,治疗组RDQ、SSS评分均低于对照组,PGⅠ、G-17水平均高于对照组。本研究说明建中降逆汤在改善患者躯体化症状、情志精神心理方面,以及改善胃肠分泌功能方面的作用明显优于雷贝拉唑。比较两组用药安全性发现,两组治疗期间均无肝肾异常、心电图异常等较严重的不良反应发生,说明建中降逆汤安全性较高。
综上所述,建中降逆汤治疗NERD中虚气逆证临床效果较好,能够有效改善患者临床症状、中医证候、情志精神心理、胃肠分泌功能。本研究尚存在病例来源单一、样本量小等不足,后续仍需多中心、大样本的研究进一步证实。

