2017 年至2021 年上海嘉定区某医院多重耐药菌分析
李 丽,朱咏臻,周 敏,钱 嘉,方丽莉
(上海交通大学医学院附属瑞金医院a.检验科,b.院感科,上海 201801)
多重耐药菌 (multi-drug resistant bacteria,MDRO)指同时对通常常用的3 类或3 类以上抗菌药物耐药的细菌。2014 年美国疾病预防控制中心首次将18 种多重耐药菌分为“紧急”“严重”“值得关注”3 个威胁等级,而将碳青霉烯类耐药肠杆菌目细菌 (Carbapenem resistant Enterobacteriaceae,CRE)列为“紧急”级别中的首位,作为新的“超级耐药菌”[1]。我国2015 年发布的《多重耐药菌医院感染预防与控制中国专家共识》[2]明确指出,应加强多重耐药菌的监测,尤其对重点科室如重症监护室(intensive care unit,ICU)等加强监测。我院为上海在嘉定区新建的一所三甲医院,也是当地唯一一所综合性三甲医院和急救中心定点医院,就诊患者以当地居民和外来务工人员较多,细菌耐药情况可能不同于其他地区,因此本研究针对2017 年至2021 年本院的多重耐药菌检出情况,尤其碳青霉烯类耐药革兰阴性杆菌的检出情况和耐药特点进行分析,旨在了解本地区的多重耐药菌检出率变化趋势,分析CRE 的分布特点和耐药特征,从而为院内感染防控方向和医师经验性合理使用抗菌药物提供实验室依据。
材料与方法
一、菌株来源
收集2017 年1 月至2021 年12 月住院部患者细菌培养标本中检出的菌株,并剔除同一患者相同部位重复分离的相同细菌。依据《MDR、XDR、PDR多重耐药菌暂行标准定义-国际专家建议》[3]进行判读。根据卫生部卫办医发《多重耐药菌医院感染预防与控制技术指南(试行)》指标[4],目标性监测以下7 种多重耐药菌,包括甲氧西林耐药金黄色葡萄球菌 (methicillin resistant Staphylococcus aureus,MRSA)、万古霉素耐药肠球菌属细菌(vancomycin resistant Enterococcus,VRE)、产超广谱β-内酰胺酶大肠埃希菌 (extended spectrum β-lactamases producing Escherichia coli,ESBL-eco)、产超广谱β-内酰胺酶肺炎克雷伯菌 (extended spectrum β-lactamases producing Klebsiella pneumoniae,ESBLkpn)、CRE、碳青霉烯类耐药鲍曼不动杆菌(carbapenem resistant Acinetobacter baumannii,CR-AB)和碳青霉烯类耐药铜绿假单胞菌 (carbapenem resistant Pseudomonas aeruginosa,CR-PA)。我院区现核定床位数600 张,年度收治门急诊患者160 万余人次,出院人数3 万余人次,住院手术1.8 万余人次。
二、方法
采用质谱仪 (MALDI-TOF MS) 和VITEK-2 compact 进行细菌菌种鉴定。
1.质控菌株:质控的大肠埃希菌(ATCC 25922)、肺炎克雷伯菌(ATCC 700603)、铜绿假单胞菌(ATCC27853)、鲍曼不动杆菌(ATCC 19606)、金黄色葡萄球菌(ATCC 25923)和粪肠球菌(ATCC 29212)均购自上海市临床检验中心。
2.仪器与试剂:本研究所用仪器和试剂包括法国生物梅里埃基质辅助激光解吸电离飞行时间质谱仪;法国生物梅里埃公司VITEK-2 compact 全自动细菌真菌鉴定仪及配套GN 鉴定卡、GP 鉴定卡、AST GN13 药物敏感性试验卡和AST GP67 药物敏感性试验卡;革兰染液(珠海贝索公司);MH 平板和KB 药物敏感性试验纸片(英国Oxoid 公司)。
3.药敏试验:采用VITEK-2 compact 进行体外药物最低抑菌浓度试验,用纸片扩散法进行补充药物敏感性试验。药敏结果参照2021 年美国临床实验室标准化协会M100 S31 文件标准进行判读。
4.碳青霉烯酶检测:采用胶体金法检测5 种碳青霉烯酶KPC、NDM、IMP、VIM 和OXA-48(天津一瑞生物科技股份有限公司)。
5.数据统计:应用Whonet 5.6 软件进行多重耐药菌和抗菌药物敏感率、耐药率统计,应用SPSS 20.0 软件进行数据分析。
结 果
一、全院住院部和ICU 患者的耐药菌检出情况
2017 年从住院部患者中分离到金黄色葡萄球菌70 株,其中MRSA 30 株,MRSA 检出率为42.9%,2021 年分离到金黄色葡萄球菌112 株,其中MRSA 60 株,MRSA 检出率为53.6%。5 年中MRSA 检出率2019 年最低,为37.0%;2021 年最高,为53.6%。5 年间全院患者分离的ESBL-eco 检出率曾下降趋势,而ESBL-kpn 检出率曾上升趋势;CRE 检出率也曾上升趋势,5 年分别为2.5%、5.7%、10.3%、10.5%和10.6%;CR-AB 检出率2017 年为34.1%,2018 年为63.3%,2019 年和2020 年有所下降,2021 年又达到63.4%;CR-PA 检出率2017 年为15.2%,2018 年下降到11.3%,2019 年至2021 年检出率均在20%左右。各菌种检出株数和检出率变化趋势见表1 和图1。
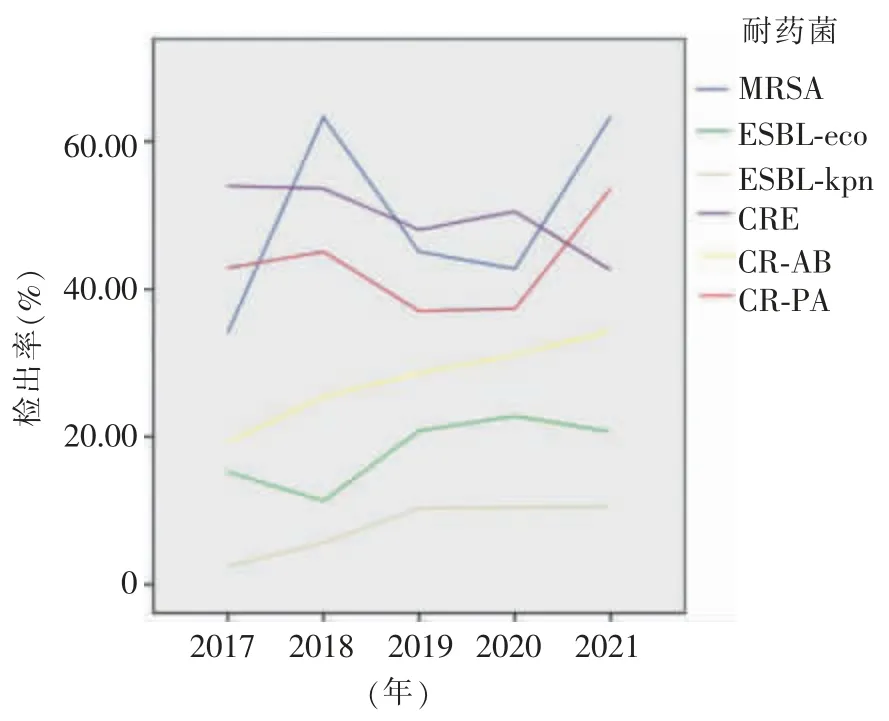
图1 全院耐药菌检出率变化趋势
ICU 分离株MRSA 检出率在2020 年最低,为43.3%,2021 年达最高为70.3%;ESBL-eco 检出率在2017 年至2020 年间均在60%左右,2021 年达最高为75.0%;ESBL-kpn 和CRE 检出率均逐年升高,2021 年分别达到59.8%和32.7%;CR-AB 检出率在2018 年最高,为93.6%,2021 年为87.5%;CR-PA检出率2019 年最高,为48.5%,2021 年为46.4%。5 年中,ICU 分离到MRSA 菌株共70 株,住院部分离到MRSA 菌株193 株,ICU 占36.3%;ICU 分离到ESBL-eco 菌株共65 株,住院部为513 株,ICU 占12.7%;ICU 分离到ESBL-kpn 菌株共192 株,住院部为390 株,ICU 占49.2%;ICU 分离到CRE 178 株,住院部为272 株,ICU 占65.4%;ICU 分离到CR-AB 262 株,住院部为364 株,ICU 占72.0%;ICU 分离到CR-PA 67 株,住院部为113 株,ICU 占59.3%。ICU 具体各菌种检出株数和检出率详见表1。
二、碳青霉烯类耐药革兰阴性杆菌对抗菌药物的敏感率和耐药率比较
CRE 对阿米卡星敏感率最高为44.5%,其次为庆大霉素和妥布霉素,敏感率分别为23.9%和17.3%;对磷霉素敏感率为14%;对其他喹诺酮类、头孢类和β 内酰胺酶抑制剂复合制剂抗菌药物的敏感率基本低于10%。CR-AB 对阿米卡星敏感率最高为67.6%,其次为妥布霉素16.1%,对头孢哌酮-舒巴坦敏感率为11.4%,对其他喹诺酮类、头孢类、庆大霉素和哌拉西林-他唑巴坦的敏感率均低于10%。CR-PA 对大多数抗菌药物的敏感率相对较高,对三种氨基糖苷类抗菌药物敏感率在60.0%左右,对喹诺酮类敏感率在40.0~50.0%,对头孢他啶和头孢吡肟的敏感率分别为50.0%和47.9%(见表2)。
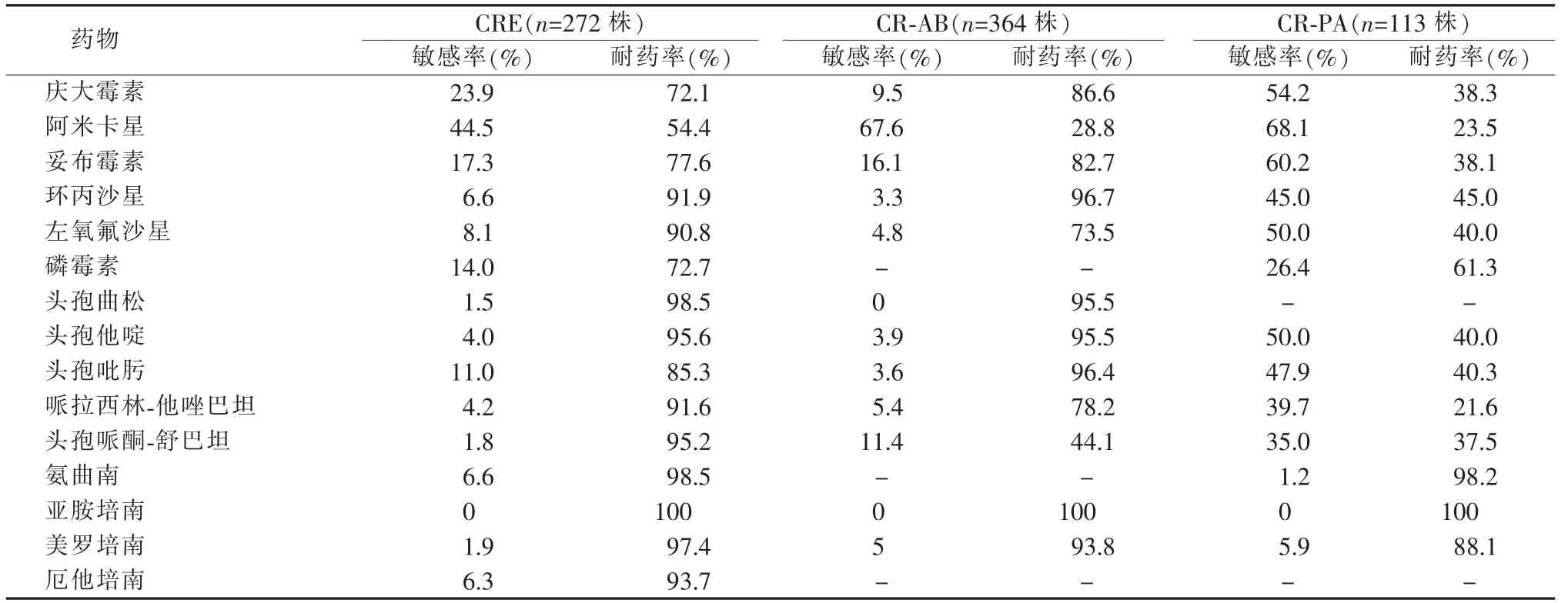
表2 碳青霉烯类耐药革兰阴性杆菌对抗菌药物的敏感率和耐药率
三、CRE 菌种分布和产碳青霉烯酶分析
272 株CRE 中肺炎克雷伯菌占第1 位,为221 株,占81.3%,其次为产气克雷伯菌9 株,占3.3%,阴沟肠杆菌和黏质沙雷菌均分离8 株,各占2.9%,弗劳地柠檬酸杆菌和大肠埃希菌均分离7 株,霍尔姆肠杆菌分离5 株,产酸克雷伯菌分离2 株,还有其他5 种肠杆菌科细菌各分离1 株,具体分布百分比见图2。
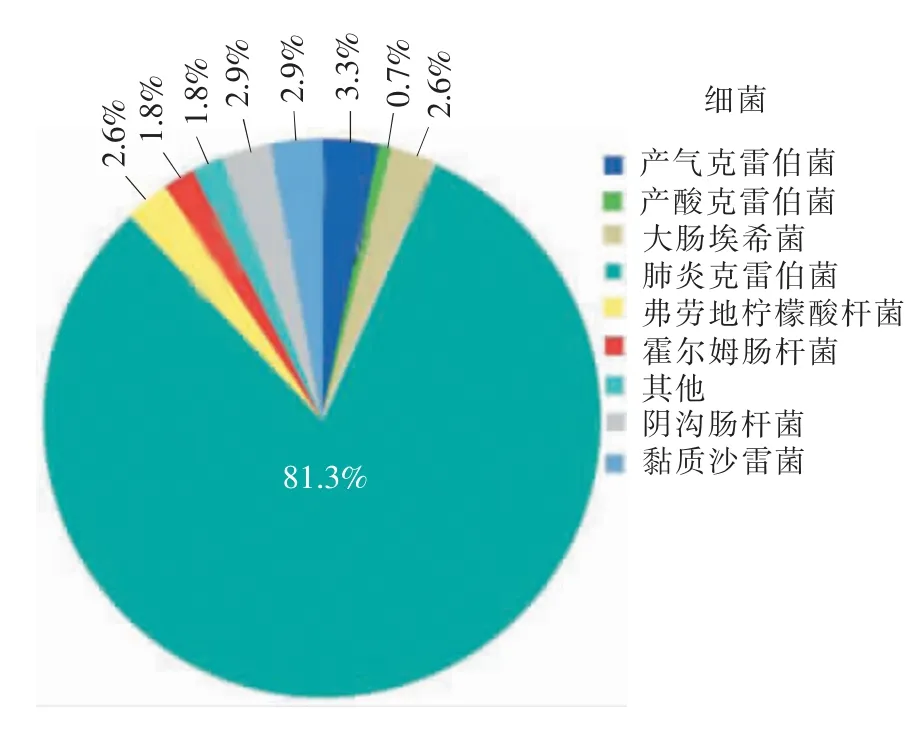
图2 CRE 菌种分布
对90 株CRE 菌株进行碳青霉烯酶检测,检测了76 株肺炎克雷伯菌中75 株产KPC 酶,1 株产NDM 酶;4 株黏质沙雷菌均产KPC 酶;3 株产气克雷伯菌中有2 株产KPC 酶,1 株未检出KPC、NDM、IMP、OXA-48 和VIM5 种酶中任何一种;产酸克雷伯菌、大肠埃希菌和阴沟肠杆菌各1 株均产NDM 酶;2 株弗劳地柠檬酸杆菌均产NDM 和IMP复合酶;2 株霍尔姆肠杆菌中其中1 株产NDM 酶,另1 株产IMP 酶(见表3)。
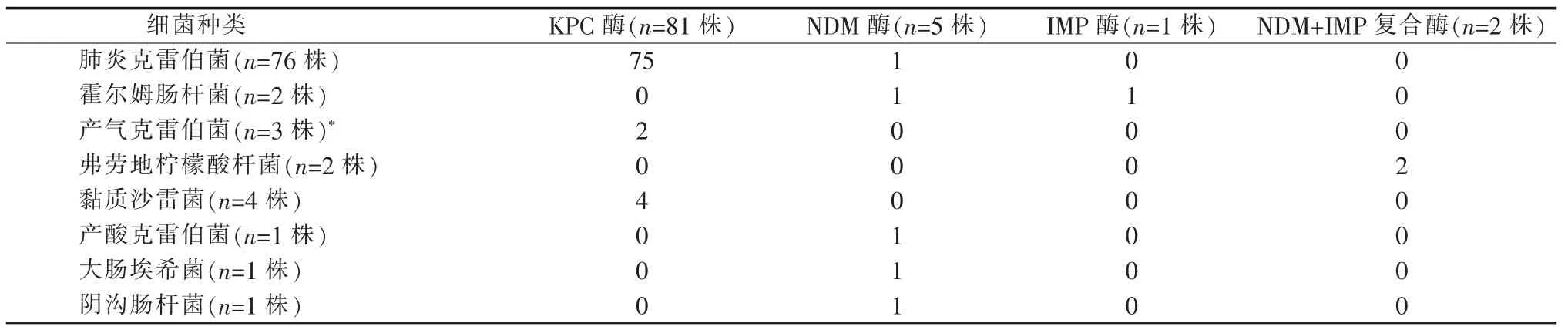
表3 CRE 产碳青霉烯酶分类
讨 论
一、近5 年住院部患者多重耐药菌检出率发展趋势及与全国、上海市同期比较
本研究分离的革兰阳性菌多重耐药菌主要是MRSA,未检出对万古霉素耐药的肠球菌,MRSA 检出率2017 年至2019 年有下降趋势,从42.9%至37.0%,与同期全国细菌耐药监测网[5]三级医院MRSA 检出率曾下降趋势一致(从32.6%至30.6%),但高于全国平均水平,但同期低于2019 年上海市细菌耐药监测网[6]三级医院MRSA 的检出率(43.4%)。但2020 年和2021 年MRSA 检出率分别为37.4%和53.6%,有上升趋势,这2 年正是新型冠状肺炎疫情时期,上升原因需进一步分析。
本研究分离的革兰阴性多重耐药菌主要是ESBL-eco、ESBL-kpn、CRE、CR-AB 和CR-PA。2017 年至2019 年ESBL-eco 和ESBL-kpn 检出率分别为48.0%~54.0%、19.3%~28.6%,低于同期全国细菌耐药监测网[5]和上海市细菌耐药监测网[6]报告的三级医院平均水平;但5 年间总体ESBL-eco 检出率在50.0%左右,而ESBL-kpn 检出率呈升高趋势,这可能与临床多联用药及长期使用第三代和第四代头孢菌素有关。CRE 检出率5 年间从2.5%升高至10.6%,2019 年CRE 检出率为10.3%,高于同期上海市三级医院[6]的13.5%;CR-AB 检出率5 年间波动在34.1%~63.4%,2019 年CR-AB 检出率为45.1%,低于同期全国水平[5]56.6%和上海水平[6]63.0%;CR-PA 检出率5 年间波动在20.0%左右,2019 年CR-PA 检出率20.8%,高于同期全国水平[5]18.8%,低于同期上海水平[6]31.8%。
分析我院大部分多重耐药菌的检出率低于全国和上海平均水平的可能原因是本院地处于郊区,较地处市区且建院年代长的三甲医院,本院就诊患者的病种相对简单、病情相对较轻;另外本院为新建医院其公共设施清洁程度高,导致接触性交叉感染的概率相对较小;此外,建院以来本院重视感染防控工作,通过一系列措施加强医院感染防控。但单从本院住院部的数据来看,除ESBL-eco 外,其他5 种多重耐药菌总体仍呈上升趋势,进一步分析2017 年至2021 年多重耐药菌感染发现率依次为1.0%、1.8%、2.2%、2.3%和2.6%,呈逐年上升趋势;因此医院感染防控工作依然严峻。
二、ICU 患者碳青霉烯类耐药革兰阴性杆菌高检出率现状及防控分析
比较ICU 分离株与全住院部分离株的各耐药菌检出率,发现除2018 年ICU 分离株CR-PA 检出率(8.0%)低于住院部分离株CR-PA 检出率(11.3%)外,其余年份耐药菌检出率ICU 分离株均高于同期住院部分离株;有研究[7]表明,ICU 医院感染发生率是普通病房的2~5 倍。值得注意的是,本研究住院部CRE 分离株中65.4%分离自ICU,CR-AB 分离株中72.0%分离自ICU,CR-PA 分离株中59.3%分离自ICU,而MRSA 和ESBL-eco 分离株ICU 所占比例较少,说明这2 种耐药菌主要分离自非ICU 病区。Tian 等[8]发现医院内碳青霉烯类耐药菌的感染主要发生在ICU,认为这与ICU 的免疫状态、长期住院和大量使用抗生素有关,因此ICU 是医院感染防控重点关注部门。研究[9-10]表明,对ICU 患者进行肛拭子CRE 监测可预防CRE 院内暴发感染,而鲍曼不动杆菌和铜绿假单胞菌分别能在干燥和潮湿的环境中长时间存活,多定植于医院环境、医疗器械和医护人员手等部位,故应加强手卫生、环境和器械的消毒,尤其对感染患者及其使用物品进行严格消毒和隔离。
三、碳青霉烯类耐药革兰阴性杆菌对临床常用抗菌药物的耐药率及耐药机制分析
碳青霉烯类耐药革兰阴性杆菌的流行播散,是全球重大的公共卫生问题。由于碳青霉烯类耐药菌株往往表现为对其他临床常用抗菌药物也耐药,使临床的抗感染治疗面临无药可用的困境,进而导致其所致感染的病死率高[11]。本研究分离得的CRE 和CR-AB 对氨基糖苷类抗菌药物敏感率相对较高,CRE 对阿米卡星敏感率最高为44.5%,CR-AB 对阿米卡星敏感率最高为67.6%,对其他喹诺酮类、头孢类和β 内酰胺酶抑制剂复合制剂等临床常用抗菌药物耐药率高达90%左右;而CR-PA 对大多数抗菌药物的敏感率相对较高,对临床常用氨基糖苷类、喹诺酮类、头孢他啶和头孢吡肟的敏感率在50%~60%。因此CRE 和CR-AB 所致感染面临无药可用的困境更为显著。肠杆菌目细菌对碳青霉烯类耐药的机制中产碳青霉烯酶是主要的耐药机制[12];碳青霉烯酶是β 内酰胺酶中水解谱系最广的家族,根据Amber 分类法,主要分为A、B 和D 三类:A 和D 类是丝氨酸酶,B 类是金属酶。A 类酶可在一定程度上被克拉维酸抑制,目前最流行的型别是KPC酶;B 类酶不影响单环类药物,常见的有IMP、VIM和NDM;D 类酶在肠杆菌科细菌中以OXA-48 和OXA-48 相关型为主,其他型则多见于鲍曼不动杆菌。CRE 产生的碳青霉烯酶种类繁多,包括KPC、NDM、OXA-48、VIM 和IMP 等。鲍曼不动杆菌对碳青霉烯类耐药机制复杂[10],包括产碳青霉烯酶(主要是OXA 和其他B 类金属酶)、外排泵的过度表达、青霉素结合蛋白的修改和外膜孔蛋白下调或缺失等;了解碳青霉烯耐药菌的耐药机制和产酶类型对临床合理使用抗菌药物起指导作用。
四、CRE 的菌种分布和产碳青霉烯酶分析
本研究进一步分析了272 株CRE 的菌种分布情况并对90 株CRE 菌株进行了KPC、NDM、OXA-48、VIM 和IMP 共5 种碳青霉烯酶检测,发现CRE中肺炎克雷伯菌分离最多,为221 株,占81.3%。碳青霉烯酶检测,发现本研究90 株CRE 产3 种碳青霉烯酶,未检出产VIM 和OXA-48;其中产KPC 酶最多,为81 株,包括75 株肺炎克雷伯菌、4 株黏质沙雷菌和2 株产气克雷伯菌;其次为产NDM 酶5 株,包括肺炎克雷伯菌、产酸克雷伯菌、大肠埃希菌、阴沟肠杆菌和霍尔姆肠杆菌各1 株;产NDM 和IMP复合酶2 株,为弗劳地柠檬酸杆菌;产IMP 酶1 株,为霍尔姆肠杆菌;本研究有1 株产气肠杆菌未检出以上5 种碳青霉烯酶,是不是新的酶型,需要进一步分析确定。近年来,碳青霉烯类耐药肺炎克雷伯菌中又开始流行D 类OXA-48 型碳青霉烯酶[13]。酶抑制剂阿维巴坦和头孢他啶合剂对KPC 酶/OXA-48 型酶具有高度的抑酶活性[14],从而可使头孢他啶恢复对细菌的抗菌活性,但此酶抑制剂复合制剂对产金属酶(如NDM、IMP 和VIM 等)菌株的抗菌活性差。因此了解本院或本地区各细菌的产酶特征,有条件时同时可进行头孢他啶-阿维巴坦药敏试验,可实现对这些超级耐药菌的精准治疗。
总之,本研究共检出6 种多重耐药菌,除ESBLeco 外,其余5 种耐药菌检出率呈上升趋势;全院近2/3 的碳青霉烯类耐药革兰阴性杆菌分离自ICU;CRE 和CR-AB 除氨基糖苷抗菌药物外,对其他临床常用抗菌药物耐药率高达90%;CRE 中81.3%是肺炎克雷伯菌,KPC 是CRE 中产生最多的碳青霉烯酶,且肺炎克雷伯菌大多产KPC 酶。

