3 D打印阴道模型塞插植治疗宫颈癌的近期疗效
杨文翠,赵林,王小龙
1甘肃省肿瘤医院放疗科,兰州 730050
2西安国际医学中心医院甲乳科,西安 710061
根治性同步放化疗是局部晚期宫颈癌患者的主要治疗手段,宫颈癌放疗为内照射联合外照射,宫颈癌治疗效果好主要源于内照射的贡献,因此近距离放射治疗(brachytherapy,BT)是宫颈癌放疗重要的组成部分。随着放疗设备的发展,由二维近距离治疗进入三维近距离治疗时代,明显提高了肿瘤的控制率。三维近距离治疗的适形性更高,靶区覆盖更加全面,危及器官(organ at risk,OAR)的保护更好[1]。然而,对于外照射后期或外照射结束后,局部肿块仍较大,且肿瘤偏心性生长、侵犯盆壁及阴道的局部晚期宫颈癌患者,传统后装治疗效果差,采用3D打印阴道模型塞插植治疗可解决这一难题。本研究中的3D打印阴道模型塞插植治疗是在CT引导下进行插植操作,且插植针间距分布较均匀,肿瘤靶区覆盖率更好,临床可行性较高。本研究分析CT引导下采用3D打印阴道模型塞插植技术治疗宫颈癌外照射后仍存有大肿块、肿瘤生长不规则和盆壁、阴道受侵患者的剂量学优劣性,进一步探讨该治疗方法的安全性和临床可行性,现报道如下。
1 资料与方法
1.1 一般资料
收集2013年11月至2016年10月甘肃省肿瘤医院放疗科收治的经病理诊断明确的宫颈鳞状细胞癌患者的病历资料。纳入标准:①经外照射后肿块消退不理想,妇科查体结合盆腔MRI检查提示宫颈大肿块>5 cm,宫旁盆壁受侵、肿瘤生长不规则;②有详细的临床病理学资料;③无远处转移;④无放射治疗禁忌证;⑤无其他器质性或精神性疾病。排除标准:①恶病质,一般情况差,不能耐受同步放化疗;②合并感染;③严重心血管、消化、泌尿等系统疾病;④合并其他组织器官肿瘤;⑤姑息治疗;⑥因各种原因不能完成治疗。根据纳入、排除标准,共纳入56例宫颈癌患者,年龄27~60岁,中位年龄48岁。2013年11月至2015年8月收治的30例患者接受常规腔内治疗(intracavitary BT,ICBT),作为ICBT组,2015年9月至2016年10月收治的26例患者接受3D打印插植治疗(3D printing interstitial BT,3DP-ISBT),作为3DP-ISBT组。两组患者各临床特征比较,差异均无统计学意义(P>0.05)(表1),具有可比性。本研究经医院伦理委员会审批通过,所有患者均知情同意并签署知情同意书。

表1 两组患者的临床特征[ n(%)]*
1.2 治疗方法
所有患者均经病理诊断明确,采用调强放疗,剂量为50 Gy/25 f,病理或影像学淋巴结阳性患者局部加量至60 Gy。在体外放疗结束后,开始接受192Ir高剂量率后装治疗,每次6 Gy,共4次,总计24 Gy,换算为生物等效剂量(bioequivalent dose,EQD2)为32 Gy。放疗期间给予顺铂(25 mg/m2)同步周疗增敏治疗5~6次。放疗结束后1个月开始给予多西他赛+顺铂(TP)方案辅助化疗4个周期,28天为一个周期。用药:第1天,多西他赛75 mg/m2+顺铂75 mg/m2静脉滴注。观察两组患者1年的局部控制率,进行统计分析。
1.3 施源器植入和CT扫描
后装治疗前,两组患者均需清洁灌肠(排空直肠,目的为降低直肠的体积和受照剂量)及留置导尿管(膀胱注入生理盐水,使膀胱充盈,从而降低小肠和膀胱的受照剂量)。ICBT组均未进行麻醉处理。两组患者均取截石位,碘伏棉球消毒外阴及阴道,铺无菌洞巾,探宫针行宫腔探查,根据探查情况给予合适角度的宫腔管植入宫腔(15°、30°、45°),固定后将阴道穹隆卵圆体植入患者的阴道穹隆处,使卵圆体和宫腔施源器完全吻合,进行CT扫描(层厚为3 mm),获取CT扫描图像,勾画靶区及OAR。3DP-ISBT组首先采集患者内照射前宫颈、宫体、阴道的CT数据,建立患者肿瘤模型,勾画靶区及OAR,第三方机构根据布源方案及患者影像数据设计施源器,为患者制作个体化宫腔施源器、阴道施源器,然后用热塑性塑料进行3D打印,重塑出3D多通道阴道模型(图1)。将合适角度的宫腔管或插植针植入宫腔或者肿瘤中心,然后把3D模型塞植入患者阴道,阴道施源器为多通道施源器,依据患者肿瘤大小及侵犯深度,植入合适数量的插植针,插植针的深度根据前期3D打印设计插入(插植针长度为16~18 cm,直径1.3 mm),在CT扫描下调整插植针的深度至合适位置。具体治疗步骤:①患者于后装治疗室内,取截石位,碘伏棉球行会阴部、阴道、穹隆常规消毒,铺无菌洞巾,窥阴器充分暴露插植区域;②患者插植治疗前排空直肠,留置导尿管,夹闭导尿管并向膀胱注入生理盐水80~150 m(l后装治疗时一定留置导尿,排空直肠;主要目的为使膀胱充盈,减少膀胱受照剂量,且充盈的膀胱可保护小肠,使小肠受照剂量明显降低);③用窥阴器充分暴露阴道、宫颈及穹隆区域,将宫腔管或者插植针置入宫腔内,然后将已制作好的3D打印施源器植入阴道,并进行安装固定;④依据后装治疗前的肿瘤大小,置入阴道穹隆插植针,针间距1~2 cm,深度依据肿瘤大小及长径决定,并在CT扫描下调整深度至合适位置,一般为6~15个通道布置插植针;⑤行CT定位扫描,层厚约为3 mm,扫描范围为腰2椎体至股骨中段水平(包含全子宫及阴道等),在CT扫描下进行调整,使得宫腔管及插植针至合适位置,必要时二次插植扫描至合适位置,将定位数据及图像传至Oncentra治疗计划系统;⑥靶区勾画:勾画大体肿瘤体积(gross tumor volume,GTV),高危临床靶体积(high risk clinical target volume,HR-CTV)和OAR,包括膀胱、直肠、小肠等;⑦所有病例的后装治疗均采用模拟退火逆向计划优化算法(inverse planning simulated annealing,IPSA),该优化算法的优点是可以优化各驻留点时间,同时计算靶区和OAR的受照剂量,设定的后装计划通过条件是95%的等剂量曲线包括95%~100%HR-CTV(图2);⑧计划完成并验证后,使患者插植针连接至192Ir高剂量率近距离放疗机,开始进行近距离放疗;⑨全部治疗计划结束后拔除高剂量率连接线,取出施源管及导尿管。如果治疗期间出现出血,给予纱布行阴道填塞即可[2]。

图1 3 D打印阴道模型塞

图2 3D打印阴道模型塞插植剂量分布
1.4 后装治疗靶区勾画和制订治疗计划
两组患者均在定位CT图像上勾画肿瘤区HRCTV及OAR。HR-CTV包括BT时全部宫颈及CT所见残存肿瘤。靶区上界:勾画至宫腔管上缘1 cm;靶区下界:如阴道受累,应根据妇科检查结果,勾画至阴道肿瘤下缘下2~3 cm。总体剂量为外照射和BT之和。因BT为大分割治疗,可应用线性二次方程等效为每次2 Gy的常规分割方式(EQD2)进行换算,一般肿瘤区的α/β值为10,OAR的α/β值为3。靶区剂量要求HR-CTV的D90≥85 Gy EQD2,OAR剂量限制要求膀胱D2cc≤90 Gy EQD2,直肠及乙状结肠D2cc≤70 Gy EQD2,两组患者均采用逆向调强计划系统进行优化。在实际操作过程中,多数计划均需手动调整放射源的驻留时间和位置,以OAR剂量限制作为标准,使靶区得到尽可能高的剂量,进而比较两组患者HR-CTV的D90和膀胱、直肠、乙状结肠的D2cc治疗剂量。
1.5 随访
随访观察起点为化疗结束后1个月,随访采用门诊复查或电话随访方式,无失访病例。随访结束时间为化疗后1年。
1.6 统计学方法
采用SPSS 25.0软件进行统计学处理。计数资料以例数及率(%)表示,组间比较采用χ2检验,计量资料以均数±标准差(±s)表示,组间比较采用t检验,以P<0.05为差异有统计学意义。
2 结果
2.1 HR-CTV D90的比较
肿瘤直径5~6 cm、肿瘤直径≥7 cm、阴道侵犯>2/3及有宫旁侵犯的3DP-ISBT组宫颈癌患者HR-CTV D90均明显高于ICBT组患者,差异均有统计学意义(t=3.415、3.869、3.872、3.920,P<0.01)。阴道侵犯≤2/3及无宫旁侵犯的两组宫颈癌患者HR-CTV D90比较,差异均无统计学意义(P>0.05)(表2)。3DP-ISBT组及ICBT组患者近距离HRCTV D90靶区覆盖率分别为92.5%和86.5%。
表2 不同临床特征的两组患者HR-CTV D90的比较(Gy,±s)
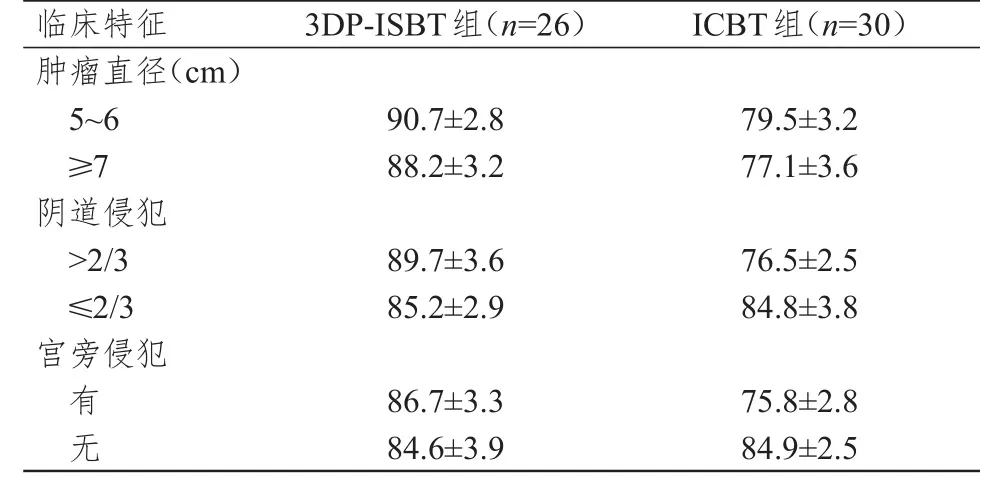
表2 不同临床特征的两组患者HR-CTV D90的比较(Gy,±s)
ICBT组(n=30)3DP-ISBT组(n=26)临床特征肿瘤直径(cm)5~6≥7阴道侵犯>2/3≤2/3宫旁侵犯90.7±2.8 88.2±3.2 79.5±3.2 77.1±3.6 89.7±3.6 85.2±2.9 76.5±2.5 84.8±3.8有86.7±3.375.8±2.8无84.6±3.984.9±2.5
2.2 OAR的剂量体积直方图(dose volume histo-gram,DVH)参数的比较
3DP-ISBT组患者直肠、乙状结肠的D2cc均低于ICBT组,差异均有统计学意义(P<0.05)。两组患者膀胱的D2cc比较,差异无统计学意义(P>0.05)。(表3)
表3 两组宫颈癌患者OAR DVH参数的比较(Gy,±s)

表3 两组宫颈癌患者OAR DVH参数的比较(Gy,±s)
组别3DP-ISBT组(n=26)ICBT组(n=30)t值P值膀胱D2cc 81.7±6.6 86.7±6.3 0.160 0.120直肠D2cc 65.2±5.2 69.8±6.0 1.910 0.030乙状结肠D2cc 68.7±4.1 70.4±4.8 2.690 0.010
2.3 3 D打印阴道模型塞插植治疗的并发症发生情况
在全部插植治疗过程中均无明显并发症发生。所有插植患者无明显感染及严重出血等并发症发生,并无延长住院时间及输血等特殊处理。
2.4 近期局部控制率的比较
在辅助化疗结束后1个月进行随访,根据妇科检查、盆腔MRI及液基薄层细胞学检查(thin-prep cytology test,TCT)刮片结果分析,3DP-ISBT组患者1年肿瘤局部控制率为86.2%,高于ICBT组的58.3%,差异有统计学意义(χ2=5.014,P=0.030)。
3 讨论
对于局部晚期宫颈癌患者以及外照射结束后肿瘤体积较大(>3 cm)、宫旁受侵及宫体阴道同时受侵(ⅢA期)患者,采用常规的后装治疗使其剂量分布不能完全覆盖靶区,甚至导致OAR受量过高,以上原因均是导致其复发的主要原因[3]。ISBT主要通过在肿瘤组织内置入插植针,将插植针插入肿瘤内部进行放疗,疗效好,不良反应较轻,因此在临床实际工作中,有较多的应用和认可[4],目前预测其疗效和复发风险的主要指标是HR-CTV的平均D90。较多研究显示,D90≥87 Gy的宫颈癌患者局部复发率较低,而对于平均D90<87 Gy的宫颈癌患者,局部复发率明显增高。近距离治疗的放射源192Ir剂量分布遵循距离平方反比定律,肿瘤中心区域即源中心区域剂量较高,周边剂量迅速衰减。对于宫颈局部大肿块(>3 cm)及宫颈阴道受侵(ⅢA期)、宫旁和盆壁受侵(ⅡB、ⅢB期)的患者,采用常规卵圆形施源器很难同时覆盖宫颈、阴道病变,且很难保护好膀胱、直肠及乙状结肠等正常组织[5]。后装治疗分为常规后装和组织间插植后装。近年来随着后装设备和技术的进步,组织间插植后装治疗应用广泛,取得了较好的疗效,它的优点是使插植针直接插入肿瘤组织,从内而外消瘤,配合外照射取得较好的疗效[6-7]。
本研究的研究对象是宫颈癌放疗后仍有大肿块残留及宫旁、阴道同时受侵的患者,分别采用常规的后装治疗及3D打印阴道模型塞插植治疗,对两种后装治疗的剂量学参数进行比较,明确两种治疗方法的优劣,从而为这部分患者的治疗提供更好的选择。既往研究结果显示,对于残留大肿块及宫旁受侵、阴道下1/3受侵的患者,采用3D打印阴道模型塞插植个体化治疗,OAR受照剂量明显下降,且HR-CTV D90较好[8]。本研究前期采集患者病灶区CT图像,利用CT图像进行三维重建宫颈、阴道病灶,并设计近距离源通道,然后利用热塑性塑料进行3D打印,制作个体化阴道模型塞,进行组织间插植近距离治疗(一般从采集图像到实施治疗约需3个工作日,后期的插植治疗均使用此施源器),从而达到个体化治疗的目的。本研究HR-CTV在定位CT上进行勾画,结合近距离治疗前妇科检查和盆腔MRI。研究显示,在CT图像上勾画HR-CTV较MRI大,主要原因为CT软组织分辨率相对MRI降低,导致HR-CTV变大。但对于较大肿瘤、盆腔受侵的患者,CT和MRI在勾画靶区方面差异无统计学意义[9]。对于OAR的勾画,二者的差别也不大[10]。MRI对于判断宫腔受侵、宫旁组织受侵效果较好,而妇科检查在判断阴道受侵方面优于CT和MRI,因此本研究基于后装治疗前的MRI和妇科检查,在CT图像上勾画HR-CTV和OAR,理论上是可行的。
三维近距离治疗剂量评价常规依据欧洲放射治疗和肿瘤学会(Groupe Européen de Curiethérapie-European Society for Radiotherapy and Oncology,GEC-ESTRO)推荐[11]。靶区以DVH参数为准,结合外照射剂量和后装治疗,计算CTV和OAR的总量,HR-CTV D90EQD2要求尽量达到85 Gy。对于>3 cm的肿瘤患者,HR-CTV D90EQD2多在85~90 Gy可得到较高的局部控制率[12]。在亚组分析中,无论任何大小的肿瘤,3DP-ISBT组患者的HRCTV D90均高于ICBT组,尤其对于阴道侵犯>2/3、宫旁受侵的患者,3DP-ISBT组的剂量学优势更明显,两组比较差异均有统计学意义。提示,3DP-ISBT组对于阴道侵犯、宫旁受侵及肿瘤≥5 cm的患者,HR-CTV D90EQD2进一步提高,且不增加不良反应,从而提高局部控制率。
OAR 剂量限制有 D1cc、D2cc、D0.5cc,D2cc是 DVH 主要参数,它的数值直接导致膀胱、直肠及乙状结肠的晚期不良反应。既往研究显示,膀胱D2cc<90 Gy EQD2,直肠及乙状结肠 D2cc<70 Gy EQD2,可明显减少急性和晚期不良反应[13]。本研究结果显示,3DP-ISBT组患者直肠和乙状结肠的D2cc均低于ICBT组,差异均有统计学意义。但3DP-ISBT组患者膀胱D2cc并未低于ICBT组,考虑原因是3DP-ISBT组患者膀胱D2cc已满足剂量要求,若进一步降低有可能导致靶区剂量不足。
研究显示,局部复发患者HR-CTV平均D90为78 Gy,HR-CTV若大于90 Gy,复发率明显下降[14]。3D打印个体化阴道模型塞的使用增加了靶区覆盖、宫旁剂量,从而进一步提高HR-CTV平均D90。多通道施源器的应用可产生相似的5 mm深度靶区覆盖,同时可显著降低OAR受照剂量。3D打印技术引导宫颈癌后装放疗,根据不同病情为患者制作个体化宫腔及阴道多通道施源器。多通道施源器与传统插植相比,插植针固定较好,针间距分布较均匀,而且易于分辨,插植针不易交叉,且术中出血少,精确度高,使患者的疗效明显提高,尤其对于局部大肿块及阴道宫颈同时受侵的患者,不良反应明显减少。3D打印插植治疗无需全身麻醉,操作较方便。本研究采用3D打印阴道模型塞插植治疗,无明显并发症的发生。近期结果表明,与传统腔内治疗相比,尤其对于局部较大肿块及阴道下段受侵及宫旁受侵的患者,3D打印阴道模型塞插植治疗可提高1年局部控制率。
综上所述,对于经过外照射后肿瘤>5 cm,尤其有阴道侵犯、宫旁受侵的宫颈癌患者,采用3D打印阴道模型塞插植治疗可进一步提高宫旁和肿瘤的剂量,且不良反应发生率低,局部控制率高,但长期疗效及晚期不良反应还需进一步证实。

