儿童抗N-甲基-D-天冬氨酸受体脑炎的临床特征及其复发相关因素分析
张凯,王彩贞,刘康,孙素真*
抗N-甲基-D-天冬氨酸受体(NMDAR)脑炎是由于自身抗体与神经系统表面的受体相互作用,引起中枢神经系统神经元的兴奋性改变,从而导致一系列相应临床症状的疾病[1]。该病平均发病年龄为21岁,女性和儿童较多见,18岁以下的患者约占38%[2]。因此该病在儿童中越来越受到重视,但由于该病具有临床表现多样、儿童精神症状很难被早期发现等特点,给临床诊断带来巨大困难[3]。随着人们对该病的认识,目前抗NMDAR脑炎已成为最常见的非感染性脑炎[4]。2016年GRAUS等[5]在柳叶刀神经病学杂志上发表了新的抗NMDAR脑炎诊断标准。目前公认的抗NMDAR脑炎的一线治疗方案主要为皮质类固醇激素、静脉注射丙种球蛋白及血浆置换;二线治疗方案为环磷酰胺、利妥昔单抗等[6];但用药剂量、用药周期及一线方案之间是否联合治疗,目前仍有争议[7]。抗NMDAR脑炎临床恢复较慢,常需数周至数月,且12.0%~31.4%的患者可能会复发。综上所述,抗NMDAR脑炎是中枢神经系统炎症性疾病,具有诊断困难、治疗方案多样、复发率较高等特点。迄今为止,关于儿童抗NMDAR脑炎复发有关的临床特征及辅助检查结果鲜有文献报道,且初次发病年龄、早期临床症状与复发的确切关系尚不清楚。因此本研究通过对抗NMDAR脑炎患儿临床资料的回顾性分析,以期观察早期临床症状及辅助检查,分析复发相关因素,并对抗NMDAR脑炎患儿复发风险进行评估,从而早期确定可能存在复发风险的患儿,以便给予及时有效的治疗干预,提高抗NMDAR脑炎患儿的生活质量。
1 对象与方法
1.1 研究对象 选取2016年1月至2021年12月于河北医科大学附属河北省儿童医院神经内科诊断为抗NMDAR脑炎的住院患儿54例为研究对象。纳入标准:(1)临床资料完整;(2)年龄≤16周岁;(3)抗NMDAR抗体检测(血和/或脑脊液)结果阳性;(4)符合2016年GRAUS等[5]提出的抗NMDAR脑炎诊断标准。排除标准:(1)未在河北省儿童医院完成治疗者;(2)抗NMDAR抗体阴性者;(3)非河北省儿童医院初诊者。本研究已获得河北省儿童医院医学伦理委员会的审核批准(伦理审查编号:202202),且患儿及其监护人对本研究的研究内容、目的等均已知晓,并签署了知情同意书。
1.2 抗NMDAR脑炎诊断标准 2016年GRAUS等[5]将抗NMDAR脑炎诊断标准分为拟诊和确诊。拟诊标准:病程<3个月,并且具备精神行为异常、语言功能障碍、运动障碍、癫痫发作、意识水平下降、自主神经功能障碍,共6项临床症状中的4项;辅助检查中脑电图和脑脊液检查有一项异常,并且在尽可能排除其他疾病后可以诊断。确诊标准:上述6项临床症状中表现出1项症状;脑脊液中自身免疫性抗体阳性或血清中抗体阳性并经过验证检测后确定抗体阳性,尽可能排除其他疾病后可诊断。
1.3 研究方法 收集患儿的一般资料(性别、年龄、复发情况、发病时间)、临床症状及体征(发热、头痛/头晕、视物不清、癫痫发作、全面性癫痫发作、癫痫持续状态、运动障碍、精神行为异常、语言障碍、不自主运动、意识水平下降、睡眠障碍、认知功能障碍、自主神经功能障碍)、脑脊液常规检查(白细胞、单核细胞、蛋白、糖)、影像学检查〔颅脑磁共振成像(MRI)检查〕、脑电图检查、免疫学检查(T淋巴细胞和B淋巴细胞)。分析抗NMDAR脑炎的临床特征。
1.4 病情评估 根据患儿入院时的临床症状,应用改良 的 Rankin 量 表 评 分(Modified Rankin Scale,mRS)进行病情评估,按照病情严重程度分为0~6分,其中0分表示完全缓解;1~2分表示病情较轻或预后较好;≥3分表示病情严重或预后不良。患儿病情稳定出院2个月后出现新的临床症状或原有临床症状加重为复发,根据患儿复发情况分为非复发组和复发组。
1.5 统计学方法 应用Excel录入数据,应用SPSS 24.0软件进行统计学分析。符合正态分布的计量资料以(±s)表示,两组间比较采用成组t检验;计数资料以相对数表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 性别及年龄分布 54例抗NMDAR脑炎患儿男29例(53.7%),女25例(46.3%),男女比例为1.16∶1。两组性别、年龄分布情况比较,差异无统计学意义(P>0.05),见表1。

表1 抗NMDAR脑炎患儿性别及年龄分布〔n(%)〕Table 1 Age and gender distribution of patients with anti-NMDAR encephalitis
2.2 发病时间 夏季(6—8月)占比较高(33.3%),其次为春季(3—5月)和秋季(9—11月),均占25.9%,冬季占比较低(12月—次年2月)(14.8%),见图1。两组发病时间比较,差异无统计学意义(P>0.05),见表2。

图1 抗NMDAR脑炎患儿发病时间分布Figure 1 Time distribution of onset of children with anti-NMDAR encephalitis
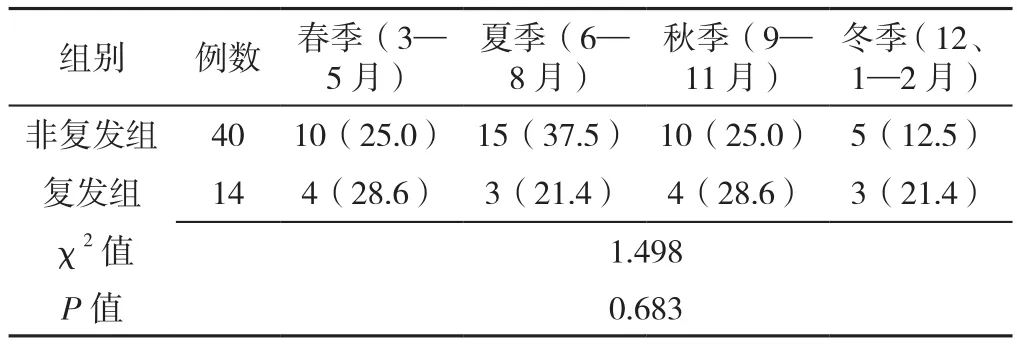
表2 抗NMDAR脑炎患儿的发病季节分布〔n(%)〕Table 2 Seasonal distribution of onset in children with anti-NMDAR encephalitis
2.3 临床症状及体征 抗NMDAR脑炎患儿主要临床症状为癫痫发作,共33例(61.1%),其中全面性癫痫发作25例(75.8%),呈癫痫持续状态14例(42.4%);其次为运动障碍、精神行为异常分别为27例(50.0%)和22例(40.7%),视物不清者仅有1例,见图2。两组临床症状及体征、起病时间比较,差异无统计学意义(P>0.05);复发组mRS高于非复发组,差异有统计学意义(t=-2.428,P<0.05),见表3。
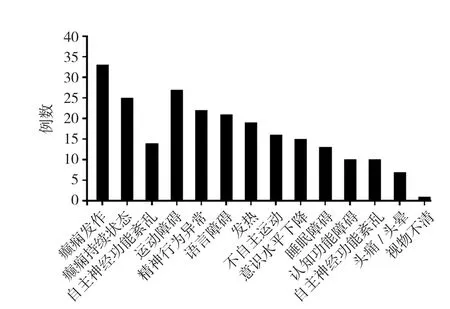
图2 抗NMDAR脑炎患儿的临床症状及体征分析Figure 2 Analysis of clinical symptoms and signs of children with anti-NMDAR encephalitis
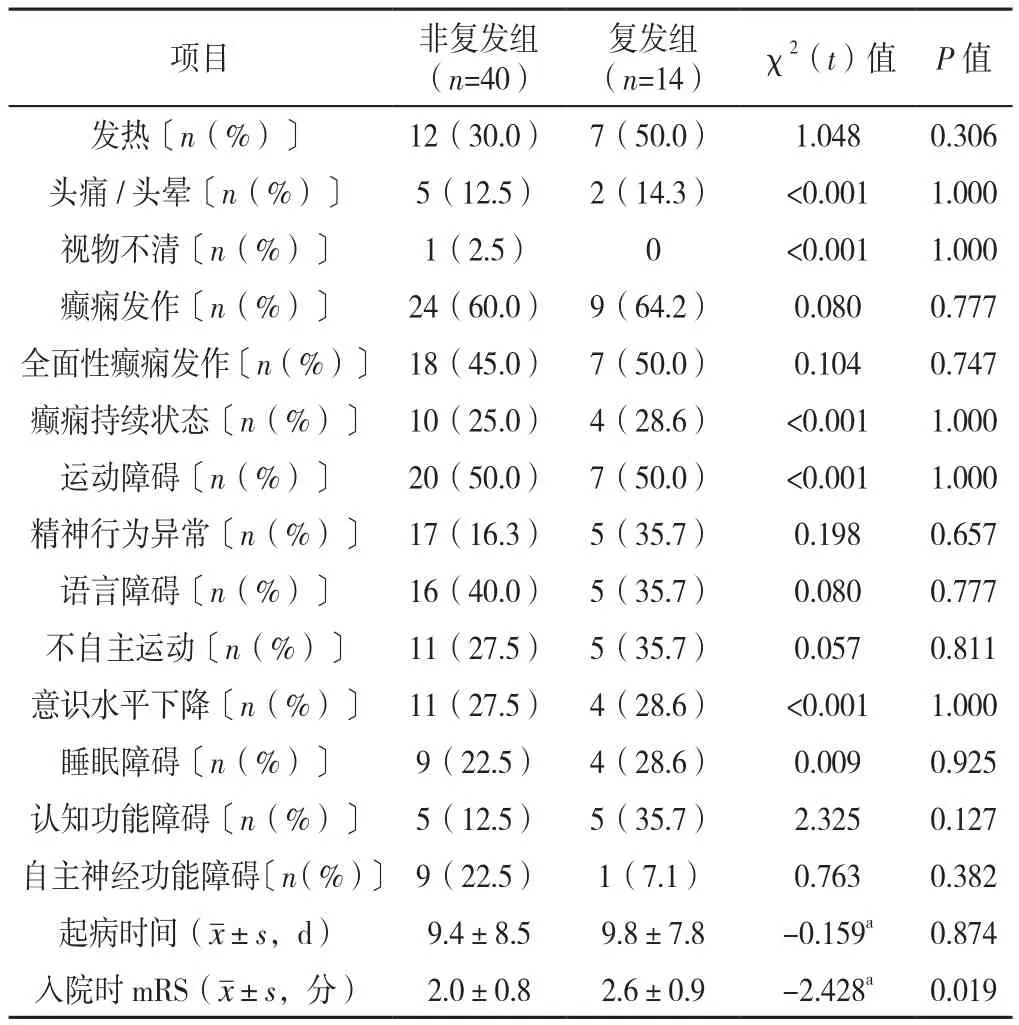
表3 抗NMDAR脑炎患儿的临床症状及体征分析Table 3 Analysis of clinical symptoms and signs in children with anti-NMDAR encephalitis
2.4 脑脊液常规检查 患儿均进行了腰椎穿刺检查,38例(70.4%)患儿出现脑脊液常规检查结果异常,主要表现为脑脊液白细胞升高和蛋白轻度升高。未复发组及复发组的脑脊液常规检查结果比较,差异无统计学意义(P>0.05),见表4。
表4 抗NMDAR脑炎患儿脑脊液检查结果分析(±s)Table 4 Analysis of cerebrospinal fluid examination results of children with anti-NMDAR encephalitis
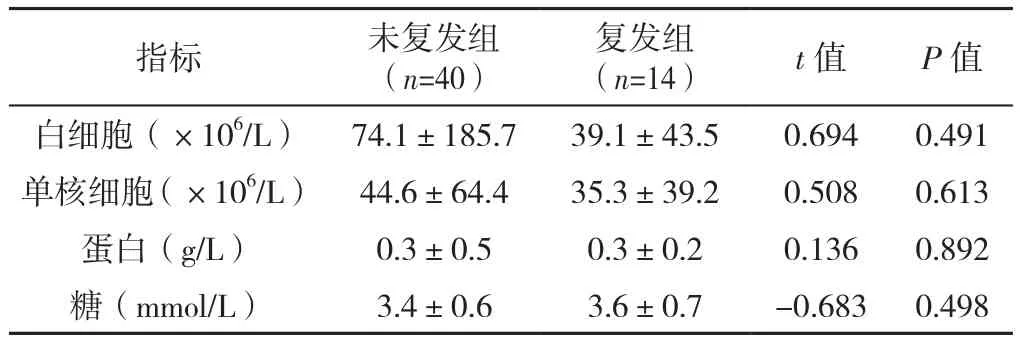
表4 抗NMDAR脑炎患儿脑脊液检查结果分析(±s)Table 4 Analysis of cerebrospinal fluid examination results of children with anti-NMDAR encephalitis
指标 未复发组(n=40)复发组(n=14) t值 P值白细胞(×106/L) 74.1±185.7 39.1±43.5 0.694 0.491单核细胞(×106/L) 44.6±64.4 35.3±39.2 0.508 0.613蛋白(g/L) 0.3±0.5 0.3±0.2 0.136 0.892糖(mmol/L) 3.4±0.6 3.6±0.7 -0.683 0.498
2.5 影像学检查 患儿均进行了颅脑MRI检查,其中25例(46.3%)患儿颅脑MRI显示异常,异常信号最常见于额叶,共10例;其次为基底核及丘脑,分别为7例和6例,见图3。非复发组颅脑MRI检查结果异常20例(50.0%),复发组5例(35.7%),两组颅脑MRI检查结果异常比例比较,差异无统计学意义(χ2=0.851,P>0.05)。

图3 抗NMDAR脑炎患儿颅脑MRI异常位置Figure 3 Abnormal position of head MRI in children with anti-NMD AR encephalitis
2.6 脑电图检查 患儿均进行了脑电图检查,44例(81.5%)患儿脑电图显示异常,其中表现为慢波23例(42.6%),表现为癫痫波21例(38.9%)。非复发组脑电图检查结果正常7例(17.5%)、慢波17例(42.5%)、癫痫波16例(40%);复发组脑电图检查结果正常3例(21.4%)、慢波6例(42.9%)、癫痫波5例(35.7%)。两组脑电图检查结果比较,差异无统计学意义(χ2=0.134,P>0.05)。
2.7 免疫学检查 复发组总T淋巴细胞及CD4+T淋巴细胞较未复发组降低,差异有统计学意义(P<0.05);两组CD8+T淋巴细胞、CD4/CD8、总B淋巴细胞、IgA、IgM、IgG比较,差异无统计学意义(P>0.05),见表5。
表5 抗NMDAR脑炎患儿免疫系统检查结果(±s)Table 5 Immune system examination results of children with anti-NMDAR encephalitis
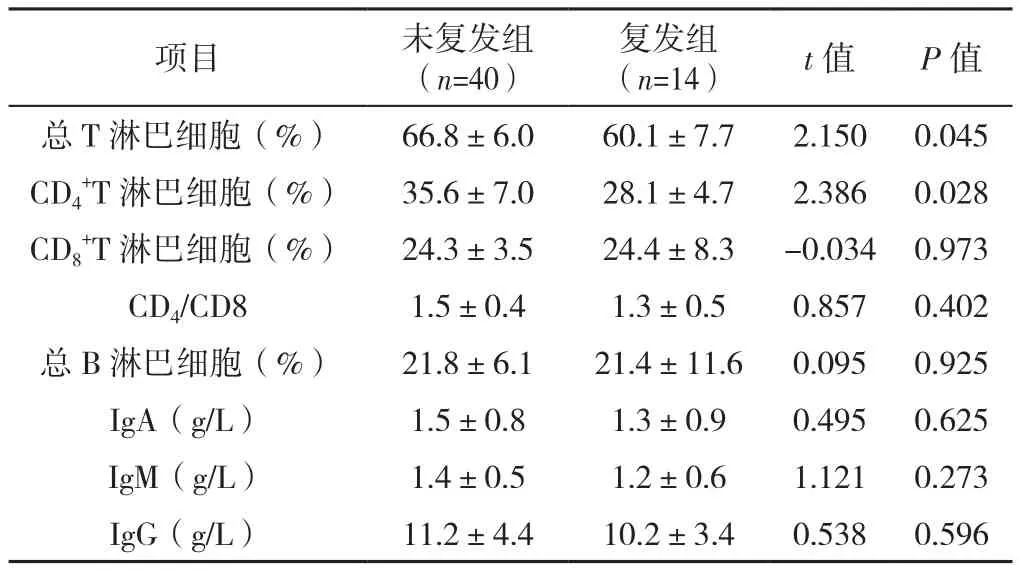
表5 抗NMDAR脑炎患儿免疫系统检查结果(±s)Table 5 Immune system examination results of children with anti-NMDAR encephalitis
项目 未复发组(n=40)复发组(n=14) t值 P值总T淋巴细胞(%) 66.8±6.0 60.1±7.7 2.150 0.045 CD4+T淋巴细胞(%) 35.6±7.0 28.1±4.7 2.386 0.028 CD8+T淋巴细胞(%) 24.3±3.5 24.4±8.3 -0.034 0.973 CD4/CD8 1.5±0.4 1.3±0.5 0.857 0.402总B淋巴细胞(%) 21.8±6.1 21.4±11.6 0.095 0.925 IgA(g/L) 1.5±0.8 1.3±0.9 0.495 0.625 IgM(g/L) 1.4±0.5 1.2±0.6 1.121 0.273 IgG(g/L) 11.2±4.4 10.2±3.4 0.538 0.596
2.8 治疗及预后 患儿均严格按照2016年GRAUS等[5]提出的抗NMDAR脑炎的治疗方案进行治疗,6例(11.1%)给予免疫球蛋白治疗≥2轮,5例(9.3%)给予激素冲击治疗≥2轮,7例(13.0%)给予二线免疫治疗,31例(57.4%)给予抗癫痫药治疗。26例(48.1%)达到完全缓解。
两组免疫治疗前病程、免疫球蛋白治疗≥2轮比例、激素冲击治疗≥2轮比例、二线免疫治疗比例、应用抗癫痫药比例、出院时mRS、完全缓解比例比较,差异无统计学意义(P>0.05),见表6。

表6 抗NMDAR脑炎患儿治疗及预后情况Table 6 Treatment and prognosis of children with anti-NMDAR encephalitis
3 讨论
抗NMDAR脑炎是儿童中最常见的自身免疫性脑炎,可引起癫痫发作、语言障碍、意识水平下降等一系列中枢神经系统功能障碍表现[8]。在抗NMDAR脑炎患者中约有80%会达到完全康复,提示预后较好,但是该病临床恢复较慢,常需数月,且有相当一部分患者会复发,因此根据临床症状及辅助检查预测复发风险至关重要[9-10]。
从抗NMDAR脑炎性别及年龄分布来看,男、女及各个年龄阶段均可发病,有研究显示约有80%的抗NMDAR脑炎患者为女性,平均年龄为21岁[11]。同样在我国的调查显示,抗NMDAR脑炎好发于青少年与儿童,且成年女性比男性发病率稍高[12]。本研究结果显示,抗NMDAR脑炎学龄期好发,且男童与女童数量基本相似,性别与年龄段分布上不具有统计学差异(P>0.05),这说明在儿童群体中,抗NMDAR脑炎性别及年龄发病风险无差异性,这也可能与本研究样本量较小有关。
有研究显示,抗NMDAR脑炎发病有明显的季节特点,以4—9月最好发[13]。本研究结果显示,夏季(6—8月)占比稍高(33.3%),与上述文献报道基本相似。本研究中抗NMDAR脑炎患儿的平均起病时间为(9.5±8.2)d,多为急性或亚急性发病,临床症状以癫痫发作最常见,约占抗NMDAR脑炎病例总数的61.1%,大多数为全面性发作,且有部分呈癫痫持续状态,除癫痫发作外,还有运动障碍、精神行为异常、语言障碍、发热等症状也比较常见,因此提示以癫痫起病的患儿若伴有其他神经系统症状,应警惕抗NMDAR脑炎的存在。既往研究显示,癫痫发作是抗NMDAR脑炎急性期常见症状,约有70%患者会伴有癫痫发作[14]。且免疫性因素为癫痫的常见病因之一,若不及时治疗,慢性期易转变为自身免疫性癫痫[15]。本研究结果与上述研究基本一致。王娜[16]研究显示,气管插管、局灶性神经症状和意识障碍是抗NMDAR脑炎预后不良的影响因素,并诱使疾病复发。但在本研究中未发现与复发相关的临床症状,可能是因为儿童的临床症状不易被发现。
涂加善等[17]抗NMDAR脑炎远期预后的研究结果显示,脑脊液异常、颅脑MRI检查异常及脑电图检查异常与复发无明显关系。国外有研究结果显示,抗NMDAR脑炎患者的颅脑MRI仅有50%显示异常,并且表现非特异,可仅表现为皮质或皮质下点片状的异常信号,有的位于边缘系统,但也可不仅局限于边缘系统[18]。同时,我国的一项复发性抗NMDAR脑炎的临床病例研究显示,颅脑MRI异常可在给予免疫治疗后减小,复发后可出现新的病灶[19]。本研究可见,大多数患儿出现脑脊液常规检查结果异常,主要表现为脑脊液白细胞升高和蛋白轻度升高,但脑脊液的结果与复发的关系不大。颅脑影像学中有一半的患儿出现异常信号,最常见的位置在额叶,但其与患儿的复发无明显关系。
从免疫学结果与抗NMDAR脑炎的关系来看,在本研究中可见复发组的总T淋巴细胞及CD4+T淋巴细胞明显低于非复发组,提示可以通过早期免疫学的检查结果初步预测抗NMDAR脑炎患儿的复发风险。国外研究显示,抗NMDAR脑炎的发病与多种免疫细胞(如T淋巴细胞、B淋巴细胞等)和免疫因子(如免疫球蛋白、补体等)有关[20]。范小颖[21]研究结果显示,抗NMDAR脑炎患儿血液中免疫球蛋白如IgA、IgM、IgG等明显高于正常儿童,免疫细胞中CD3+T淋巴细胞、CD4+T淋巴细胞明显低于正常儿童。周圆圆[22]对抗NMDAR脑炎患者治疗前后的免疫细胞及免疫因子的水平对比发现,CD4+T淋巴细胞明显低于正常人群,在治疗后再次检测,发现CD4+T淋巴细胞水平较前明显升高,并与正常人群的水平基本一致。关鸿志等[23]的研究结果同样显示抗NMDAR脑炎患者血液中CD4+T淋巴细胞的水平明显降低,并在治疗后明显升高,而IgG的变化与之相反。本研究的结果与上述研究是一致的。
国内外的流行病学调查结果显示,80%左右的抗NMDAR脑炎预后良好(mRS≤2分),但仍有12.0%~31.4%的患者出现复发[24]。本研究中抗NMDAR脑炎患儿中共有14例复发,复发率为25.9%。在治疗方面可见复发组二线免疫及抗癫痫药治疗比例较非复发组稍高,并且完全缓解率较非复发组低。提示复发组给予规范的治疗后不易达到完全缓解,出院时复发组的mRS较非复发组稍高,但差异无统计学意义(P>0.05),这可能是由于本研究纳入的样本量较少,对统计学结果影响较大,有待于进一步多中心、大样本研究进行验证。
综上所述,儿童抗NMDAR脑炎临床症状表现多样,但入院时病情较重者应警惕复发风险。入院后辅助检查中免疫学的检查至关重要,对于总T淋巴细胞及CD4+T淋巴细胞明显降低的抗NMDAR脑炎患儿应及时给予规范的免疫治疗,降低复发风险。对于免疫治疗后不易达到完全缓解者应注意随访患儿的病情变化,早期预测患儿复发风险,及时给予免疫治疗至关重要。
作者贡献:张凯进行文章的构思与设计,撰写论文;王彩贞进行资料收集、整理;刘康进行研究的实施与可行性分析;孙素真负责文章的质量控制及审校、对文章整体负责,监督管理。
本文无利益冲突。

