5岁以下甲型流感患儿住院的危险因素研究
刘洋,王爱斌,刘玉环,苗敏,庞琳*
流行性感冒(以下简称流感)是一种严重危害公众健康的急性呼吸道传染病,季节性流感可造成全球5%~10%的人群患病,300万~500万例患者住院和29万~65万例患者死亡[1]。2009年以来季节性流感以甲型(AH1N1pdm09、AH3N2)流感病毒及乙型(Yamagata系和Victoria系)流感病毒为主要流行株。甲型流感病毒抗原变异性高,危害大,易引起世界范围内流感的爆发和流行[2]。据统计,每年流感流行季节儿童的感染率为20%~30%[3],在某些高流行季节最高可达50%左右[4-5]。婴幼儿作为重症流感的高危人群住院负担较重[6],一方面由于大多数婴幼儿的免疫功能尚不完善,更容易受到外界环境的影响诱发感染;另一方面儿童发生流感后更容易合并呼吸系统、心血管系统及神经系统等多系统疾病甚至死亡[1],因此倍受社会重视。以上特点均增加了医生对甲型流感患儿的诊断及治疗难度,尤其是门(急)诊医师需要在较短时间内做出恰当的诊治更加困难。本研究期望通过回顾分析感染急诊收治的5岁以下甲型流感患儿的临床资料,统计分析5岁以下甲型流感患儿住院的危险因素,更好指导临床工作。
1 对象与方法
1.1 研究对象 选取2018年12月至2019年2月北京地坛医院感染急诊收治的1 450例5岁以下甲型流感患儿作为研究对象(其中有155例患儿住院治疗,其余1 295例未住院治疗)。本研究经首都医科大学附属北京地坛医院伦理委员会批准〔(伦)审编号2020-039-02〕,患儿家属均签署知情同意书。
纳入标准:甲型流感诊断标准符合中华人民共和国卫生健康委颁布的《流行性感冒诊疗方案(2020年版)》[7]流感诊断标准:有流行病学史,符合流感的临床表现,同时伴有甲型流感病毒核酸检测阳性(由经培训的护士采集鼻咽拭子,立即送至感染科实验室;采用中山达安核酸检测试剂盒进行甲型流感病毒核酸的检测)。排除标准:不满足以上甲型流感诊断标准的其他病毒感染的患儿,以及家属拒绝或临床资料不完整的患儿。
1.2 研究方法
1.2.1 临床资料 收集纳入患儿的年龄、性别、合并慢性基础疾病的情况、发病至首次就诊时间、发病至抗病毒治疗时间、是否住院治疗以及相关的临床特征等。
1.2.2 指标定义及标准 慢性基础疾病:慢性呼吸系统疾病(包括哮喘)、心血管系统疾病(单纯高血压除外)、肾病、肝病、血液系统疾病、神经系统及神经肌肉疾病、代谢及内分泌系统疾病及免疫功能抑制〔包括应用免疫抑制剂或人类免疫缺陷病毒(HIV)感染等致免疫功能低下〕等[7]。发病至首次就诊时间:出现流感症状后至首次到医疗机构就诊的时间,分为≤48 h和>48 h;发病至抗病毒治疗时间:出现流感样症状后至首次进行抗病毒药物治疗的时间,分为≤48 h和>48 h。
1.3 统计学方法 采用SPSS 19.0软件进行统计学分析。用Kolmogorov Smirnov法对计量资料进行正态性检验,非正态分布的计量资料以M(P25,P75)表示,组间比较采用Mann-Whitney U检验;计数资料以相对数表示,组间比较采用χ2检验、校正χ2检验或Fisher's确切概率法。5岁以下甲型流感患儿住院的影响因素采用多因素Logistic回归分析。以P<0.05为差异有统计学意义。
2 结果
2.1 一般资料 共纳入5岁以下甲型流感患儿1 450例(占同期18岁以下甲型流感病例的73.0%),中位年龄为2.5(1.1,3.9)岁,男819例(56.5%),女595例(43.5%);38例(2.6%)患儿合并慢性基础疾病,其中住院治疗患儿中有24例(15.5%)患儿存在1种或1种以上的慢性基础疾病,而最常见的基础疾病类型为呼吸系统疾病(42.1%)和神经系统疾病(26.3%);1 450例患儿中有99.1%的患儿使用了神经氨酸酶抑制剂类药物进行抗病毒治疗;99.1%(1 437/1 450)的患儿有发热表现,以中高热为主;81.6%的患儿存在鼻塞/流涕/咽痛等可疑上呼吸道症状,仅12.0%的患儿存在咳嗽/咳痰症状,12.3%的患儿存在意识障碍/抽搐,15.5%的患儿存在呕吐/腹泻。
2.2 不同临床特征的甲型流感儿童住院率比较 不同年龄、性别、合并基础疾病情况、发病至首次就诊时间、发病至抗病毒治疗时间、鼻塞/流涕/咽痛/干咳、咳嗽/咳痰、意识障碍/抽搐患儿住院率比较,差异有统计学意义(P<0.05);不同发热程度、呕吐/腹泻患儿住院率比较,差异无统计学意义(P>0.05),见表1。
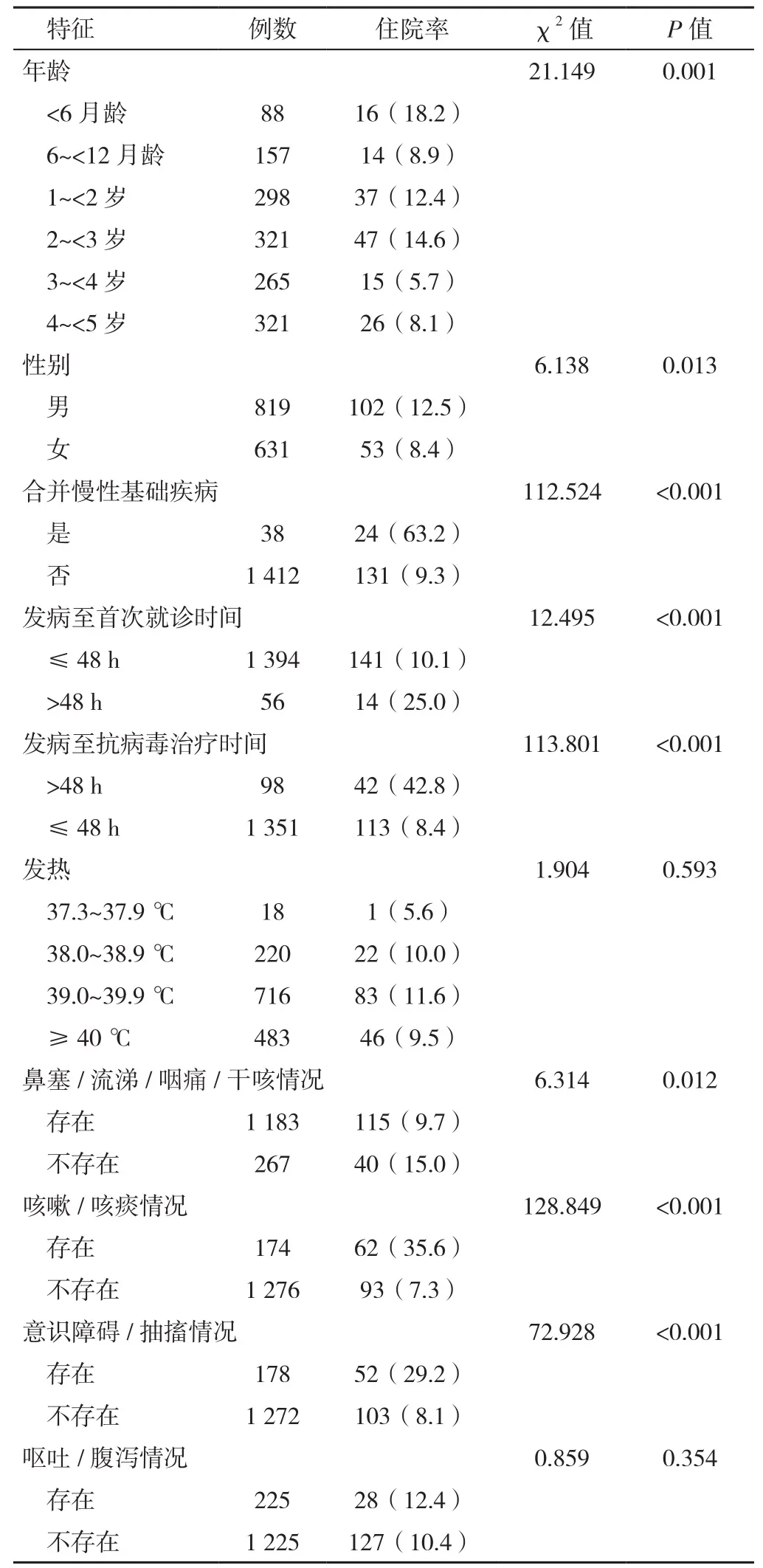
表1 不同临床特征的甲型流感儿童住院率比较〔n(%)〕Table 1 Comparison of hospitalization rates in children under five years old with influenza A virus infection by clinical characteristics
2.3 5岁以下甲型流感患儿住院危险因素的多因素Logistic回归分析 以5岁以下甲型流感患儿是否住院为因变量(赋值:否=0,是=1),以上述单因素分析中有统计学意义的年龄(赋值:4~<5岁=0,3~<4岁=1,2~<3 岁 =1,1~<2 岁 =1,6~<12 月龄 =1,<6 月龄=1)、性别(赋值:女=0,男=1)、合并慢性基础疾病(赋值:否=0,是=1)、发病至首次就诊时间>48 h(赋值:否=0,是=1)、发病至首次抗病毒治疗时间>48 h(赋值:否=0,是=1)、存在鼻塞/流涕/咽痛/干咳(赋值:否=0,是=1),存在咳嗽/咳痰(赋值:否=0,是=1)、存在意识障碍/抽搐(赋值:否=0,是=1)为自变量纳入多因素Logistic回归分析,结果显示,年龄<6月龄〔OR=5.808,95%CI(2.650,12.730)、P<0.001〕、男童〔OR=1.673,95%CI(1.098,2.549)、P<0.05〕、合并慢性基础疾病〔OR=17.999,95%CI(7.882,41.103),P<0.001〕、发病至抗病毒治疗时间 >48 h〔OR=19.835,95%CI(9.043,43.502),P<0.001〕、存在咳嗽/咳痰〔OR=7.174,95%CI(4.222,12.191),P<0.001〕、存在意识障碍/抽搐〔OR=10.044,95%CI(6.142,16.425),P<0.001〕、存在 鼻塞 /流涕/咽痛/干咳〔OR=1.675,95%CI(1.006,2.788)、P<0.05〕、发病至首次就诊时间 >48 h〔OR=4.663,95%CI(1.712,12.704),P<0.001〕均为5岁以下甲型流感患儿住院的独立危险因素,见表2。
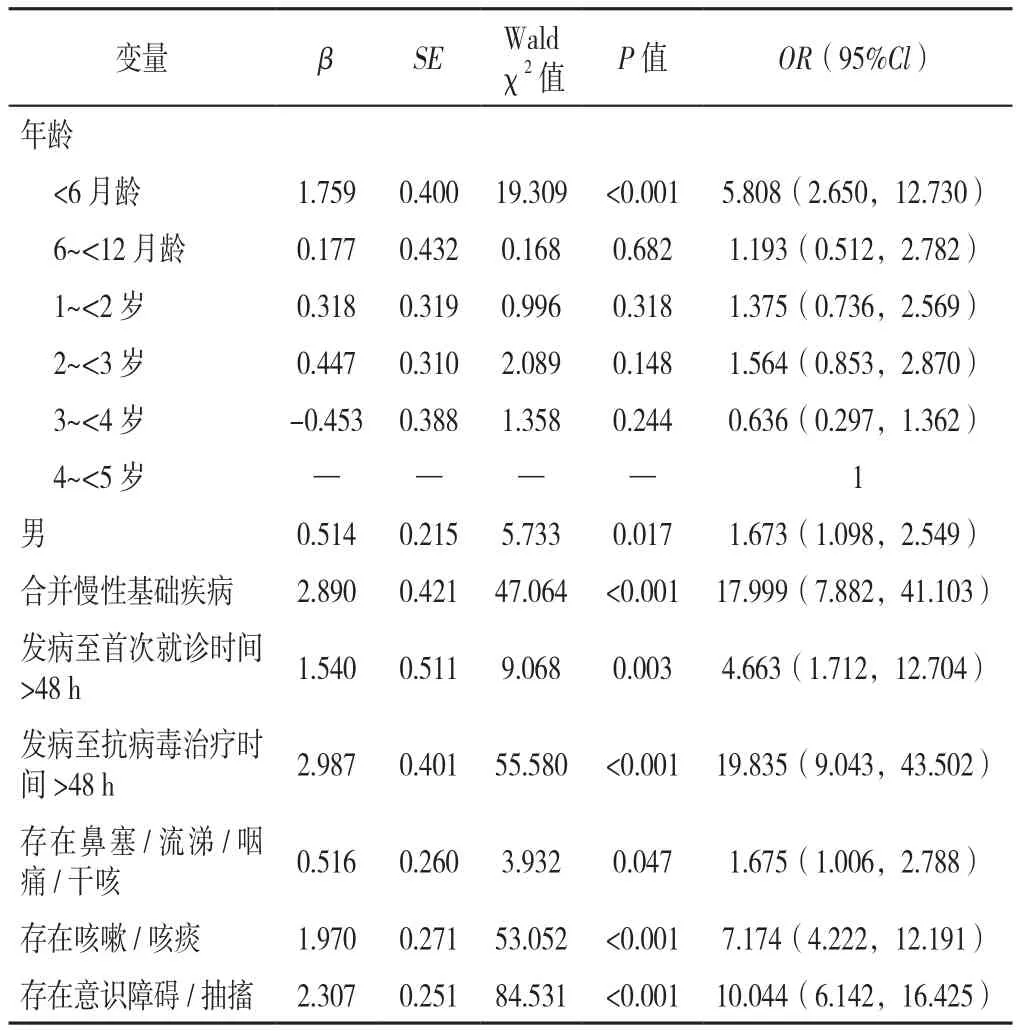
表2 5岁以下甲型流感患儿住院危险因素的多因素Logistic回归分析Table 2 Multivariate Logistic regression analysis of risk factors for influenza A variant virus-related hospitalization in children under 5 years old
3 讨论
儿童流感相关的住院治疗给家庭和社会带来了沉重的负担[8-11]。尽管世界卫生组织和中国疾病预防控制中心均建议对流感高危人群定期接种流感疫苗,但目前国内外流感疫苗的覆盖率仍较低,尤其是5岁以下的儿童[12]。据统计,全世界5岁以下甲型流感儿童每年的住院人数约为1 500万[13],是甲型流感患儿住院的高危人群,应作为流感防控的重点。为进一步降低5岁以下甲型流感患儿的住院率,早期发现高危患儿,减少重症、危重症流感的发生风险,本文对其住院的危险因素进行了系统的分析。
本研究结果显示,5岁以下甲型流感患儿的住院率为10.7%,<6月龄年龄组患儿的住院率最高(18.2%),并且与4~5岁年龄组患儿相比,其住院的风险可增加5倍,这一结果与国内外多项研究结果一致[14-18]。进一步分析原因,考虑可能与低龄患儿呼吸系统发育不完善有关,如支气管壁薄缺乏弹力组织、纤毛清除功能差等,导致低龄患儿患流感后更容易并发肺炎以及继发细菌感染,进而增加了其住院风险;另外,亦可能与6月龄以下婴儿尚未获得流感疫苗的接种许可相关。2017年西班牙医务工作者系统分析了6月龄以下流感患儿住院的流行病学特征,结果显示,增加其家庭成员的疫苗接种率可有效降低6月龄以下患儿流感的住院率[19];我国苏州地区的一项研究亦支持这一要点[14]。性别或许对儿童感染流感病毒存在一定程度的影响,并且现有的研究显示,男童的患病率及住院率比女童更高,且差异有统计学意义[17]。本研究表明,男童的住院风险是女童的1.6倍。相关研究推测这可能与女性对病毒感染有更好的免疫力相关[20],但性别因素对儿童感染流感病毒的影响机制尚不清楚。
合并慢性基础疾病的患儿更易感染流感病毒,且其因流感住院的风险更高。2020年挪威两个流感季节针对18岁以下儿童流感住院情况的统计[17]和澳大利亚的一项针对流感合并慢性肺部疾病儿童为期10年的队列研究[21]均指出,既往存在基础疾病的患儿住院的风险更高。本研究亦显示,存在1种或1种以上基础疾病的流感患儿住院的风险约是无基础疾病患儿的18倍,提示基础疾病是儿童流感住院的重要危险因素,需对此类患儿引以重视。
延迟就诊无疑会增加儿童流感的住院风险,本研究结果显示:48 h内就诊的确在一定程度上可以降低住院率,且差异有统计学意义,但进一步多因素分析的结果却显示,发病至首次就诊时间>48 h的患儿住院风险反而更高,考虑与流感并发神经系统症状的患儿早期就诊率较高有关,故这一因素对流感儿童住院的影响仍有待进一步的控制混杂因素,深入研究。神经氨酸酶抑制剂是治疗甲型流感最常用的药物,其通过抑制病毒的神经氨酸酶活性,阻止病毒颗粒释放,切断病毒扩散链而发挥抗病毒的作用。且既往研究表明,发生流感样症状后48 h内开启抗病毒药物治疗能有效降低儿童流感相关并发症及死亡的发生风险[22],本研究显示,48 h内开启抗病毒药物治疗可显著降低患儿的住院风险,进而减少危重症流感的发生,提示早期开始抗病毒药物治疗的重要性。
发热、上呼吸道感染作为儿童流感最为常见的临床表现,在研究中并无显著的特异性,上述症状在住院与未住院患儿间无统计学差异。但是存在咳嗽/咳痰,抽搐/意识障碍的患儿住院率却明显升高,文中具有相应症状的患儿均已完善影像学检查,90%以上咳嗽/咳痰患儿诊断为肺炎,这一结果与2018年尤卡坦州的一项类似研究一致[23],即下呼吸道症状是流感患者需要住院治疗的有力预测指标;同时亦与英国基层医疗的一项队列研究结果相同,即并发下呼吸道疾病或神经系统疾病的流感患儿住院的风险更高[24],提示临床症状在一定程度上可以预测流感患儿的住院风险,出现下呼吸道症状及神经系统症状的流感患儿应及时就诊、住院治疗,以避免延误病情、增加重症流感的发生风险。
综上,5岁以下儿童是甲型流感病毒感染的高危人群,男童、年龄<6月龄及合并慢性基础疾病是其住院的危险因素,存在咳嗽/咳痰、抽搐/意识障碍的患儿住院风险更高,早期使用抗病毒药物治疗可降低其住院风险。加强流感疫苗的接种仍是降低流感发生率及住院率的重要举措,2020—2021年儿童流感预防和控制的建议中指出:6月龄开始实施流感疫苗的接种,增加家庭成员流感疫苗的接种率,可有效降低儿童流感的患病率[13],进而降低儿童流感的住院率,提高群体的免疫力。
本文尚存在以下几个方面的局限性,第一,未对儿童的基础疾病及最终诊断进行更为详细的分析;第二,各变量分组组间的混杂因素难以控制,所以可能导致多因素分析的结果存在一定偏倚;第三,未对就诊儿童的体质指数、疫苗接种情况及流感亚型进行分析,这些因素也可能是其重要的影响因素,故今后尚需更为全面的研究。
作者贡献:刘洋、王爱斌负责论文的构思与设计、统计学处理、结果的分析与解释以及论文的最终撰写;刘玉环、苗敏负责数据的收集及整理,庞琳负责文章的质量控制与审校,对文章整体负责、监督管理。
本文无利益冲突。

