急性心肌梗死病人PCI术后服药依从性的影响因素及预测模型构建
王传燕,倪雨花
急性心肌梗死(acute myocardial infarction,AMI)是冠状动脉缺血缺氧引起的心肌坏死,其发病机制主要是冠状动脉粥样硬化斑块破裂、糜烂,诱导血栓形成,导致病人冠状动脉发生持续、完全闭塞[1-2]。AMI具有发病急、死亡率高等特点,临床主要表现为胸骨后疼痛,有时伴有心律失常、心力衰竭、休克等症状,严重威胁病人生命安全[3]。经皮冠状动脉介入治疗(percutaneous coronary intervention,PCI)是AMI临床治疗的常规方式,通过开通病人梗死相关动脉进行急救[4]。虽然行PCI治疗AMI病人可以恢复病人心肌血氧供给,但是PCI术后仍需长期服药治疗,AMI病人PCI术后治疗服用药物的依从性影响着临床治疗效果。因此,分析AMI病人PCI术后治疗服用药物依从性的影响因素有利于医务人员对某些病人进行针对性指导,对提高其术后服药依从性、临床治疗疗效具有重要意义。本研究通过对106例AMI病人PCI术后服药依从性进行调查,分析影响病人PCI术后服药依从性的影响因素,并建立预测模型,旨在为AMI病人PCI术后服药指导提供参考依据,现报道如下。
1 资料与方法
1.1 临床资料 选取我院2018年1月—2019年1月在心血管科住院确诊为AMI并行PCI治疗的病人106例。纳入标准:年龄>20岁;首次进行PCI治疗;起病时间<12 h;临床资料完整。排除标准:合并恶性肿瘤、免疫性疾病者;伴有急慢性感染以及肝、肾功能损伤者;认知功能障碍者;无法进行言语沟通者。所有病人均知情、自愿参与本研究,病人个人资料均保密,签署知情同意书。本研究通过我院伦理委员会批准。
1.2 方法 所有病人入院后均进行常规病史记录、体格检查以及辅助检查等措施,收集病人年龄、性别、基础病史、家族史、服药情况、疾病认知情况、受教育程度、家庭人均月收入、婚姻状态、医疗付费方式等资料。采用中文修订版服药依从性量表(MMAS-8)[5-6]对病人术后6个月服药依从性情况进行评估,该量表包括8个条目,其中,前7个条目要求受试者回答“是”“否”,“是”“否”分别赋予0分、1分,第8个条目有“所有时间”“经常”“有时”“偶尔”“从来不”5个选项,分别计为0分、0.25分、0.5分、0.7分、1分,量表最高得分为8分,最终得分越高表明病人术后服药依从性越好,总分<6分为依从性差,总分6~<8分为依从性中等,总分8分为依从性好。将依从性得分<6分的病人作为依从性差组,反之作为依从性良好组。
采用疾病感知问卷(Revised-illness Perception Question-naire,IPQ-R)[7]评估病人对疾病的认知程度,该问卷包括疾病了解、治疗信心、自我控制信心3个维度,每个维度得分范围为1~5分,>3分表示该病人对疾病的了解程度较高,对已接受的治疗有信心,对自我努力以控制病情有信心[8]。
2 结 果
2.1 依从性差组与依从性良好组临床资料比较 PCI术后6个月依从性差的病人45例,依从性良好的病人61例,依从性差的病人占42.45%。依从性差组与依从性良好组性别、教育程度、婚姻状态、家庭人均月收入、发病前工作状态、医疗付费方式比较,差异均无统计学意义(P>0.05);而依从性差组年龄≥60岁、独居比例明显高于依从性良好组,差异均有统计学意义(P<0.05)。详见表1。

表1 依从性差组与依从良好组临床资料比较 单位:例
2.2 依从性差组与依从性良好组疾病资料比较 依从性差组与依从性良好组吸烟比例、饮酒比例、家族史比较,差异均无统计学意义(P>0.05);依从性差组合并基础病比例、服药种类明显高于依从性良好组,而依从性差组疾病了解得分、治疗信心得分、自我控制信心得分、MMAS-8得分明显低于依从性良好组,差异均有统计学意义(P<0.05)。详见表2。
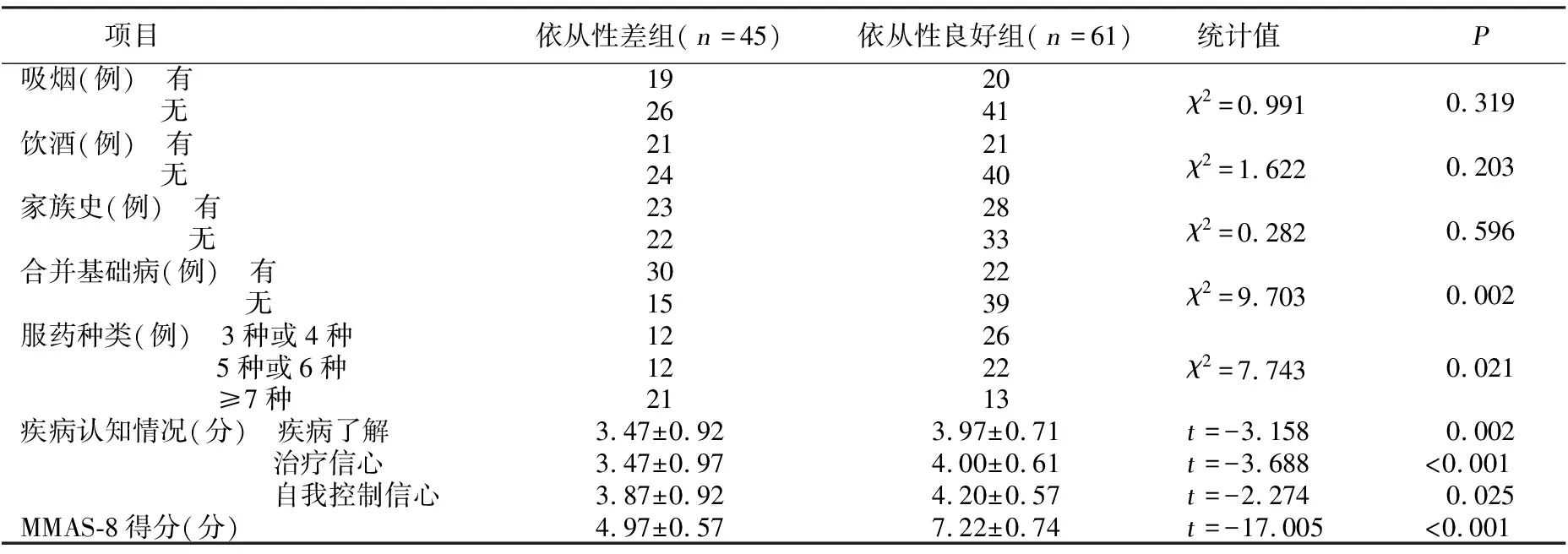
表2 依从性差组与依从良好组疾病资料比较
2.3 AMI病人PCI术后服药依从性影响因素的多因素Logistic回归分析 将AMI病人PCI术后服药依从性单因素分析中差异有统计学意义的指标纳入多因素Logistic回归分析,以病人服药依从性作为因变量(依从性差=1,依从性良好=0),将年龄、合并基础病、居住状态、服药种类、疾病了解、治疗信心、自我控制信心作为自变量,其中,分类变量赋值情况见表3。多因素Logistic回归分析结果显示,年龄(≥60岁)、合并基础病、独居、服药种类(≥7种)是AMI病人PCI术后服药依从性的危险因素(P<0.05),疾病了解、治疗信心、自我控制信心得分是AMI病人PCI术后服药依从性的保护因素(P<0.05)。详见表4。

表3 自变量赋值情况

表4 AMI病人PCI术后服药依从性影响因素的Logistic回归分析
2.4 服药依从性危险因素预测模型建立与评估 依据AMI病人PCI术后服药依从性的多因素Logistic回归分析结果以及变量的OR值,建立AMI病人PCI术后服药依从性预测模型,Logit(P)=2.856+0.456×年龄+0.587×合并基础病+0.508×居住状态+0.485×服药种类-0.654×疾病了解得分-0.668×治疗信心得分-0.576×自我控制信心得分。根据预测模型所得数集合绘制ROC曲线,结果显示该模型的AUC为0.894[95%CI(0.825,0.954)],敏感度为93.30%、特异度为80.33%。详见图1。

图1 预测模型效能评价的ROC曲线
3 讨 论
AMI是由于冠状动脉粥样斑块破裂引起血小板聚集,诱导血栓形成,导致冠状动脉血管阻塞,最终形成心肌缺血性坏死[9]。AMI发生后会引起机体心肌镁、钙、钾、钠的浓度以及相关酶活性发生改变,导致病人临床表现出恶性心律失常、心源性休克或者猝死,严重影响病人生命健康[10]。PCI术治疗为临床救治AMI病人的常用手段之一,通过导管经桡动脉、股动脉置入冠状动脉内进行治疗,可以扩张冠状动脉内径,从而改善心肌血液供应,快速缓解疾病症状,病人术后需要服用多种药物以控制病情进展并巩固药物疗效[11]。服药依从性主要是指病人按照医生经诊断给出的药物治疗方案严格执行的过程,坚持服药不仅可以保证长期疗效,还可以降低病人的住院费用,节约医院医疗资源,降低病人家庭经济负担[12]。既往研究显示,PCI术后病人服药依从性随时间延长而逐渐降低,不利于术后疗效巩固,甚至会加重病人术后病情[13]。本研究通过对在我院进行PCI术治疗的106例AMI病人术后服药依从性进行调查,并对影响AMI病人术后服药依从性的因素进行分析,发现106例AMI病人术后6个月时,有45例MMAS-8量表得分低于6分,服药依从性差者占42.45%,表明病人术后服药依从性不佳。
本研究通过比较依从性差组与依从性良好组病人的一般资料及疾病资料发现,依从性差组年龄≥60岁、独居比例、合并基础病比例、服药种类明显高于依从性良好组,而疾病了解得分、治疗信心得分、自我控制信心得分、MMAS-8得分明显低于依从性良好组。采用多因素Logistic回归分析AMI病人术后服药依从性的影响因素,发现年龄(≥60岁)、合并基础病、独居、服药种类(≥7种)是AMI病人PCI术后服药依从性的影响因素,而疾病了解得分、治疗信心得分、自我控制信心得分是AMI病人PCI术后服药依从性的保护因素。颜君等[14]在对PCI治疗术后服药依从性的研究表明,PCI术后病人的疾病了解程度、自我控制信心是服药依从性的保护因素,病人年龄、服药种类是影响服药依从性的危险因素,与本研究结果相似。提示临床医务人员可以通过相应的干预措施来提高病人对疾病的认知程度,树立自我控制信心、治疗信心,提高AMI病人PCI术后服药依从性。
年龄较高病人的自理能力降低,记忆力降低,容易忘记服药。独居病人术后服药依从性不高可能是因为病人家庭成员不在身边,缺乏家庭给予病人的情感支持,无人提醒病人按时服药,从而导致病人术后服药依从性差。合并基础疾病以糖尿病、高血压等较为常见,PCI术后也需要长时间服药,导致病人日常服药种类增多,每种药物服用次数、每次服用剂量也不相同,从而增加病人日常服药的复杂程度,导致病人术后服药依从性降低。PCI术后病人需要长期服用药物预防血管再次狭窄发生,其中有些药物(阿司匹林、他汀类药物)停药一段时间,病人也不会有不适感,导致病人以为机体已经完全恢复,不需要继续服用药物,便自行停药,导致术后服药依从性差。针对此类病人,需要对其进行疾病相关的健康知识、用药知识等指导,增加病人对按时服药重要性的认知,以提高治疗疗效,根据病人自身情况采取合适的干预措施[15-16]。通过多因素Logistic回归建立服药依从性预测模型,采用ROC曲线评价其预测效能,显示该预测模型的AUC为0.894[95%CI(0.825,0.954)],敏感度为93.30%,特异度为80.33%,表明该模型对AMI病人PCI术后服药依从性具有较高的预测价值。
综上所述,年龄(≥60岁)、合并基础病、独居、服药种类(≥7种)是AMI病人PCI术后服药依从性的危险因素,而疾病了解得分、治疗信心得分、自我控制得分为保护因素。可通过增加病人对疾病认知程度,树立自我控制信心、治疗信心,以提高病人术后服药依从性,通过多因素Logistic回归建立的危险因素预测模型具有较好的预测效能。

