脑电生物反馈治疗联合常规药物对抑郁症合并睡眠障碍患者的效果
杨涛,王娜,狄东川,李婕,张现峰
抑郁症目前在我国人群中已属于较普遍的精神障碍,抑郁症的病因复杂,包括遗传易感性、社会心理事件等[1]。抑郁症患者以明显且时间持久的情绪低落、思维迟缓等为主要临床表现,约有15%的抑郁症患者有自杀的想法,这不仅严重损伤患者的身心健康,而且对于家庭及社会也是沉重的负担[2]。我国经济发展的速度近年较快,相应的人群心理压力增高,生活中的应激源增多,抑郁症的人群发病率也在逐年提升。根据世界卫生组织的估算,我国人群中的抑郁症发病率已超过10%[3,4]。睡眠障碍是抑郁症的高概率并发症,同时也是若干抑郁症患者的第一主诉。抑郁症导致的睡眠障碍一般表现为晨起早醒,一般认为良好的睡眠习惯出现紊乱是抑郁发作的前兆[5]。尽管可选择的抗抑郁药物种类较多,但是治疗周期长、见效速度慢、最终疗效有待提升的问题也一直存在。近些年非药物治疗策略的广泛使用使抑郁症患者的治疗方法得到一个继续提升的空间,脑电生物反馈治疗就是其中比较典型的一类,该种方法采集患者的脑电波信号并指导患者对自己的脑电波进行有意识的控制,以此缓解个体心理及生理的不适[6]。本研究选择诊断为抑郁症合并睡眠障碍的患者,其固定药物种类的模式保证组间的均衡性,对脑电生物反馈治疗在该类患者之中的实际效果进行前瞻性小样本量分析,期望为该类研究提供一定的数据基础。
1 资料与方法
1.1 一般资料
选择2019年1月至2019年12月山东省戴庄医院接诊的抑郁症合并睡眠障碍患者72例。纳入标准:以抑郁症合并睡眠障碍为入院诊断,抑郁症诊断标准参考《国际疾病分类-10》(ICD-10)[7];汉密尔顿抑郁量表(Hamilton depression scale,HAMD)评分高于17分[7];具有明显的睡眠障碍,匹兹堡睡眠质量指数(Pittsburgh sleep quality index,PSQI)高于7分[7];年龄大于18岁,性别不限,既往未接受过脑电生物反馈治疗;躯体状况良好,住院接受治疗;签署知情同意书。排除标准:对所使用药物过敏;处于妊娠期或哺乳期的女性;同时参加其他医学研究;具有精神活性药物滥用或依赖;入院前1月内服用过激素或免疫抑制剂等,对治疗过程或药物疗效形成干扰;本次发病前6月内接受过脑部手术或有脑部损伤。所有患者根据随机数字表法分为2组各36例:①对照组,男18例,女18例;平均年龄(34.17±11.17)岁;平均体质指数(body mass index,BMI)(21.37±4.88)kg/m2;本次发病后至入院时间(14.37±6.45)d;首次发病年龄(29.91±6.15)岁;抑郁症首次发作10例,复发26例;平均受教育年限(10.79±4.77)年;平均个人月收入(812.35±299.03)元;未婚14例,已婚14例,离异8例;汉族34例,少数民族2例。②观察组,男16例,女20例;平均年龄(32.68±10.29)岁;平均BMI(21.18±4.92)kg/m2;本次发病后至入院时间(12.35±6.25)d;首次发病年龄(27.68±6.98)岁;首次发作11例,复发25例;平均受教育年限(10.25±3.28)年;平均个人月收入(763.95±281.16)元;未婚17例,已婚14例,离异5例;汉族35例,少数民族1例。2组的一般资料差异无统计学意义(P>0.05)。本研究经山东省戴庄医院医学伦理委员会审核批准后进行。
1.2 方法
2组入院后均使用艾司西酞普兰(山东京卫制药有限公司,国药准字H20103327,10 mg/片),起始剂量为每次10 mg,每日晨起口服1次,依据患者病情变化调整剂量,最高不超过每日20 mg,疗程为90 d。治疗过程中不给予苯二氮卓类药物。观察组另使用南京伟思医疗科技股份有限公司生产的多参数脑电生物反馈仪进行脑电生物反馈治疗:在治疗前首先让患者保持半卧体位,医务人员利用语言指导患者进行身体及精神的放松。依据国际通用标准,在患者的双侧耳垂部位放参考电极。之后医师依据训练系统的要求,利用a波及EMG值对患者进行反复的练习,要求患者完成制定的任务。每次治疗时间为0.5 h,每周治疗3次,疗程为90 d。
1.3 观察指标
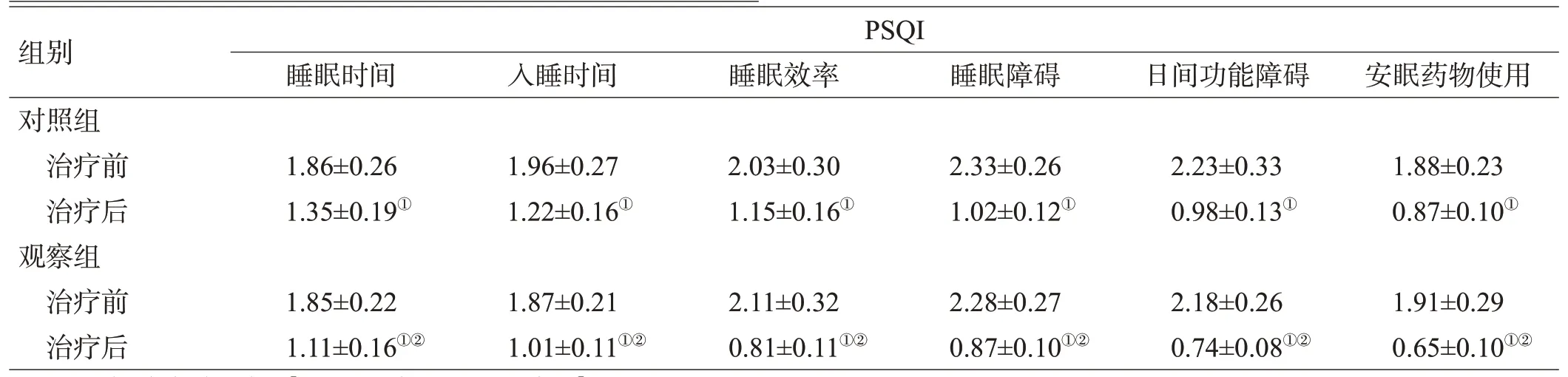
治疗前、后分别采用HAMD和PSQI测评患者的抑郁和睡眠情况。HAMD评分越低表示抑郁程度越轻微。PSQI分为睡眠质量、睡眠时间、入睡时间、睡眠效率、睡眠障碍、日间功能障碍、安眠药物使用7个维度,每个维度的评分为0~3分,分数高表示睡眠质量差。疗效评估[8]:治疗后HAMD评分降低幅度高于75%为临床治愈;HAMD评分降低幅度>50%且≤75%为显效;HAMD评分降低幅度>25%且≤50%为有效;HAMD评分降低幅度≤25%或升高为无效。
1.4 统计学处理
采用SPSS22.0软件进行统计学处理,计量资料以(均数±标准差)表示,t检验,计数资料和分级资料以例(n)和率(%)表示,计数资料比较采用χ2检验,分级数据资料对比采用秩和检验,P<0.05为差异有统计学意义。
2 结果
2.1 2组治疗前后HAMD、PSQI评分比较
2组治疗前的HAMD、PSQI评分差异均无统计学意义(均P>0.05);在治疗后,2组的HAMD、PSQI评分低于治疗前(均P<0.05),且观察组的HAMD、PSQI评分低于对照组(均P<0.05),见表1。
表1 2组治疗前后的HAMD、PSQI评分比较(分,±s)
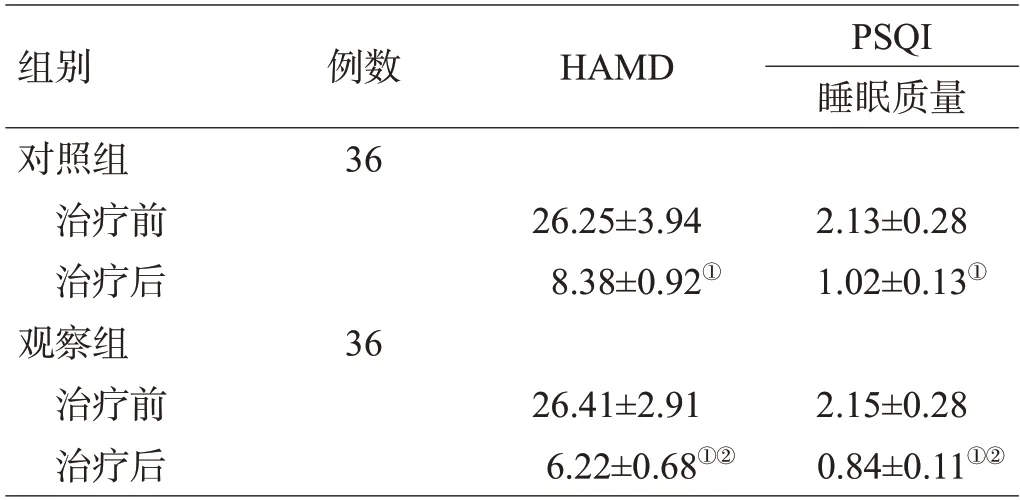
表1 2组治疗前后的HAMD、PSQI评分比较(分,±s)
组别对照组治疗前治疗后观察组治疗前治疗后例数36 HAMD PSQI睡眠质量26.25±3.94 8.38±0.92①2.13±0.28 1.02±0.13①36 26.41±2.91 6.22±0.68①②2.15±0.28 0.84±0.11①②
注:与治疗前比较,①P<0.05;与对照组比较,②P<0.05
2.2 2组疗效比较
对照组治愈4例(11.11%),显效17例(47.22%),有效15例(41.67%),无效0例;观察组治愈7例(19.44%),显效22例(61.11%),有效7例(19.44%),无效0例。观察组的疗效优于对照组(z=1.991,P=0.023)。
2.3 2组不良反应比较
对照组发生恶心2例(5.56%),呕吐1例(2.78%),口干2例(5.56%),疲乏感1例(2.78%),合计6例(16.67%);观察组发生恶心3例(8.33%),呕吐1例(2.78%),口干2例(5.56%),疲乏感3例(8.33%),合计9例(25.00%)。2组的不良反应差异无统计学意义(χ2=0.758,P=0.384)。
3 讨论
抑郁症的发病机制目前尚不清楚,有研究认为该病的出现涉及到遗传学、神经电生理学、神经生物化学、内分泌学等多学科理论[9-11]。本研究利用生物反馈技术,对人体电信号进行捕捉,仪器将信号处理并转化为患者可接收的视觉及听觉信号,在满足预先设定的情况下,可促进患者心情的转换,促进愉快感的出现,辅助对抑郁症的治疗[12]。本研究结果表明,2组患者在经过治疗后,无论是抑郁症状的情况还是睡眠质量,均明显改善。这验证了抗抑郁药物的有效性,而脑电生物反馈治疗能够与传统的药物口服的方法有机配合,起到增效作用。脑电图中a波及Q波的出现是即将进入睡眠状态的重要标志,睡眠障碍患者缺乏2种波形的出现,且在觉醒状态下已发生a波的波幅降低,缺乏变化等情况[13]。脑电生物反馈治疗的使用可让人体通过穴位刺激及自我学习的方法,利用仪器对脑电波中的a波谱进行处理,让患者习得有意识地使用心理过程促进生理变化,诱导a波的正常化及Q波的产生,诱导患者更好地进入睡眠状态。
目前对于脑电生物反馈治疗仪对抑郁合并睡眠障碍患者的疗效,相关的研究数量较为有限。本研究结果显示,脑电生物反馈治疗可改善抑郁症患者的抑郁及睡眠质量。研究显示,抑郁症所合并的睡眠障碍不同于原发性睡眠障碍,快速动眼睡眠周期的潜伏期缩短对于抑郁症的诊断具有一定的意义[14]。但也有研究表明,该指标缺乏诊断特异性,因为在健康的高龄人群或精神分裂症人群中,同样可监测到该种情况[15]。较新的研究成果认为,抑郁症患者的神经电生理异常具有2种类型,分别为依赖性及特征性[16]。依赖性主要表现为快速动眼睡眠的时间长度及出现频率增高,睡眠效率低下,但可通过治疗逆转。特征性则表现为快速动眼睡眠的潜伏期缩短,慢波睡眠比例降低等,几乎无法通过治疗缓解。在抑郁合并睡眠障碍的治疗过程中,部分患者的指标难以出现明显缓解的原因可能为此。需要注意的是,由于本研究纳入的都是住院患者,可以保证3月之内各种治疗手段的依从性,这也为测定脑电生物反馈治疗的效果提供了条件,毕竟该种治疗需在专业人士辅助下,在固定的地点使用专业的仪器完成,且治疗的频率较高,门诊治疗的患者难以维持3月时长的连续干预。同时在治疗效果的分级对比中,观察组也显示出明显的优势。
2组患者均接受了抗抑郁药物治疗,因此也难以避免出现部分药物不良反应,但脑电生物反馈治疗的加入,也未将不良反应的比例明显提升,提示该种治疗方法的安全性较为可靠。以往的结果也显示,采用脑电生物反馈治疗的方法,患者的适应性较高,可避免因长期服用睡眠或抗抑郁药物导致的不良反应及成瘾性问题[17]。
但同时也需要承认的是,本研究作为单中心的前瞻性实验,所收集的样本量较为有限,因此所获得数据的论证强度比较有限。另外观察时限也仅为3个月,脑电生物反馈治疗的远期效果也尚待进一步观察,特别是在该种治疗方法使用频率不是很高的情况下,治疗效果是否会出现明显的降低,也需要未来进行更加深入的探讨。综上所述,对于住院治疗的抑郁症合并睡眠障碍患者,利用脑电生物反馈治疗联合常规方案进行治疗,可进一步提升抑郁症状以及睡眠障碍的改善效果,具有良好的安全性。
